Диагноз, прогноз и лечение атеросклероза
Диагноз, прогноз и лечение атеросклероза
Выше уже было указано, что атеросклероз, начиная приблизительно с 35 лет, имеется почти у каждого человека. Но диагноз атеросклероза ставится только в том случае, если изменения артерий достигли такой степени и имеют такую локализацию, что вызывают местное или общее нарушение кровообращения и этим путем нарушение функции того или другого органа или тех или других органов и систем.
Было также указано, что атеросклероз поражает в различных случаях артерии различных органов, различных систем, отдельно или в той или другой комбинации, например в одном случае имеется выраженный атеросклероз одного органа, в другом другого. Необходимо подчеркнуть слово «выраженный», так как локализация атеросклероза исключительно только в артериях одного органа едва ли вообще бывает. Но нередко в одном органе или в одной области атеросклероз развивается усиленно, в других же имеются лишь незначительные атеросклеротические изменения, не имеющие клинического значения. Это вызывает необходимость при постановке диагноза атеросклероза возможно большего уточнения степени и локализации атеросклеротических изменений и вызываемых ими функциональных нарушений. Другими словами, в каждом данном случае, конечно, не следует удовлетворяться диагнозом атеросклероза, а необходимо воч можно точно определить его степень, локализацию и вызываемые им нарушения функции. Весьма желательно определить в каждом отдельном случае и характер resp. стадию самого атеросклеротического процесса, т. е. желательно выяснить преобладает ли в данном случае процесс липоидной инфильтрации или пооиесс рассасывания липоидов, развития соединительной ткани и отложения извести. Характер и развитие клинических проявлений постепенно позволяют в некоторых случаях уточнить диагноз и в этом смысле. А это имеет несомненно большое практическое значение, так как в одной фазе, resp. при одном характере процесса могут быть показаны одни терапевтические воздействия, при другой - другие.
Наиболее частые локализации атеросклероза:
1) атеросклероз аорты.
По частоте на втором месте, но по клиническому значению на первом месте стоят:
2) атеросклероз венечных артерий и
3) мозговых артерий.
Значительно более редкая локализация атеросклероза -
4) атеросклероз артерий конечностей,
5) мезентериальных артерий,
6) легочной артерии.
Эти различные локализации атеросклероза встречаются изолированно (в вышеуказанном смысле) и комбинируются различным образом друг с другом. Необходимо, во-первых, отметить, что случаи, так сказать, генерализированного атеросклероза, т. е. атеросклероза всех этих областей одновременно, встречаются сравнительно редко. Во-вторых, как вытекает из вышеизложенного, атеросклероз периферических артерий, артерий конечностей, артерий головы (исключая артерии мозга) играет второстепенную роль и встречается сравнительно редко. В частности, артерии, хорошо доступные пальпации - лучевая, плечевая, височная - атеросклерозом поражаются редко. Кальциноз их средней оболочки встречается сравнительно чаще, но во всяком случае не может служить показателем наличия атеросклероза венечных артерий, мозговых артерий и аорты. Определяемые часто пальпацией равномерное уплотнение этих периферических артерий и их усиленная -извилистость являются, как правило, проявлением не атеросклероза, а гипертонии. Говоря точнее, уплотнение артерий есть проявление усиленного тонического сокращения их мускулатуры, а извилистость - проявление повышения внутриартериального давления. Только усиленные пульсаторные смещения извилистых локтевой и височной артерий могут до некоторой степени служить указанием на недостаточное выравнивание пульсовых колебаний вследствие атеро-склеротической ригидности аорты. Таким образом в сущности очень трудно судить по наличию атеросклероза одной области или одного органа о наличии атеросклероза другой, resp. другого. Определение наличия атеросклероза того или другого органа, той или другой артериальной области должно производиться на основании признаков со стороны данного органа, данной области. Эти признаки сводятся в первую очередь к проявлениям того или другого нарушения функции данного органа. Характер развития этих функциональных нарушений, их особенности, сопутствующие явления, данные со стороны других органов, данные анамнеза дают часто возможность решить вопрос о характере патологического процесса, вызвавшего данное нарушение функций.
Из патологических процессов, вызывающих нарушение функции соответствующих органов, затруднения в смысле диференциального диагноза между ними и атеросклерозом питающих их артерий могут вызвать процессы хронического воспаления и нарушения иннервации.
Например при наличии той или иной аритмии сердца возникает нередко вопрос, есть ли это результат атеросклероза венечных артерий, или ревматического миокардита, или нарушения иннервации. Анализ всех вышеперечисленных данных в каждом отдельном случае дает обычно возможность разрешить этот вопрос.
Такие же затруднения возникают при диференциальном диагнозе между атеросклерозом мозговых артерий и заболеваниями типа неврозов или психоневрозов.
Почти постоянно при диагнозе атеросклероза приходится считаться с необходимостью отграничить, какие из проявлений болезни и в какой степени следует отнести за счет атеросклероза, какие за счет столь часто сочетающихся с ним функциональных патологических сосудистых процессов - в первую очередь за счет гипертонии и грудной жабы и других местных нарушений функций артерий такого же характера, как, например, ангиоспазмы мозговых артерий при гипертонии, перемежающаяся хромота ангиоспастического характера и т. п. Диагноз должен давать по возможности точное в каждом случае определение локализации, степени и характера как морфологических изменений артерий, так и их функциональных нарушений. Как уже было указано, между этими двумя категориями явлений никакого закономерного соответствия нет. Между тем определение того, насколько в каждом отдельном случае выражены изменения органические или функциональные, имеет, конечно, первостепенное значение.
При определении атеросклероза различных органов возникают различные, так сказать, частные вопросы диференциально-диагностического характера. Так, например, в отношении диагноза атеросклероза аорты часто возникает вопрос: атеросклероз аорты или сифилитический аортит. Изложение этого диференциального диагноза целесообразнее дать после изложения клинической картины сифилитического аортита.
В отношении коронарного атеросклероза часто возникают сомнения, насколько данный приступ грудной жабы имеет в основе тромбоз, насколько только спастическое сокращение артериальной мускулатуры. Этот диференциальный диагноз также лучше проанализировать после изложения грудной жабы.
Диференциальный диагноз между атеросклерозом и кальцинозом артерий нижних конечностей, с одной стороны, и облитерирующим артериитом - с другой, тоже правильнее изложить после ознакомления с данной болезнью.
Предсказание при атеросклерозе, конечно, зависит в первую очередь от локализации процесса. Поражение венечных артерий и мозговых, само собой понятно, наиболее неблагоприятно. По сравнению с ними локализация атеросклероза в аорте сравнительно доброкачественна. Имеет, конечно, первостепенное прогностическое значение и степень изменений, но все же главным образом в сочетании с локализацией. Необходимо по возможности при прогнозе учитывать и характер атеросклеротического процесса, его фазу и темпы его развития. При изложении патологической анатомии были указаны различные варианты в характере атеросклеротического процесса: в одних случаях преобладание инфильтративных и деструктивных процессов - отложение и накопление липоидов и изъязвление этих атероматозных бляшек, в других преобладание отложений извести и развития рубцовой соединительной ткани. Первый вариант наиболее неблагоприятен - он отличается более быстрым развитием, дает легко сужение просвета артерий среднего калибра,закрытие их просвета путем тромбоза на месте изъязвлений. Необходимо учесть, что эти оба типа течения процесса нередко чередуются в одном и том же случае, т. е. чередуются периоды активности процесса в смысле преобладания инфильтрации и деструкции с периодом рассасывания и организации.
Особо необходимо учитывать при прогнозе сочетание атеросклероза с так называемыми функциональными сосудистыми нарушениями - с гипертонией, грудной жабой и другими, подобными ей, местными проявлениями.
Эти сопутствующие функциональные явления неблагоприятны для прогноза сами по себе, но кроме того, несомненно отражаются неблагоприятно и на развитии атеросклероза как такового в смысле его ускорения и усиления. Несомненно механический фактор - травматизация сосудов - при гипертонии способствует развитию атеросклероза. Даже допустимо предположение, что функциональные нарушения сосудов, в частности их спастические сокращения, могут быть первичным моментом в развитии органических изменений стенок артерий.
О прогнозе и течении отдельных локализаций атеросклероза сказано выше при изложении их течения. Здесь можно только добавить, что при клинически определяемом атеросклерозе прогноз вообще неблагоприятен потому, что, достигнув степени, дающей клинические проявления, он уже не исчезает, а наоборот, имеет обычно наклонность к прогрессивному развитию. Нарушая при наиболее частой своей локализации кровоснабжение важнейших органов - мозга и сердца, атеросклероз является причиною понижения их функциональной способности и нередко этим путем ведет к преждевременной инвалидности и смерти.
Профилактика той или другой болезни вытекает из ее этиологии и патогенеза, а так как последние для атеросклероза еще недостаточно выяснены, то определенной специальной профилактики атеросклероза пока указать нельзя. Можно обратить только внимание на некоторые факторы, играющие, повидимому, роль в патогенезе атеросклероза. Значение гиперхолестеринемии в происхождении человеческого атеросклероза уже настолько установлено, что есть основание советовать такой пищевой режим, который бы ей не способствовал, в тех случаях, где по конституции (гиперстеническая), по наследственному предрасположению, по возрасту, по наличию желчнокаменной болезни, наклонности к ожТфению и т. д., можно предполагать наклонность к гиперхолестеринемии. С целью предупреждения гиперхолестеринемии в таких случаях следует ограничить по возможности те вещества в пище, которые содержат много холестерина - в первую очередь яйца, затем масло, сало, вообще животные жиры, мясо, главным образом жирное, а также жирную рыбу и птицу. Вообще с этой точки зрения для предупреждения гиперхолестеринемии наиболее подходит растительный пищевой режим. Необходимо, однако, иметь ввиду, что вызвать гиперхолестеринемию путем кормления здоровых людей указанными богатыми холестерином пищевыми веществами довольно трудно. Однако возможно, что гиперхолестеринемия возникает значительно легче при наличии предрасположения в смысле соответствующего нарушения холестеринового обмена и соответствующих изменений артерий (см. Патогенез). При таком положении вопроса уместно ограничение приема указанных пищевых веществ в таких размерах, чтобы во всяком случае не было бы ущерба питанию в других направлениях. Нет, например, основания запрещать употребление молока, творога, сыра, небольших количеств масла и т. д. В отношении мяса, рыбы и птицы уже указано, что с точки зрения ограничения введения холестерина необходимо избегать жирного мяса, рыбы и птицы. Существует представление о вредном влиянии животных (мышечных) белков при атеросклерозе. Не подлежит сомнению, что прием с пищею животных белков иначе влияет на вегетативную нервную систему, нежели углеводов и жиров. Об этом свидетельствует их выраженное так называемое специфически-динамическое действие, а также и капил-ляроскопические наблюдения при питании преимущественно животными белками. Но с этой точки зрения исключение из пищевого режима животных белков показано главным образом при предрасположении к гипертонии и к другим проявлениям ангионевротического характера. Поскольку, однако, эти явления тесно связаны с атеросклерозом, разумно в целях предупреждения развития последнего предписывать ограничение употребления в пищу животных белков.
Необходимо с точки зрения предупреждения развития атеросклероза обратить особое внимание и на количественную сторону питания. Несомненно, что избыточное питание, в особенности животной пищей, способствует развитию атеросклероза. Поэтому лицам, у которых предполагают предрасположение к атеросклерозу, следует советовать умеренность в еде вовбще, а в потреблении высокопитательной и животной пищи в особенности. Количество принимаемой жидкости (воды) не должно быть избыточным. Большее ограничение питья не оправдывается достаточно убедительными экспериментальными и клиническими данными. Непосредственное влияние употребления алкоголя на развитие атеросклероза не доказано. Но нельзя отрицать его неблагоприятного влияния на сердечнососудистую систему при посредстве его несомненного токсического влияния на нервную систему. Курение должно быть безусловно запрещено всем людям, имеющим предрасположение к атеросклерозу и в особенности к атеросклерозу венечных артерий сердца. Сейчас, как выше уже было указано, накопилось достаточно данных в пользу того, что курение способствует развитию коронарного атеросклероза и грудной жабы.
Наряду с нарушением холестеринового обмена в патогенезе атеросклероза несомненно играет роль так называемый механический фактор, специально повышение артериального давления и связанные с ним усиленные его колебания. Есть основание предполагать, что они вызывают такие структурные (resp. физико-химические) изменения артериальных стенок, которые способствуют отложению холестерина и (или) затрудняют рассасывание этих отложений. В этом направлении с целью предупреждения развития атеросклероза необходимо обратить внимание на возможность неблагоприятных профессиональных влияний, например тяжелой физической работы при высокой температуре в рабочем помещении и в особенности при резких колебаниях температуры воздуха (литейное дело, так называемые горячие цеха и т. п.). Здесь необходимы, с одной стороны, возможно большая механизация труда, а с другой - забота об искусственном выравнивании колебаний температуры в рабочих помещениях (при посредстве так называемого кондиционирования).
Если чрезмерные колебания артериального давления под влиянием указанных моментов несомненно неблагоприятно влияют на сосудистую систему, то не подлежит также сомнению, что рациональная тренировка всего аппарата кровообращения в высшей степени целесообразна с точки зрения предупреждения его заболеваний вообще и атеросклерозом в особенности. Эта тренировка лучше всего достигается систематически и разумно проводимыми физкультурой и спортом. Несомненно, как выше уже упоминалось неоднократно, развитию атеросклероза способствует гипертония. Едва ли можно сомневаться в том, что в этом отношении главную роль играет механический фактор, но возможно, что предрасположение гипертоников к атеросклерозу зависит и от других причин, например, и от той гиперхолестеринемии, которая свойственна гипертонии. Во всяком случае предупреждение развития и лечение гипертонии необходимо считать одновременно профилактикой и атеросклероза.
Первая задача лечения атеросклероза заключается в предупреждении по возможности его дальнейшего развития. Здесь в отношении проведения диэтетического режима следовало бы повторить то же самое, что выше было сказано о предупреждении развития атеросклероза. Сложнее вопрос о той мере физической и умственной работы, которая целесообразна при уже имеющихся атеросклеротических изменениях артерий, например венечных сердца и мозговых. Несомненно, что упражнение функции этих артерий и питаемых ими органов целесообразно, но это упражнение не должно вызывать чрезмерного утомления, связанного с чрезмерным накоплением продуктов обмена. Здесь следует при дозировке упражнений руководствоваться в первую очередь теми субъективными ощущениями, которые служат показателями патологического утомления данных органов, и дозировать упражнения так, чтобы этих субъективных ощущений не было; такими показателями для сердца могут служить ощущения чрезмерного утомления, одышки, болей в области сердца и сердцебиения, для центральной нервной системы - чувство тяжести в голове, голрвные боли и бессонница. Во всяком случае при атеросклерозе вообще, и при атеросклерозе артерий мозга и сердца в особенности, следует понизить требования, предъявляемые к больному в отношении и физических и психических напряжений. Это несомненно целесообразно с точки зрения предупреждения прогрессирования процесса и, следовательно, с точки зрения сохранения относительной работоспособности. Собственно лечение атеросклероза заключается 1) в лечении атеросклероза как такового - независимо от локализации, 2) в лечении нарушений функций тех органов и систем, артерии которых поражены атеросклерозом, и 3) в лечении осложнений атеросклероза.
Лечения атеросклероза как такового, т.е. специфических способов лечения, при помощи которых можно было бы устранить атеросклеротические изменения артерий, пока нет. Применяется с этой целью иод, но эффективность его в этом направлении пока не установлена достаточно убедительно. Те объяснения, которые раньше давались его лечебному действию при атеросклерозе, не обоснованы в достаточной мере. Предполагалось, что иод способствует рассасыванию атеросклеротических изменений артерий, что он уменьшает вязкость крови и этим облегчает кровообращение, что он понижает артериальное давление, уменьшая наклонность мускулатуры артерий при атеросклерозе к усиленному тоническому или спастическому сокращению. В новейшее время внимание к йодистой терапии атеросклероза вновь привлекается следующими данными: 1) иод, вводимый в организм, несомненно влияет на функцию щитовидной железы, причем в обычно применяемых при атеросклерозе дозах иод скорее усиливает ее функции; 2) в эксперименте на кроликах удаление щитовидной железы способствует развитию атеросклероза под влиянием введения холестерина. Наоборот, введение кроликам одновременно с холестерином иода в известной дозировке как будто бы препятствует развитию алиментарного атеросклероза. С этими экспериментальными наблюдениями совпадают и клинические впечатления, например, усиленного развития атеросклероза при микседеме. Необходимо, однако, признать, что все эти данные недостаточно еще разработаны, и пока это объяснение лечебного действия йода при атеросклерозе должно быть признано гипотетичным.
Иод при атеросклерозе применяют обычно или в виде 1) йодной настойки [tinctura jodi (10%)] в возрастающей дозировке по 5-15 капель в молоке 2 раза в день после еды; 2) раствора йодистого калия (solut. kalii jodati 2% по 1 столовой ложке 3 раза в день) или в виде сайодина (sajodin - кальциевая соль жирной кислоты, содержащая 20% иода) в таблетках - по 1 таблетке 2-3 раза в день, после еды. Принято иод принимать периодически по 15 дней каждый месяц в течение всех теплых месяцев года. При появлении «иодизма» - насморка, фарингита, конъюнктивита, акне - иод отменяется до исчезновения этих явлений. Тогда прием иода возобновляется, но в меньшей дозе. Другие медикаментозные средства против атеросклероза имеют еще меньшее значение. Их действие теоретически не обосновано, и их эффективность клинически не доказана. Сюда относятся сыворотка Трунечека, гиперсол Майкова и др.
Что касается много применяемого при атеросклерозе чеснока (в виде спиртной настойки), то он действует, повидимому, не на атеросклеротический процесс, а на сопутствующие ему функциональные сосудистые явления.
При атеросклерозе венечных артерий сердца лечение должно быть направлено против атеросклероза как такового и против главных проявлений этого процесса, т. е. против 1) недостаточности и неправильности сердечной деятельности, 2) грудной жабы и 3) инфаркта миокарда.
В отношении первого проявления терапия совпадает с терапией сердечной недостаточности вообще и с лечением различных аритмий, При лечении сердечной недостаточности, вызванной атеросклерозом венечных артерий, эффективность препаратов наперстянки во всяком случае не так велика, как при недостаточности сердца вследствие переутомления его мышцы, например при клапанных пороках, но при наличии тахикардии применение наперстянки при сердечной недостаточности, вызванной коронарным атеросклерозом, уместно. Но чаще чем при клапанных пороках сердечная недостаточность при коронарном атеросклерозе сопровождается синусовой брадикардией, а при наличии мерцания предсердий - медленным ритмом желудочков. При таких условиях применять препараты группы наперстянки не следует. С их применением следует быть осторожным и при наличии наклонности к приступам грудной жабы, так как клинический опыт показывает, что назначение наперстянки в этих случаях ведет иногда к появлению приступов, resp. к их учащению и усилению. Это объясняется тем, что при повышенной возбудимости нервно*мышечного прибора венечных артерий, о которой свидетельствует наклонность к приступам грудной жабы, проявляется сосудосуживающее влияние наперстянки и на венечные сосуды. Но при развитии сердечной недостаточности в выраженной форме наклонность венечных артерий к усиленному тоническому сокращению, как правило, исчезает, и тогда применение наперстянки не только безопасно, но часто и вполне эффективно. В остальном при лечении недостаточности и неправильности сердечной деятельности, вызванных атеросклерозом, следует придерживаться общих правил, изложенных в соответствующих главах.
Лечение второго проявления коронарного атеросклероза - грудной жабы - будет изложено в главе о грудной жабе.
Известное сочетание данных у больного позволяет до профилактика и некоторой степени предвидеть развитие у него инфаркта миокарда: гиперстеническая конституция, наследственное предрасположение к атеросклерозу вообще и к коронарному в частности, к гипертонии и к грудной жабе, состояние перенапряжения нервной системы, перенесение в недалеком прошлом инфекционного заболевания (например, гриппа), усиленное курение, приступы грудной жабы. При наличии такого сочетания данных целесообразно принять следующие энергичные меры: вышеуказанная диета (вегетарианский режим), прекращение курения, назначение люминала 0,02-0,03 х 3 и диуретина 0,75-1,0 х 3, прекращение работы и полный отдых в течение месяца.
Лечение при остром тромбозе венечных артерий и при получающемся в его результате инфаркте миокарда в самом начале заболевания должно быть направлено прежде всего против боли и против острой сердечно-сосудистой недостаточности.
Сильнейшая боль сама по себе, конечно, требует успокоения, но она, кроме того, может способствовать развитию шока. Необходимо безотлагательное подкожное впрыскивание морфия или пантопона. Нитроглицерин и нитриты вообще при инфаркте миокарда болей не успокаивают, так как ишемия миокарда, вызывающая боль, здесь вызвана не усиленным сокращением мускулатуры венечной артерии, а закрытием ее просвета тромбом. Можно, однако, предположить, что нитроглицерин может быть все-таки полезным, расширяя другие не затромбированные ветви венечных артерий и этим способствуя коллатеральному кровообращению. Но во всяком случае его можно применить только убедившись, что кровяное давление еще не понизилось, а наоборот, как это иногда бывает в начале заболевания, еще повышено. При уже наступившем понижении артериального давления нитроглицерин давать не следует.
При появлении первых признаков сердечно-сосудистой недостаточности необходимы самые энергичные мероприятия: впрыскивания камфоры под кожу, лучше кардиозола внутривенно или подкожно.
Когда больной уже в состоянии принимать лекарства внутрь, следует давать ему диуретин по 0,5-1,03 раза в день. Можно применять и внутривенное впрыскивание эйфиллина. Эти средства расширяют венечные артерии сердца и, следовательно,- улучшают его кровоснабжение, а этим и его работоспособность, и кроме того, способствуют развитию коллатерального кровообращения. Очень целесообразно к диуретину добавлять люминал по 0,03 3 раза в день, так как понижение возбудимости нервной системы весьма желательно для проведения режима покоя.
Ценным, повидимому, средством при инфаркте миокарда являются внутривенные вливания глюкозы - по 10-20-40 см3 20-40% раствора. При необходимости введения больному и воды (в случае рвоты, отказа от питья) можно внутривенно вводить и более слабые (5-10%) растворы виноградного сахара по 100-200 см3; но вливание таких количеств необходимо производить медленно. Значение введения глюкозы в кровь заключается в снабжении миокарда веществом, источником энергии, в котором миокард как раз особенно нуждается при недостаточном кровоснабжении. Вливания глюкозы можно повторять ежедневно, а в начале заболевания даже по 2 раза в день.
Применение при инфаркте миокарда вдыханий кислорода и кровопускания требует выяснения, насколько в данном случае доминирует сердечная недостаточность, насколько - сосудистая. При выраженной отчетливо сердечной недостаточности, т. е. при резко выраженной одышке, при типичной картине сердечной астмы, когда венное давление повышено (набухание шейных вен), а артериальное по крайней мере не понижено - показано и то и другое мероприятие. Дело в том, что вдыхания кислорода скорее понижают количество циркулирующей крови и поэтому при сосудистой недостаточности противопоказаны. Кровопускание при сосудистой недостаточности, когда и так уменьшено количество циркулирующей крови и, следовательно, и приток крови к сердцу, конечно, тоже противопоказано.
От применения препаратов группы наперстянки при инфаркте миокарда следует лучше воздерживаться, так как 1) наперстянка, как выше уже было упомянуто, может способствовать сужению венечных артерий, 2) наперстянка при наличии сосудистой недостаточности, уменьшая количество циркулирующей крови, может оказать неблагоприятный эффект, 3) при инфаркте миокарда часто возникают такие формы аритмии, как экстрасистолия, нарушение проводимости, наклонность к мерцанию предсердий и т. д., при которых наперстянка может оказать только неблагоприятное влияние на сердечную деятельность.
Наконец, при инфаркте миокарда нет обычно тех условий (переутомления миокарда), при которых наперстянка оказывает свое специфическое благотворное действие на сердечную деятельность. Однако, если в результате инфаркта миокарда имеется отчетливо выраженная картина сердечной недостаточности с отсутствием болевых явлений и наличием тахикардии, все же применение препаратов наперстянки показано. Но тогда целесообразно назначить не наперстянку, а внутривенные впрыскивания строфантина, так как он в меньшей степени чем наперстянка усиливает тоническое сокращение венечных артерий.
Конечно при инфаркте миокарда больной должен соблюдать постельный режим и ему вообще должен быть предоставлен абсолютный покой - и физический и психический. Даже движения в постели должны быть ограничены до минимума (опасность разрыва сердца). Пища вначале должна быть самая легкая - молоко, кисель, компот, манная каша, сухари, печенье, фрукты; из напитков можно разрешить воду, слабый чай (с молоком). Пить и есть следует самыми небольшими порциями - по 100 см3.
Необходимо также заботиться о регулярном действии кишечника (клизмы, легкие слабительные) и бороться с метеоризмом, так как высокое положение диафрагмы неблагоприятно отзывается на сердечной деятельности. Полный покой и постельный режим должны быть проведены строго и длительно. Даже при легкой форме, при невыраженной клинической картине постельный режим должен продолжаться не менее 1 1/2 месяцев, так как это минимальный срок для образования рубца на месте инфаркта. При выраженной тяжелой картине заболевания больной должен лежать 2-3 месяца. Опыт показал, что такое длительное соблюдение покоя понижает большую смертность от инфаркта миокарда. Во всяком случае при определении срока постельного режима необходимо учитывать развитие тех клинических проявлений, которые служат показателем эволюции самого инфаркта - температуру, лейкоцитоз и в особенности РОЭ. Переход к большей активности целесообразно поставить в зависимость от срока возвращения РОЭ к норме.
Часто больные через 2-3 недели после начала заболевания чувствуют себя настолько хорошо, что трудно удержать их в постели. Здесь необходимо самое настойчивое и авторитетное влияние врача, и во всяком случае переход от постельного режима к обычному порядку жизни должен быть крайне постепенный и осторожный. Больной к работе может вернуться только через 2-3 месяца после первого вставания. В большинстве случаев уместно перевести больного на временную инвалидность II категории. К прежней своей работе он может вернуться только в том случае, если эта работа не сопряжена с физическими и психическими напряжениями. В противном случае он должен перейти на другую, более спокойную работу. Больные, перенесшие инфаркт миокарда, нуждаются в дальнейшем постоянном врачебном наблюдении - в диспансеризации.
В дальнейшем режим и лечение варьируют в зависимости от степени нарушения коронарного кровообращения и степени сердечной недостаточности (см. Профилактика и лечение сердечной недостаточности).
Популярные статьи сайта из раздела «Медицина и здоровье»
Поможет ли имбирь сбросить лишний вес?
Не столь давно в качестве лучшего средства борьбы с лишним весом преподносился ананас, теперь пришла очередь имбиря. Можно ли похудеть с его помощью или это разбитые надежды худеющих?
Избавляет ли пищевая сода от жира?
Чего только не пробуют желающие расстаться с ненавистными килограммами - обертывания, травяные настои, экзотические продукты. Можно ли похудеть с помощью пищевой соды?
Можно ли похудеть от зеленого кофе?
Далеко не все рекламируемые средства действительно помогают сбросить вес, но абсолютно все они клянутся помочь. Сегодня на пике популярности находится зеленый кофе. Что же в нем особенного?
Омоложение на клеточном уровне
Метод клеточной терапии применяется для коррекции возрастных изменений в организме. Но как же работает клеточная терапия? И действительно ли эффективна клеточная косметика?
Популярные статьи сайта из раздела «Сны и магия»

Когда снятся вещие сны?
Достаточно ясные образы из сна производят неизгладимое впечатление на проснувшегося человека. Если через какое-то время события во сне воплощаются наяву, то люди убеждаются в том, что данный сон был вещим. Вещие сны отличаются от обычных тем, что они, за редким исключением, имеют прямое значение. Вещий сон всегда яркий, запоминающийся.
Прочитать полностью >>

Почему снятся ушедшие из жизни люди?
Существует стойкое убеждение, что сны про умерших людей не относятся к жанру ужасов, а, напротив, часто являются вещими снами. Так, например, стоит прислушиваться к словам покойников, потому что все они как правило являются прямыми и правдивыми, в отличие от иносказаний, которые произносят другие персонажи наших сновидений.
Прочитать полностью >>

Если приснился плохой сон.
Если приснился какой-то плохой сон, то он запоминается почти всем и не выходит из головы длительное время. Часто человека пугает даже не столько само содержимое сновидения, а его последствия, ведь большинство из нас верит, что сны мы видим совсем не напрасно. Как выяснили ученые, плохой сон чаще всего снится человеку уже под самое утро.
Прочитать полностью >>
Магия приворота
Приворот является магическим воздействием на человека помимо его воли. Принято различать два вида приворота – любовный и сексуальный. Чем же они отличаются между собой?
Заговоры: да или нет?
По данным статистики, наши соотечественницы ежегодно тратят баснословные суммы денег на экстрасенсов, гадалок. Воистину, вера в силу слова огромна. Но оправдана ли она?
Сглаз и порча
Порча насылается на человека намеренно, при этом считается, что она действует на биоэнергетику жертвы. Наиболее уязвимыми являются дети, беременные и кормящие женщины.
Как приворожить?
Испокон веков люди пытались приворожить любимого человека и делали это с помощью магии. Существуют готовые рецепты приворотов, но надежнее обратиться к магу.
Что вам сегодня приснилось?
Гороскоп совместимости
Выбор имени по святцам
Календарь именин
читать далее >>
Сочетание имени и отчества
При выборе имени для ребенка необходимо обращать внимание на сочетание выбранного имени и отчества. Предлагаем вам несколько практических советов и рекомендаций.
Читать далее >>
Сочетание имени и фамилии
Хорошее сочетание имени и фамилии играет заметную роль для формирования комфортного существования и счастливой судьбы каждого из нас. Как же его добиться?
Читать далее >>
Психология совместной жизни
Рецепты ухода за собой
Представляем вам примерный список процедур по уходу за собой в домашних условиях, который вы можете взять за основу и переделать непосредственно под себя.
Совместимость имен в браке
Если проанализировать ситуацию людей, находящихся в успешном браке долгие годы, можно легко в этом убедиться. Почему так происходит?
Искусство тонкой маскировки
О серебре
Серебро неразрывно связано с магическими обрядами и ритуалами: способно уберечь от негативного воздействия.
О красоте
Все женщины, независимо от возраста и социального положения, стремятся иметь стройное тело и молодую кожу.
читать далее >>
Стильно и недорого - как?
Каждая женщина в состоянии выглядеть исключительно стильно, тратя на обновление своего гардероба вполне посильные суммы. И добиться этого совсем несложно – достаточно следовать нескольким простым правилам.
читать статью полностью >>
Как работает оберег?
Для выбора амулета не очень важно, соответствует ли минерал нужному знаку Зодиака его владельца. Тут дело совершенно в другом.
Камни-талисманы
Согласно старинной персидской легенде, драгоценные и полудрагоценные камни создал Сатана.
Как утверждают астрологи, неправильно подобранный камень для талисмана может стать причиной страшной трагедии.
Что помогает при атеросклерозе. Основные современные методы лечения атеросклероза
Атеросклероз - заболевание сосудов, которое развивается под влиянием нарушения липидного обмена (дислипидемии). Ключевым веществом в развитии этой патологии является холестерин - липид, являющийся важнейшим строительным материалом в нашем организме. В то же время избыток холестерина вредит нашему здоровью, и в первую очередь сосудам. В процессе развития атеросклероза образуются холестериновые бляшки в стенках сосудов, со временем перекрывая нормальный ток крови.
Факторы, приводящие к нарушению липидного обмена и, соответственно, развитию атеросклероза, разнообразны. В первую очередь - это наше пристрастие к продуктам, содержащим ненасыщенные жиры, легкоусвояемые углеводы; курение, злоупотребление алкоголем; применение некоторых лекарств без рекомендаций врача. Все эти факторы подтачивают здоровье годами, а тем временем незаметно и исподволь в сосудах скапливаются и оседают холестериновые «снежинки». Немаловажную роль в развитии атеросклероза играет наследственность: все особенности течения биохимических процессов, в том числе и обмен липидов, «закодированы» в наших генах. И при одинаковых «нездоровых» жизненных условиях кто-то заболеет раньше, кто-то - позже, а единицам, может быть, даже удастся избежать атеросклероза.
К сожалению, патологические изменения, которые произошли в сосудах, а также причины, приведшие к ним, носят фундаментальный характер, так что избавиться от проблемы со здоровьем полностью не удастся. Но остановить атеросклероз можно - для этого созданы специальные препараты - статины. В основу немедикаментозной терапии входит соблюдение специальной диеты, отказ от алкоголя, курения.
Игнорировать болезнь нельзя. Опасность атеросклероза заключается в том, что он, прогрессируя, неминуемо приводит болезням сердца и сосудов, которые, как известно, занимают самое первое место среди причин преждевременной смерти на планете, опережая смертность от раковых опухолей, ДТП, СПИД и т.д.
Лечение при атеросклерозе назначает врач, который также контролирует эффективность и состояние здоровья больного. Что нужно знать о лечении атеросклероза? Оно должно быть постоянным и контролируемым!
Лабораторная диагностика и оценка рисков атеросклероза
Холестерин разделен на несколько фракций (видов) - поэтому такой показатель, как общий холестерин крови не является достаточным и единственным критерием, который позволил бы врачам судить о нарушении липидного обмена и об угрозе сосудам. Постоянный диагностический контроль необходим также для корректировки доз статинов, позволяет повысить безопасность лечения, сохранив эффективность терапии.
Общий холестерин сам по себе не позволяет оценить риск развития атеросклероза или судить об успехе терапии. Необходим полный спектр диагностических показателей, - это липопротеиды высокой плотности (ЛПВП) и липопротеиды низкой плотности (ЛПНП), иными словами «хороший» холестерин и «плохой». Сведения об уровне ЛПВП и ЛПНП необходимы для постановки диагноза, назначения правильной терапии, оценки рисков и прогноза.
Липопротеиды высокой плотности (ЛПВП) «хороши» тем, что как раз они в своем составе выводят, «плохой» холестерин из стенки сосудов, то есть фактически «счищают» со стенок сосудов холестериновый налет. В дальнейшем ЛПВП утилизируются в печени. Таким образом, липопротеиды высокой плотности выполняют защитную функцию и препятствуют развитию атеросклероза.
Липопротеиды низкой плотности (ЛПНП) транспортируют холестерин по кровотоку ко всем органам и тканям для разнообразных нужд организма: ведь холестерин предназначен совсем не для образования бляшек на стенках сосудов. Это вещество необходимо для поддержания процессов и синтеза множества биологически активных веществ нашего организма - гормонов, жирорастворимых витаминов, желчных кислот и пр. Повышенное содержание холестерина в крови приводит к появлению атеросклеротических бляшек. И чем выше уровень ЛПНП в крови - тем динамичнее развивается атеросклеротический процесс.
Для достоверной диагностики нарушений обмена липидов нужно установить общий холестерин и уровень ЛПВП . На основе этих данных рассчитывается основной показатель, который позволит достоверно установить нарушение обмена и судить о прогнозе - индекс атерогенности (ИА). Индекс атерогенности также считается ключевым критерием в оценке гиполипидемической терапии - то есть лечения, направленного на снижение уровня холестерина и триглицеридов в крови. Этот показатель можно рассчитать самостоятельно: ИА = (ОХС - ЛПВП)\ ЛПВП или по другой формуле: ИА = (ОХС - ЛПВП) - 1. Чем выше индекс - тем выше риск развития атеросклероза и его осложнений.
Лечение атеросклероза
В свете вышеприведенного не возникает вопросов относительно тезиса: успешная терапия - это не только стойкое снижение уровня общего холестерина в крови, но скорее снижение уровня ЛПНП, а также повышение уровня ЛПВП - «хорошего» холестерина. Ведь, чем выше ЛПВП - тем ниже индекс атерогенности, и, соответственно, меньше риск развития осложнений атеросклероза. И если на фоне лечения уровень ЛПВП существенно падает, то, даже несмотря на снижение уровня общего холестерина, подобная терапия не замедлит развитие атеросклероза (ведь индекс атерогенности повышается). Для оценки эффективности терапии достаточно 3-4 месяца: это контролируется биохимической диагностикой (липидограмма). После длительного лечения положительные изменения в сосудах или отсутствие оных можно отметить по результатам МРТ, УЗ и других методов инструментальной диагностики.
Для максимальной эффективности и безопасности терапии статинами, следует отдавать преимущество новым, безопасным поколениям этой группы в сравнении с предыдущими представителями.
Доброго времени суток, дорогие читатели!
В данной статье мы рассмотрим с вами такое заболевание кровеносных сосудов, как — атеросклероз, а также его причины, симптомы, профилактику и лечение атеросклероза, традиционными и народными средствами.
Атеросклероз – хроническое заболевание артерий, характерной чертой которого является отложение на внутренних стенках кровеносных сосудов холестерина и других жиров. Впоследствии данной «засоряемости», стенки сосудов утолщаются, а просвет уменьшается, теряется их эластичность, в результате чего происходят закупорки сосудов. Из-за деформации сосудов, идет нагрузка на сердце, т.к. ему нужно больше усилий для качания крови.
Результатом атеросклероза являются такие заболевания, как , гипертоническая болезнь (гипертония), некрозы и др.
По статистике на 2000 г, в России от сердечно-сосудистых заболеваний на 100 000 населения умирает 800 человек! При этом, во Франции 182 человека, в Японии 187. Ученые признали, что причиной данной ситуации является питание и образ жизни. Конечно же, в нынешний 2016 год, когда распространение ГМО продукции набрало неимоверный оборот, а действительно качественные продукты питания стоят такую сумму, что большинство людей не могут позволить себе их приобрести, смертность продолжает расти.
В связи с этим установлено, что атеросклерозу чаще всего подвержены люди среднего и пожилого возраста, хотя были замечены случаи, когда данное заболевание идентифицировалось у детей.
МКБ-10: I70
МКБ-9: 440
Развитие атеросклероза начинается из кровеносной системы человека. У здорового человека, кровь, циркулируя в кровеносных сосудах, доставляет ко всем органам и тканям кислород и питательные вещества. При нормальном питании, в крови также присутствует и холестерин.
Холестерин — органическое соединение, — природный жирный (липофильный) спирт, который содержится в клеточных мембранах организма. Холестерин играет важную роль в защите клеточных мембран, а также необходим для выработки , стероидных гормонов (кортизол, эстроген, тестостерон и др.), желчных кислот, а также нормального функционирования иммунной и нервной систем.
Холестерин не растворим в воде, и соответственно, он не может самостоятельно поступать в ткани организма, поэтому, функцию его доставки через кровь ко всем органам выполняют белки-транспортеры (аполипопротеины), которые находятся в комплексных соединениях — холестерина с другими соединениями.
Аполипопротеины делятся 4 группы:
— высокомолекулярные (HDL, ЛПВП (липопротеины высокой плотности))
— низкомолекулярные (LDL, ЛПНП, (липопротеины низкой плотности))
— очень низкомолекулярные (VLDL, ЛПОНП, липопротеины очень низкой плотности);
— хиломикроны.
В зависимости от «адреса» (части тела) доставки, функцию выполняют разные из этих аполипопротеинов. ЛПНП, ЛПОНП и хиломикроны соединяясь с холестерином, доставляют его к периферическим тканям. Но, ЛПНП (липопротеины низкой плотности) плохо растворяются и имеют свойство выпадать в осадок. Благодаря этому, холестерин в соединении с ЛПНП называется – «плохим» холестерином.
Проблемы начинаются тогда, когда переизбыток холестерина в организме, в совокупности с ЛПНП выпадает в осадок, который прилипает к стенкам кровеносных сосудов и образовывает — атеросклеротические бляшки.
Тут также хочется отметить, что липопротеинам низкой плотности противодействуют липопротеины высокой плотности (ЛПВП), которые защищают стенки сосудов от их негативного влияния, но ЛПВП, к сожалению, в 2 раза меньше.
Атеросклеротические бляшки – образования, которые состоят из холестерина, других жиров, липопротеинов низкой плотности и . Они образуются под эндотелием (внутренняя поверхность кровеносных сосудов), в тех местах, где он поврежден.
Под эндотелием (между внешней и внутренней стенками сосуда), т.е. в толще сосудов, синтезируются различные вещества, которые регулируют свертываемость крови, а также здоровье самих сосудов.
Итак, по мере роста атеросклеротической бляшки, просвет сосуда суживается, и появляется риск ее разрыва, откуда в сосуд попадает тромб.
Тромб – скопление клеток, преимущественно тромбоцитов и белков крови. Если говорить проще, тромб, это сгусток свернутой крови, возникающий в местах повреждения сосудов.
Тромб усугубляет ситуацию тем, что он еще более сужает просвет сосуда, но главная опасность от него состоит в том, что от него может оторваться кусочек, который, двигаясь далее по сосудам, доходит до места, где диаметр просвета сосуда меньше тромба. Далее, в этом месте происходит закупорка сосуда, и «отрезанные» от кровоснабжения ткани и органы начинают отмирать.

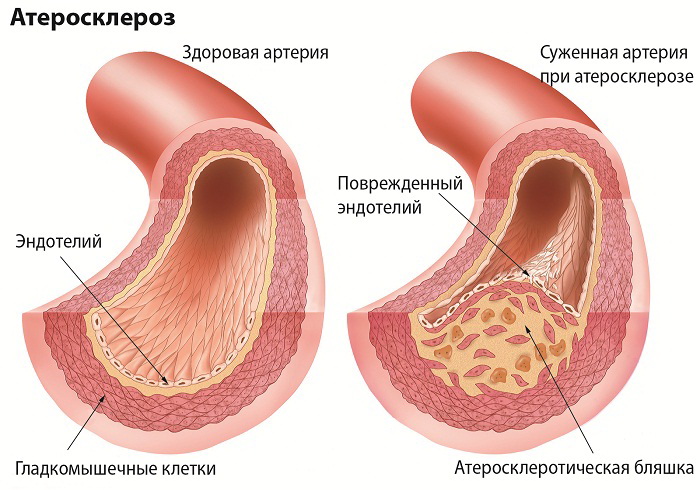
Конечно же, выше описанный процесс развития атеросклероза является упрощенной формой объяснения, но, надеюсь, что общую картину у меня получилось описать.
Причины атеросклероза
На данный момент, причины атеросклероза продолжают изучать. Выделим наиболее известные причины:
— дисфункция эндотелия;
— поражение эндотелия вирусами (вирус герпеса, цитомегаловирус и др.);
— поражение сосудистой стенки хламидиями, преимущественно Chlamydia pneumoniae;
— отклонения в работе лейкоцитов и макрофагов;
— первичное накопление большого количества липопротеидов в толще кровеносного сосуда;
— отклонения в работе антиоксидантной системы;
— повышение с возрастом уровня адренокортикотропных и гонадотропных гормонов, что приводит к дисбалансу гормонов, необходимых для регулирования холестерина.
Среди факторов, которые провоцируют развитие атеросклероза, различают:
— вредные привычки (употребление алкоголя, курение);
— гипертоническая болезнь (): уровень АД от 140/90 мм рт. ст.;
— гиперлипопротеинемия;
— малоподвижный образ жизни;
— неправильное питание;
— ;
— ;
— ;
— наследственность;
— ;
— гомоцистеинурия;
— гиперфибриногенемия;
— постменопауза;
— возраст;
— нарушения обмена веществ.

Симптомы атеросклероза во многом зависят от места, где он развивается, а также от поражаемого сосуда. Рассмотрим наиболее популярные места поражения и сопровождающиеся признаки данного заболевания.
Атеросклероз сердца
Коронарный атеросклероз. Возникает в последствии поражения атеросклеротическими бляшками коронарных сосудов. Исходя из этого, к сердцу (миокарду) уменьшается приток кислорода и питательных веществ.
Симптомы коронарного атеросклероза:
Атеросклероз аорты сердца. Возникает в последствии поражения атеросклеротическими бляшками главного сосуда сердца — аорты.
Симптомы атеросклероза аорты сердца:
— жгучая периодическая боль в области грудной клетки;
— повышение систолического (верхнего) ;
— периодические головокружения;
— преждевременное старение, поседение;
— сложности с глотанием пищи;
— усиленный рост волос в ушных раковинах;
— появление на лице жировиков.
Атеросклероз брюшного отдела
Атеросклероз брюшного отдела (сердечной аорты). Возникает в последствии поражения атеросклеротическими бляшками аорты в области брюха.
Симптомы атеросклероза аорты брюшного отдела
Симптомы атеросклероза головного мозга
Условно допустимые продукты питания (минимальное количество): растительное масло (30-40 г/день), говядина и баранина (не более 90-150 г), яйцо (не более 2 шт. в неделю), цельное молоко, белый хлеб, макаронные изделия.
Что нельзя есть при атеросклерозе: сливочное масло, твердый маргарин, животный жир, икра, яичные желтки, мозги, почки, печень, сердце, язык, мясо с видимым жиром, колбасы, ветчина, сосиски, утка, гусь, сметана, жирное молоко, сливки, жирный творог, жирные сорта сыра, творожные сырки, плавленые сырки, мороженное, овощи (приготовленные на жире), фрукты (засахаренные, подслащенные), шоколад, конфеты, мармелад, зефир, джем и варенье.
Для лечения атеросклероза М.И.Певзнер разработал специальное диетические питание — .
Кроме того, необходимо минимизировать употребление:
— насыщенные жирные кислоты;
— ;
— поваренную соль – не более 8 г в день.
Лекарственные средства от атеросклероза
Медицинские препараты при атеросклерозе применяют для:
— коррекции уровня артериального давления;
— контроля сахарного диабета;
— коррекции метаболического синдрома;
— нормализации липидного спектра.
В зависимости от вышеперечисленных целей, их разделяют на 4 основные группы:
1. Препараты, блокирующие всасывание стенками сосудов и органами холестерина.
2. Препараты, понижающие в печени синтез уровня холестерина и триглицеридов, а также их концентрацию в крови.
3. Препараты, повышающие распад и выведение из организма атерогенных липидов и липопротеидов.
4. Дополнительные препараты.
1 группа: препараты, блокирующие всасывание стенками сосудов и органами холестерина
IA — анионообменные смолы: «Гемфиброзил», «Холестирамин». Эта группа препаратов абсорбируют в себя холестерин, после чего выводятся вместе с ним из организма. Недостатком является абсорбирование вместе с холестерином – витаминов, и других лекарственных средств.
IB – растительные сорбенты: «Гуарем», «β-ситостерин». Эта группа препаратов препятствует всасывание холестерина кишечником.
Препараты 1 группы могут вызвать диспепсию.
2 группа: препараты, блокирующие всасывание стенками сосудов и органами холестерина
IIA (статины): ловастатин («Апекстатин», «Мевакор», «Медостатин»), симвастатин («Вазилип», Зокор, «Симвор»), флувастатин («Лескол»), правастатин («Липостат», «Правахол»), аторвастатин («Липримар», «Торвакард»), розувастатин («Крестор»). Противопоказания: нельзя принимать беременным, кормящим, детям, с болезнями печени и в сочетании с алкоголем. Побочные эффекты: алопеция, миопатия, диспепсия, рабдомиолиз, импотенция, гепатотоксичность.
IIB (фибраты): фенофибрат («Трайкор»), безафибрат («Безалип»), ципрофибрат («Липанор»). Побочные эффекты: , диспепсия, миозит. Фенофибраты являются самыми новыми препаратами, поэтому при лечении атеросклероза, предпочтение отдают именно им. Фенофибраты также применяются при лечении сахарного диабета 2 типа.
IIC: никотиновая кислота («Эндурацин»). Побочные эффекты: , кожный зуд, диспепсия. Не рекомендуются к приему при сахарном диабете.
IID: пробукол («Фенбутол»). Снижают синтез стерола.
3 группа: препараты, повышающие распад и выведение из организма атерогенных липидов и липопротеидов
Ненасыщенные жирные кислоты: «Линетол», «Липостабил», «Омакор», «Полиспамин», «Тиогамма», «Трибуспамин». Побочные эффекты: усиление действия препаратов сахаропонижающего направления.
4 группа: дополнительные препараты
Эндотелиотропные препараты (питают эндотелий): пирикарбат («Ангинин», «Пармидин»), синтетические аналоги простациклина («Вазопростан», «Мизопростол»), Е (токоферол) и С (аскорбиновая кислота).
 Важно! Перед применением народных средств против атеросклероза, обязательно проконсультируйтесь с лечащим врачом!
Важно! Перед применением народных средств против атеросклероза, обязательно проконсультируйтесь с лечащим врачом!
Атеросклероз — особая форма патолого-анатомических изменений артерии при артериосклерозе. Артериосклероз — изменение стенок артериальных сосудов, заключающееся в их уплотнении с потерей нормальной эластичности. Причины склеротических изменений в артериях разнообразны, наиболее частыми являются возрастные изменения, воспалительные процессы в стенках артерии и отложения извести.
Атеросклероз является одним из самых частых заболеваний современного человечества. Он поражаете основном пожилых людей, но не всегда является отличительным признаком старости. В последнее время атеросклероз становится болезнью молодых и с годами он только усиливается.
Наиболее широко заболевание распространено в высокоразвитых странах, таких как США, Россия, Франция, Германия, Италия. В странах Африки и Южной Америки атеросклероз встречается намного реже. Кроме того, в крупных городах заболевание встречается значительно чаще, чем в сельской местности. Мужчины болеют атеросклерозом в 3-4 раза чаще, чем женщины. Такие различия в частоте заболевания зависят прежде всего от условий жизни людей. Постоянное нервное перенапряжение, частые стрессы, а также пища, богатая животными жирами, — все эти факторы в значительной степени способствуют развитию атеросклероза.
Узнайте, как сохранить свои сосуды чистыми до старости, обойтись без вредных лекарств - статинов. Животные не болеют атеросклерозом. Значит, и для людей это реально. Лишь в условиях эксперимента у некоторых видов животных удалось вызвать в артериях определенные атеросклеротические изменения (путем введения с пищей холестерина или белковых и жировых продуктов, его содержащих), но эти явления были значительно слабее тех, которые возникают у человека, больного атеросклерозом.
Есть 5 основных факторов, способствующих возникновению и прогрессированию болезни.
1. Эндокринные и метаболические нарушения в организме (играющие предрасполагающую роль).
2. Нервные нарушения, приводящие к изменению липидно-белкового равновесия.
3. Фактор питания (большое количество холестерина, белковых и жировых продуктов, вводимых в организм с пищей).
4. Малоподвижный образ жизни.
В настоящее время известно, что основной причиной атеросклероза является большое количество холестерина, циркулирующее в крови человека. Избыток холестерина в виде бляшек откладывается на стенках артерий, уменьшая их просвет и сокращая ток крови. А уменьшение количества крови, поступающей к определенному органу, вызывает его кислородное голодание, нарушение функций и, в конечном счете, может привести к сердечному приступу, инсульту или инфаркту. Артерию можно сравнить с водопроводной трубой, через которую в течение длительного времени проходит вода и которая постепенно ржавеет изнутри. В результате этого просвет трубы уменьшается, слабеет ток воды, уменьшается ее количество. Такую трубу надо менять. Но артерию не заменишь. Поэтому надо всегда стремиться к тому, чтобы уменьшить возможность ее загрязнения, особенно липопротеинами низкой плотности.
Атеросклеротический процесс поражает все артерии, но в зависимости оттого, в каких тканях и сосудах процесс зашел глубже, различают несколько его разновидностей: атеросклероз с преимущественным поражением сосудов мозга, атеросклероз коронарных сосудов, атеросклероз нижних конечностей (облитерирующий эндартериит) и т. д.
Классификация
Классифицируется атеросклероз в зависимости от места поражения сосудов: атеросклероз аорты, почечных артерий, артерий брыжейки, артерий сердца и артерий нижних конечностей.
Проявления заболевания зависят от формы атеросклероза.
Для атеросклероза аорты характерен шум в ушах, артериальная гипертония, расслаивающаяся аневризма аорты (что может привести к смерти). Возможны инсульты, обмороки и головокружения.
Атеросклероз почечных артерий проявляется нарушениями в почках, что приводит к повышению артериального давления, которое не поддается лечению. Также со временем данное заболевание приводит к нефросклерозу (то есть сморщиванию почки) и почечной недостаточности.
Атеросклероз почечных артерий имеет два вида проявлений.
1. Тромбоз кишечных артерий, что приводит к инфаркту и гибели участка стенки кишечника.
2. Колики, возникающие после еды, рвота и вздутие живота.
Атеросклероз артерий сердца (коронарных артерий) приводит к формированию стенокардии (боль, сердцебиение, чувство давления в области сердца, ощущение нехватки воздуха).
Атеросклероз нижних конечностей проявляется таким признаком, как перемежающаяся хромота. При таком приступе ноги холодеют, кожа становится бледной, с синюшным оттенком, повышается утомляемость. А также возникает сильная боль в икроножных мышцах при быстрой ходьбе, которая исчезает при отдыхе.
Диагностируется заболевание на основании проявлений, повышения уровня липидов в крови, ЭКГ в покое и с нагрузкой (для выявления стенокардии). Также проводится рентгено-ангиография, эхокардио- и коронарография, УЗИ-сканирование сосудов, допплерография (выявление размеров бляшек и тока крови в сосудах). В тяжелых и спорных случаях назначается проведение МРТ.
Симптомы
Cимптомы атеросклероза могут быть разными, в зависимости от того, где произошло преимущественное поражение сосудов. Атеросклероз сосудов головного мозга характеризуется головной болью и головокружениями, ощущением постоянного шума, ослаблением памяти. Атеросклероз сосудов сердца сопровождается болями в сердце. Атеросклероз периферических сосудов вызывает боли в ногах, пояснице и спине, быструю утомляемость, исхудание.
При атеросклерозе коронарных (сердечных) сосудов появляются приступы стенокардии, то есть боли в области сердца сжимающего или давящего характера, которые могут усиливаться как при физической нагрузке, так и в состоянии покоя. Приступы стенокардии объясняются тем, что в результате ряда причин наступает сужение одного из коронарных сосудов, уменьшается питание сердечной мышцы, и она вынуждена болью реагировать на недостаток питания. Если приступ стенокардии затягивается надолго, может наступить омертвение какого-то участка сердечной мышцы. Это состояние называется инфарктом.
При атеросклерозе мозговых сосудов больные жалуются на головокружение, шум в голове, ослабление памяти. Окружающие замечают изменения в психике и поведении больного. При закупорке мозговой артерии (тромбозе) может произойти ее разрыв, сопровождающийся кровоизлиянием. Тогда наступает инсульт.
При поражении атеросклерозом периферических сосудов появляются такие симптомы, как сухость и морщинистость кожи, исхудание, боли в спине, пояснице, руках и ногах. Часто атеросклероз нижних конечностей ведет к гангрене и вынужденной их ампутации.
Что происходит? Атеросклероз — поражение артерий, сопровождающееся скоплением на их внутренней поверхности жировых веществ в виде желтоватых бляшек, приводящих к резкому изменению стенок артерии. Врачи образно называют атеросклероз «ржавчиной жизни». Атеросклероз очень сильно связан со стрессами в нашей жизни, так как стресс провоцирует поступление в кровяное русло холестерина из печени, а постоянно растущий уровень холестерина в крови связан с возрастающим риском атеросклероза (уплотнением артерий), главным фактором при сердечных приступах.
Самое неприятное в атеросклерозе то, что его прямыми следствиями являются не только головные боли и боли в ногах, но и тяжелые поражения психики, включая потерю памяти, а также такие серьезные заболевания, как диабет, почечная недостаточность, стенокардия, инфаркт и инсульт.
Атеросклероз — это хроническое заболевание, хорошо знакомое, к сожалению, миллионам людей. Многие, наверное, слышали, что возникновение атеросклероза связано с избыточным поступлением в человеческий организм холестерина. Действительно, его высокое содержание в крови способствует появлению отложений на стенках сосудов. Однако, если вы думаете, что для профилактики атеросклероза достаточно всего лишь предельно ограничить в своем рационе продукты, содержащие холестерин, то это не так. На самом деле данная проблема значительно сложнее. И вот почему.
Прежде всего, установлено, что холестерин — необходимое человеку вещество. В наших органах его содержится примерно 200 г, и особенно много — в нервной ткани и головном мозге. Он выполняет разнообразные функции — участвует в образовании ряда гормонов, в том числе половых, в синтезе желчных кислот и витамина D, связывает и обезвреживает некоторые ядовитые вещества, поступающие в организм. Наконец, холестерин — незаменимый материал для формирования клеточных мембран, а, следовательно, и для процесса обновления клеток.
Но с пищей организм получает только около 20% холестерина, а остальное количество синтезирует сам и обладает способностью выводить его избыток Очевидно, что это имеет большое значение для холестеринового баланса.
Наконец, в организме имеются вещества, поддерживающие холестерин в крови в растворенном состоянии, что препятствует его отложению на стенках сосудов. Исходя из этого, мы можем сформулировать в четыре, пунктах общую стратегию питания, направленную на профилактику и борьбу с атеросклерозом:
1. Ограничение потребления продуктов, богатых холестерином.
2. Уменьшение потребления продуктов, стимулирующих синтез холестерина в организме.
3. Обеспечение поступления с пищей веществ, стабилизирующих растворенное состояние холестерина в крови.
4. Включение в рацион продуктов, способствующих выведению из организма избыточного холестерина.
Много холестерина содержится в жирных мясных и молочных продуктах: в свинине, сыре, сливочном масле, жирном твороге, корейке и копченостях, говядине, птице, рыбе, в 3-процентном молоке. Очень богаты холестерином субпродукты, особенно мозги, и желток куриного яйца. Именно их употребление и следует ограничить.
Очевидно, что пищевой рацион вегетарианцев содержит мало холестерина. В особенности это относится к чистым вегетарианцам, в меню которых отсутствуют молочные продукты и яйца. Есть данные о том, что они менее подвержены сердечно-сосудистым заболеваниям и повышенному содержанию холестерина в крови. С другой стороны, обследования различных групп населения не всегда выявляли зависимость частоты заболевания атеросклерозом от преимущественно животного или растительного питания. И на сегодняшний день среди ученых нет единого мнения на этот счет. Полагают, что недостатки вегетарианской диеты более отражаются на здоровье детей, а ее достоинства — на здоровье пожилых людей.
Многое зависит и от индивидуальных особенностей организма. Есть люди, обладающие врожденной способностью превращения больших доз холестерина в безвредные вещества. Они могут не ограничивать себя в еде, сохраняя здоровье до глубокой старости. Для других же такое питание представляет немалую опасность. Особенно для людей, склонных к ожирению, ведущих малоподвижный образ жизни или имеющих ближайших родственников, больных атеросклерозом.
Известно, что синтез холестерина в организме человека происходит, главным образом, в печени, а также в стенках тонкого кишечника. Сырьем для этого процесса служат продукты распада жиров, белков и углеводов, а усиливает его обильная высококалорийная пища, содержащая большое количество жиров и углеводов, например, сахара.
Есть данные, что имеющиеся во многих растениях органические кислоты нормализуют обмен углеводов, сдерживая превращение их в жиры и образование холестерина. Такой способностью обладает, в частности, тартроновая кислота, которая есть во многих овощах и фруктах, особенно в капусте, яблоках, айве, грушах, моркови, редисе, помидорах, огурцах, смородине.
Существует немало разнообразных веществ, способствующих освобождению организма от избытка холестерина. Природа позаботилась и на этот счет. Холестерин выводится из организма с желчью, вырабатываемой печенью. Поэтому все желчегонные средства содействуют удалению его излишков. Эти процессы можно стимулировать, употребляя в пищу растительное масло, сок редьки и свеклы, продукты с высоким содержанием клетчатки.
Положительное влияние на работу печени и распад холестерина оказывают также витамины и минеральные соли. Из витаминов особенно важны С, В 2 , В 6 , РР, инозит, а из минеральных веществ — йод, соли магния, марганца и кобальта.
Витамин С содержится в овощах, фруктах, ягодах, зелени, особенно много его в шиповнике, черной смородине, красном перце, облепихе, крыжовнике, клубнике, цитрусовых. Витамин В 6 , имеется в различных продуктах в небольших количествах, относительно много его содержится в печени, икре, отрубях. Печень богата и витамином РР, который содержится также в мясе, грибах, арахисе, цветках гречихи посевной, сое, фасоли, хлебе из муки грубого помола. Витамина В 2 много в почках, печени, есть он также в сое, сыре, яйцах, мясе, хлебе, зеленом горошке. Инозит широко распространен и в животных, и в растительных продуктах, богаты им отруби, субпродукты, зеленый горошек, апельсины, пшеничная мука, капуста.
Продукты, богатые холестерином, стимулирующие синтез холестерина: жирные мясные и молочные продукты: свинина, сыр, сливочное масло, жирный творог, корейка и копчености, говядина, птица, рыба, 3-процентное молоко, субпродукты, особенно мозги, и желток куриного яйца.
Продукты, способствующие распаду холестерина в организме, — растительное масло, сок редьки и свеклы.
Продукты богатые клетчаткой, содержащие:
1) витамин С: овощи, фрукты, ягоды, зелень, в частности, шиповник, черная смородина, красный перец, облепиха, крыжовник, клубника, цитрусовые;
2) витамин В 6: печень, икра, отруби;
3) витамин РР: печень, мясо, грибы, арахис, гречиха, соя, фасоль, хлеб из муки грубого помола;
4) витамин В 2: почки, печень, соя, сыр, яйца, мясо, хлеб, зеленый горошек;
5) йод: морковь, огурцы, свекла. Магний: цветки гречихи посевной, зеленый горошек, салат, петрушка, соя, пшеница, овес, рожь, морковь. Кобальт: груши, салат, зеленый лук, картофель, чеснок, томаты, черная смородина, яичный желток, мозги, соя;
6) соединения марганца: чеснок, овес, рожь, пшеница;
7) инозит: отруби, субпродукты, зеленый горошек, апельсины, пшеничная мука, капуста.
Продукты, способствующие выведению холестерина из организма, — хлеб из цельного зерна или с добавкой отрубей, каши из зерна грубого помола; овощи, плоды и ягоды (капуста, редька, редис, свекла, яблоки, крыжовник, вишня, черная смородина, апельсины, картофель, пшеница, рис, кукуруза).
Йод, как известно, содержится во многих морских продуктах, а из овощей — в моркови, огурцах, свекле. Относительно много магния обнаружено в цветках гречихи посевной, зеленом горошке, салате, петрушке, сое, пшенице, овсе, ржи, моркови; большое количество кобальта в грушах, кроме того, в салате и зеленом луке, картофеле, чесноке, томатах, черной смородине. Соединения марганца присутствуют в свекле, чесноке, овсе, ржи, пшенице.
Есть еще одно вещество, совершенно необходимое организму для того, чтобы печень нормально выполняла свои функции. Это — холин, который предупреждает жировое перерождение печени и снижает содержание холестерина в крови. Холин содержат многие пищевые продукты — яйца, печень, почки, соя, капуста, помидоры, рис, пшеничный и ржаной хлеб, свинина, сельдь, треска. Кроме того, он может синтезироваться в организме из метионина, которого много в твороге и яичном белке.
Выведению холестерина из организма способствуют пищевые волокна, так называют грубые трудно перевариваемые компоненты пищи — клетчатка, пектин, лигнин. Они не только ускоряют продвижение пищи по кишечнику, но и обволакивают и впитывают в себя различные вредные вещества, в том числе и холестерин. Поэтому антиатеросклеротическую диету обязательно следует обогащать пищевыми волокнами, которые имеются, прежде всего, в хлебе из цельного зерна или с добавкой отрубей, в кашах из зерна грубого помола; в овощах, плодах и ягодах (капусте, редьке, редисе, свекле, яблоках, крыжовнике, вишне, черной смородине, апельсинах).
Есть сведения, что снижению содержания холестерина в печени и крови способствует крахмал, которого много в растительных продуктах (картофеле, пшенице, рисе, кукурузе и др.). В ходе пищеварения крахмал также превращается в обволакивающее вещество, выводящее холестерин из организма.
Чем лучше растворимость холестерина в крови, тем меньше он будет осаждаться на стенках сосудов. Задачу поддержания растворимости холестерина выполняют фосфолипиды, среди которых главное место принадлежит лецитину. В организме человека для синтеза лецитина ис пользуются уже упоминавшиеся холин и метионин. Кроме того, лецитином богаты яичный желток, мозги, соя, не рафинированные растительные масла.
Стабилизирующая способность лецитина зависит от присутствия соединений магния и кальция, причем первые ее усиливают, а вторые подавляют. В связи с этим для успешной борьбы с атеросклерозом надо ограничивать потребление продуктов с большим содержанием кальция, прежде всего, богатых кальциферолами (витамином D). Это жирные сорта рыбы, а также рыбий жир, икра, субпродукты, яичный желток, сливочное масло, сыр.
Все сказанное позволяет определить группу продуктов, особо полезных для профилактики и лечения атеросклероза. На первое место здесь следует поставить овощи, в особенности капусту, свеклу, редьку, редис. Далее идут бобовые культуры — соя, фасоль, боб, горох. Полезны лук, салат и другая зелень, ягоды и фрукты, среди которых особо выделим черную смородину и яблоки. В рацион необходимо включать достаточно хлеба из цельного зерна и с отрубями, каши, прежде всего гречневую и овсяную. Обязательным компонентом антиатеросклеротической диеты являются растительные масла, непременно не рафинированные. Оптимальная норма растительного масла в день — 15-20 г, это примерно одна столовая ложка. Масло лучше использовать в сыром виде для заправки салатов, винегретов и других блюд.
Соответственно легко определить группу продуктов, потребление которых необходимо ограничить, подчеркиваем — ограничить, а не исключить полностью. Сюда относятся, прежде всего, жирные мясные и молочные продукты. Предпочтительно использовать мясо птицы (кур, индеек), нежирную говядину и рыбу. Старайтесь пореже готовить блюда из печени, почек, мозгов, значительно ограничить в своем рационе колбасные изделия, которые, кроме жира, содержат и немалое количество соли. Среди ученых существует мнение, что избыток поваренной соли способствует развитию атеросклероза сосудов головного мозга. Поэтому есть смысл свести к минимуму потребление очень соленых продуктов так, чтобы дневная доза соли составляла 2-3 г. Не следует слишком увлекаться сахаром и сладостям ввиду их высокой калорийности.
Известно, что яичный желток содержит много холестерина, но, с другой стороны, яйца являются важнейшим источником снабжения организма необходимыми веществами, в том числе лецитином. Поэтому яйца должны входить в ваш рацион, но не более четырех штук в неделю.
Тем, кому уже за 35, неплохо для самоуспокоения сдавать каждый год анализ крови на холестерин. Этот анализ либо поможет вам убедиться, что с вами все в порядке, либо даст возможность начать лечение на ранней стадии заболевания, когда справиться с ним нетрудно. Достаточно не заниматься спортом, вести малоподвижный образ жизни и иметь лишний вес, чтобы оказаться в группе риска.
Лечение
Лечение заболеваний, приводящих к атеросклерозу.
Использование статинов — препаратов, которые снижают уровень липидов в крови.
Фибринолитики для растворения атеросклеротических бляшек и тромбов.
В тяжелых случаях, когда терапевтическое лечение неэффективно, назначается хирургическое иссечение
Рецепты
Народная медицина для профилактики атеросклероза рекомендует гулять в дубовой роще ежедневно не менее получаса в день. Полезно также употребление чеснока, отвара плодов боярышника (столовая ложка плодов на стакан кипятка, настаивать в течение получаса, пить перед едой и на ночь). Можно принимать настойку плодов боярышника на спирту: по чайной ложке с водой на ночь.
Атеросклероз можно лечить разумной диетой, учитывая, что некоторые овощи и фрукты, а также другие продукты питания помогают очистить организм от холестерина.
Фрукты и ягоды, полезные при атеросклерозе:
Грейпфрут (понижает кровяное давление, нормализует работу печени и желудочно-кишечного тракта);
Лимон в виде сока (сок из половинки лимона на полстакана кипятка 2 раза в день) и салатной заправки;
Персики в виде сока по четверти стакана за полчаса до еды (противопоказан при диабете и аллергии);
Инжир (противопоказан при подагре, диабете и заболеваниях желудочно-кишечного тракта);
Хурма (1—2 плода ежедневно);
Чернослив, предварительно ошпаренный крутым кипятком;
Яблоки (в виде сока по полстакана трижды в день за полчаса до еды или съедать по 2 яблока в день: по одному до завтрака и после ужина);
Земляника (нормализует обмен веществ);
Малина (пить вместо чая настой: 3 столовые ложки малины на стакан кипятка, настоять в течение часа);
Смородина (ягоды и сок). Овощи, полезные при атеросклерозе:
Картофель (полезна смесь соков картофеля, моркови и сельдерея, которую надо употреблять по 100 мл натощак перед завтраком, обедом и ужином в течение трех недель);
Лук репчатый (стакан лукового сока смешать со стаканом меда и принимать по столовой ложке 3 раза в день через 2 часа после еды);
Огурцы (в виде сока по четверти стакана);
Помидоры (перетертые в салате с чесноком, сладким перцем, хреном и яблоками);
Редька (по столовой ложке сока 3 раза в день).
Крупа, полезная при атеросклерозе, — гречиха (каши из необжаренной крупы).
Для профилактики атеросклероза полезно есть морскую капусту, а также употреблять для приготовления разных блюд и заправки салатов нерафинированное подсолнечное масло.
При атеросклерозе чаще всего поражаются сосуды сердца, мозга, конечностей. Проявление атеросклероза сосудов сердца заключается в приступах стенокардии (боли в области сердца). Атеросклероз мозговых сосудов приводит к головокружениям, при быстрой перемене положения тела, при резких движениях, ощущению шума в голове, ослаблению памяти; закупорка мозговой артерии может привести к инсульту. Чаще всего это бывает при сочетании атеросклероза сосудов мозга с гипертонической болезнью. Проявлением атеросклероза периферических сосудов является сухость и морщинистость кожи, исхудание, постоянно холодные конечности, боли в спине, пояснице, руках, ногах, быстрая утомляемость. Иногда склероз захватывает печень.
Врачи и народная медицина рекомендуют ограничить употребление продуктов, содержащих холестерин — жиров, мяса (особенно почек, печени), яиц, сардин, шпрот, какао, шоколада, черного чая. Рекомендуется введение в организм аскорбиновой кислоты (витамин С), витамина В 2 и йодистых препаратов.
Есть больше морскую капусту, горох, баклажаны, цветную капусту, ягоды лесной земляники, грецкие орехи. Нужно съедать по 3 фунта спелых вишен в день, выпивая за этот же день 7—8 стаканов молока, постепенно. Арбуз способствует выведению холестерина.
Для лечения и предупреждения атеросклероза применяют подсолнечное масло.
Сок сырого картофеля помогает (натощак).
Лечение атеросклероза —долгое, сложное и кропотливое дело. Здесь очень важно преодолеть свои привычки и наклонности. Больному надо отказаться от приема пищи, к которой он привык, изменить режим питания и общий режим, методически и постоянно проводить то лечение, которое назначено врачом. Необходимо нормализовать условия труда и быта, усилить двигательную активность и заранее принимать меры, замедляющие прогрессирование болезни. Курящим надо срочно избавиться от своей вредной привычки, так как у них изнашивание сосудов идет гораздо более быстрыми темпами, чем у не курящих. Лицам, имеющим пристрастие к алкогольным напиткам, надо отказаться от этого пагубного влечения и нормализовать свой образ жизни.
Развитие атеросклероза можно остановить, а иногда даже повернуть процесс вспять, так как атеросклероз обратим на ранних стадиях.
В народной медицине существует много средств, рекомендуемых при заболевании атеросклерозом. В основном они направлены на сохранение и восстановление эластичности сосудов, вывод холестерина, усиление загцитных сил организма. Но нужно помнить, что борьба с атеросклерозом не даст эффекта и самые лучшие средства будут бесполезны, пока организм зашлакован и не избавлен от токсинов. Поэтому перед тем, как начать лечение, необходимо произвести чистку организма по одному из многочисленных методов очищения.
В народной медицине имеется много средств, рекомендуемых при заболевании атеросклерозом. Вот несколько рецептов:
1. Настойка плодов шиповника. Плоды шиповника истолочь, заполнить ими 2/3 поллитровую бутылку и залить водкой. Настаивать в темном месте в течение двух недель, ежедневно взбалтывая. Принимать по 20 капель на кусочке сахара.
2. Сок плодов боярышника. 0,5 стакана зрелых плодов боярышника размять деревянным пестиком, добавить 1/2 стакана воды, нагреть до 40° и выжать сок в соковыжималке. Принимать по 1 столовой ложке 3 раза в день перед едой.
3. Настой листьев подорожника большого. Одну столовую ложку сухих измельченных листьев заварить стаканом кипятка, настоять 10 минут. Выпить за 1 час глотками (суточная доза).
4. Смесь хрена со сметаной. Хрен натереть и смешать со свежей сметаной в пропорции: 1 столовая ложка хрена на 1 стакан сметаны. Принимать сок по 1 столовой ложке 3—4 раза в день до еды.
5. Сироп из репчатого лука. Одну большую луковицу (около 100 г) натереть, засыпать 1/2 стакана сахарного песка, настоять сутки. Принимать по 1 столовой ложке через час после еды или за час до еды три раза в день.
6. Настойка чеснока. 50 г чеснока истолочь и залить стаканом водки. Настоять в теплом месте 3 дня. Принимать 8—10 капель в чайной ложке холодной воды 3 раза в день.
Древнейший гомеопатический рецепт был найден экспедицией ЮНЕСКО в 1971 году в одном из тибетских монастырей. Датируется 4—5-тысячелетием до н. э.
Назначение: очищает организм от жировых, известковых отложений, резко улучшает обмен веществ. Сосуды становятся эластичными, что предупреждает склероз, стенокардию, инфаркт, восстанавливает зрение, избавляет от шума в голове. Происходит омоложение организма.
Приготовление. Тщательно промыть и очистить 350 г чеснока, мелко нарезать и протереть в сосуде деревянной или фарфоровой ложкой. Взвесить 200 г этой массы, взяв ее снизу, где больше сока. Положить в стеклянный сосуд и залить 200 г 96%-ного спирта. Сосуд плотно закрыть и хранить в темном прохладном месте 10—12 дней. Принимать каплями по указанной ниже схеме за 15—20 минут до еды в 1/4 стакана холодного молока.
1-й день 1 капля 2 капли
2-й день 4 капли 5 капель
3-й день 7 капель 8 капель
4-й день 10 капель 11 капель
5-й день 13 капель 14 капель
6-й день 15 капель 14 капель
7-й день 12 капель 11 капель
8-й день 9 капель 8 капель
9-й день 6 капель 5 капель
10-й день 3 капли 2 капли
3 капли 6 капель 9 капель 12 капель 15 капель 13 капель
10 капель 7 капель 4 капли 1 капля
Курс повторить через шесть лет.
Рецепты из чеснока
Смешать готовые водочные настойки (1:10) чеснока (75 мл), травы люцерны посевной (30 мл), корневищ имбиря (20 мл). Хранить в холодильнике. Принимать по 1/2 чайной ложки 3 раза в день за, 15-20 минут до еды, запивая водой.
Смешать готовые водочные настойки (1:10) чеснока (75 мл), барвинка малого (40 мл), безвременника осеннего (10 мл). Принимать по 1/2 чайной ложки 3 раза в день за 15-20 минут до еды.
Приготовить сбор из чеснока — 50 г, омелы белой — 25 г, цветков боярышника — 25 г. 1 чайную ложку сбора залить стаканом крутого кипятка, настоять, укутав, 8-10 часов, процедить. Принимать по стакану 3 раза в день за 20-30 минут до еды.
100 г хорошо измельченного чеснока залить 2 стаканами водки, настоять в теплом темном месте 3 дня, периодически встряхивая содержимое, процедить. Принимать по 5-10 капель в чайной ложке холодной воды 3 раза в день за 15-20 минут до еды.
300 г кашицы чеснока положить в пол-литровую бутылку и залить спиртом. Настоять в плотно закрытой посуде в теплом месте, периодически встряхивая содержимое, 3 недели, процедить, остаток отжать. Принимать по 20 капель ежедневно в 1/2 стакана молока.
Пол-литровую бутылку наполнить на 1/3 объема мелко нарезанным чесноком, залить спиртом или водкой. Настоять в плотно закрытой посуде на солнце или в теплом месте в течение 2 недель, периодически встряхивая содержимое. Принимать один раз в день перед обедом, начав с 2 капель и постепенно увеличивая дозу на 1 каплю в день. Дойдя до 25 капель, уменьшать дозу в обратном порядке, снова до 2 капель. Сделать перерыв на 2 недели и повторить курс.
Кашицу из 1 головки чеснока и 2-3 столовые ложки измельченных листьев полыни обыкновенной залить 700 мл горячего красного или белого сухого вина. Настоять 5 дней, периодически встряхивая содержимое, процедить, остаток отжать. Принимать по 2-3 столовые ложки 3 раза в день до еды.
250 г кашицы из чеснока залить 350 г жидкого меда, хорошо перемешать и настоять в темном прохладном месте 1 неделю, периодически помешивая содержимое. Принимать по 1 столовой ложке 3 раза в день за 30-40 минут до еды при атеросклерозе, ишемической болезни сердца, варикозном расширении вен и эндартериите.
Кашицу из 1 головки чеснока залить стаканом нерафинированного масла. Через сутки в масляный настой влить сок 1 лимона и размешать. Настоять в темном прохладном месте 7 дней, периодически встряхивая содержимое. Принимать чесночное масло по 1 чайной ложке 3 раза в день за 30 минут до еды при атеросклерозе сосудов головного мозга, ишемической болезни сердца, одышке, гастрите и пониженной кислотностью желудочного сока, запоре. Курс лечения — 3 месяца. Перерыв — 1 месяц и лечение повторять до выздоровления.
Перемешать в равных частях по объему кашицу из чеснока, измельченные грецкие орехи и нерафинированное растительное масло. Употреблять ежедневно по 1-2 столовые ложки, добавляя в салаты из вареной свеклы, моркови и др. Хранить в темном прохладном месте в плотно закрытой посуде.
Пол-литровую бутылку наполнить до половины кашицей из чеснока и долить полностью водкой. Настоять в темном теплом месте, периодически встряхивая содержимое, 2 недели, процедить, остаток отжать. Принимать по 5 капель в чайной ложке прохладной кипяченой воды 3 раза в день за 15 минут до еды.
Кашицу из 1 головки чеснока залить 700 мл вина типа «Кагор», настоять в темном прохладном месте 1 неделю, периодически встряхивая содержимое. Принимать по 1-2 столовые ложки 3-4 раза в день перед едой.
Отжать сок чеснока, смешать пополам с медом и принимать по 1 столовой ложке 3-4 раза в день за 30-40 минут до еды. Курс лечения — 4-6 недель. После месячного перерыва курс лечения можно повторить.
1/4 чайной ложки сока чеснока размешать в 1/2 стакана козьего молока. Принимать ежедневно утром натощак.
Растереть 5 головок чеснока с мелкой поваренной солью, смешать с 500 г сливочного масла. Принимать с хлебом или картофельным пюре.
Лечение настоями и отварами
1. Боярышник — настойка плодов на спирту. В 200 мл спирта положить стакан свежих плодов боярышника, предварительно немного их размяв. Настаивать 3 недели, после чего отцедить и принимать по чайной ложке с водой до еды на ночь.
2. Боярышник — настойка цветов на спирту. В 200 мл спирта положить 4 стол, ложки цветов и настаивать в темноте при комнатной температуре, периодически встряхивая бутылочку. Через 10 дней препарат готов к употреблению. Его нужно употреблять перед едой по 1 чайной ложке с водой.
3. Боярышник — отвар плодов — 20 г сушеных или свежих ягод на 200 мл кипятка. Настаивать полчаса или варить 5 минут на слабом огне, пить перед едой и на ночь по 200 мл отвара сразу.
4. Боярышник — экстракт плодов боярышника. Заварить 500 мл кипятка стакан свежих или сушеных плодов боярышника, добавить 2 стол, ложки сахара и варить на очень медленном огне 40 минут (отвар должен увариться наполовину). Хранить отваре ягодами, не процеживая, в холодильнике, принимать по 1 стол, ложке перед едой и 2 стол, ложки на ночь.
5. Боярышник кроваво-красный. 0,5 кг зрелых плодов моют и дробят деревянным пестиком (толкушкой), добавляют 100 мл воды, нагревают на 40° и прессуют соковыжималкой. Полученный сок пьют по 1 столовой ложке 3 раза в день перед едой. Оказывает благотворное действие на сердце, особенно в пожилом возрасте: предотвращает перенапряжение и изнашиваемость сердечной мышцы.
6. Гречиха посевная. Настой цветков пьют при кашле, склерозе кровеносных сосудов (десертную ложку цветков заварить 0,5 л кипятка, настоять 2 часа в закрытом сосуде, процедить. Принимать по 1/2 стакана 3—4 раза в день).
7. Лук-чеснок (чеснок). Свежие луковицы чеснока употребляют при атеросклерозе (по 2—3 зубчика ежедневно).
8. Подорожник большой. Настой и свежий сок из листьев рекомендуется при атеросклерозе. Столовую ложку сухих измельченных листьев заварить стаканом кипятка, настоять 10 минут. Выпить за 1 час глотками — суточная доза. Хорошо вымытые листья нарезать, намять, выжать сок, смешать с равным количеством меда, варить 20 минут. Применять по 2—3 ст. ложки в день. Хранить в хорошо закрытой посуде в прохладном темном месте.
9. Чабрец (5 г на 500 мл кипятка) настаивать 40 минут плотно закрытым. Чабрец — сильное средство, и его можно употреблять не более 2—3 раз в неделю. Он обладает успокаивающим, бактерицидным действием, снимает спазм сосудов головного мозга.
10. Мелиса (трава) — 10 г, буквица (трава) — 10 г, боярышник (цветы или плоды) — 40 г, вероника (трава) — 10 г, земляника (трава) — 30 г.
1 ст. ложку заварить 250 мл кипятка и пить, как чай, с медом или сахаром. Смесь очень вкусная, ее можно добавить в чай.
11. Для лечения и профилактики атеросклероза берется смесь из равных частей свежего сока лука и меда.
Принимать по чайной ложке 3 — 4 раза в день.
12. Шалфей — рецепт Н. Г. Ковалевой: 90 г свежего шалфея, 800 мл водки и 400 мл воды настаивать на свету 40 дней в закрытой стеклянной посуде. Принимать по 1 ст. ложке пополам с водой утром перед едой. Эта настойка рекомендуется пожилым людям для стимулирования нервной системы.
Лечение соками
Кроме сока из ягод боярышника широкое применение при атеросклерозе находят ягоды и сок земляники лесной и клубники. Народная и официальная медицина издавна высоко ценили лечебные качества земляники и клубники. Знаменитый ученый Линней благодаря землянике избавился от подагры, а Фонтенел считал, что своей долгой жизнью он обязан ягодам земляники, которые он употреблял с детства.
Сок земляники дает терапевтический эффект и при заболеваниях желудочно-кишечного тракта, желчно- и мочекаменной болезни, подагре, малокровии, при нарушениях солевого обмена, при атеросклерозе. Он обладает потогонным и мочегонным действием, а содержащиеся в соке фитонциды убивают многие виды болезнетворных микробов. Поэтому соком пользуются при заболеваниях воспалительного характера в полости рта и горла, при дурном запахе изо рта.
Сок земляники и клубники - это хороший, полезный напиток для приема в бане.
Для профилактики атеросклероза используют сок граната, содержащего до 20% сахаров, лимонной и яблочной кислот, танины, фитонциды, витамин С, богатый набор минеральных солей. "Сок граната не только антисклеротическое средство, его назначают при болях в желудке, при желудочно-кишечных расстройствах, при головных болях. При приеме сухого пара (в парной, особенно в сауне) часто возникают головные боли. Употребление гранатового сока способствует снятию этих болей.
Антисклеротическими свойствами обладает сок ягод черной смородины. В ягодах черной смородины содержится до 16% Сахаров, органические кислоты, флавоноиды, пектиновые и дубильные вещества, соли калия, железа, антоциановые соединения, красящие и другие вещества. Но самое главное достоинство ягод черной смородины - это большое содержание витаминов, особенно витамина С, а также витаминов группы В, витаминов К, Р, провитамина А. Вот почему сок из черной смородины рекомендуется при атеросклерозе, его принимают при нарушениях ритма сердечной деятельности, при пороках сердца, кардионев-розах. Кроме того, сок целебен при простудных заболеваниях, при кашле и охриплости, при инфекционных заболеваниях; геморрагическом васкулите, парадонтозе, гломерулонефрите.
Учитывая широкую палитру его целебных свойств, сок ягод черной смородины можно смело употреблять в бане, что будет способствовать оздоровлению организма.
Хорошим средством против атеросклероза является черноплодная рябина, сок из ягод которой возбуждает аппетит, увеличивает кислотность и переваривающую способность желудочного сока. Сок черноплодки способствует значительному снижению кровяного давления и потому рекомендуется при атеросклерозе и гипертонии. Следует заметить, что у людей с нормальным кровяным давлением, употребляющих сок из ягод черноплодки, кровяное давление не меняется. Однако черноплодная рябина противопоказана при повышенной вязкости крови.
Лечение уриной
Это заболевание требует длительного применения мочи, чтобы она обратила вспять процесс дегенерации. Голодание и ежедневный прием мочи в сочетании с диетой разорвут прочный круг разрушения тканей умственного напряжения.
Лечение чаем
Функциональные расстройства деятельности сердечно-сосудистой системы, связанные с нарушением работы регулирующих механизмов, обратимы, легко поддаются лечению, если они не привели к органическим изменениям. Атеросклероз — поражение артерий, при котором на их внутренней поверхности возникают многочисленные бляшки, содержащие большое количество жировых веществ, особенно холестерина и его эфиров. В результате просвет артерий значительно Сужается, что затрудняет кровоток. Артериальная стенка становится плотной, кровеносные сосуды теряют способность расширяться в должной мере и адекватно реагировать на увеличение потребности ткани в притоке крови. Почему возникает атеросклероз?
Причин может быть несколько. Возникновению его способствуют и неправильное питание, и нервное напряжение, и сидячий образ жизни, и другие факторы. Развитию атеросклероза способствует Не только пища, богатая животными жирами, но и избыточное количество потребляемых калорий, а также повышенное содержание в пище простых Сахаров. Усиленное потребление сахара приводит к повышению уровня холестерина в крови, а плохо усвояемые углеводы — клетчатка — усиливают выведение холестерина из организма. Выявлена прямая зависимость между избыточным весом, развитием атеросклероза и частотой возникновения коронарной болезни.
Человеку «сидячего» образа жизни необходимо позаботиться о значительном ограничении калорий в пище. Следует упомянуть о роли поваренной соли, так как выявлена прямая связь между количеством потребляемой соли и заболеваемостью гипертонической болезнью. При большом потреблении соли с пищей в организме растет объем жидкости и плазмы крови. Избыточное употребление соли вызывает перегрузку регуляторных механизмов, способствуя стойкому повышению артериального давления.
Профилактику заболевания неправильно свести лишь только к организации рационального питания. Известно, что у народов, занимающихся охотой, скотоводством, основные продукты питания животного происхождения, но атеросклероз отсутствует, такая же диета у жителя современного города приводит к развитию нарушений сердечно-сосудистой системы. Так что же способствует болезни?
«Перенапряжение нервной системы», — отвечают специалисты. Интеллектуальный труд связан с большим нервным напряжением. Состояние нервного напряжения характерно не только для людей, занимающих ответственные должности, но и таких, как телефонисты, операторы, служащие банков, водители, врачи и многие, многие другие. Ответственность и напряжение у работников во многих отраслях деятельности при уменьшении доли физического труда приводит к перенапряжению нервной системы.
Учеными доказано, что эмоциональное напряжение, возбуждение нервной системы вызывает повышение уровня холестерина в крови, содержания адреналина, что, в свою очередь, вызывает повышение уровня свободных жирных кислот в крови. Одновременно снижаются защитные свойства сосудистой стенки — все это приводит в конечном итоге к развитию атеросклероза. Особенно неблагоприятно влияют отрицательные эмоции. Частота коронарных нарушений соответствует степени нервного напряжения, связанного с профессией. Установлена связь между плотностью населения и распространением коронарной болезни.
Может ли человек научиться управлять своими эмоциями? В значительной мере может. Нужны некоторые навыки, способные разрешать возникшие проблемы не силой чувств, а велением разума, без примеси эмоций.
Интенсивная мышечная работа способствует разрядке нервного напряжения, а также увеличивает расход энергии, препятствуя отложению калорий в жировых депо. Физическая тренировка значительно улучшает деятельность механизмов, регулирующих сосудистый тонус, снижая артериальное давление. Режим физической тренировки должен быть индивидуальным и под контролем врача.
Хочется обратить ваше внимание на то, что вашему сердцу небезразлично, как и чем вы питаетесь и что вы пьете. Обязательно включайте в ежедневное меню продукты, содержащие витамин Е: овощи, бобовые, молоко, орехи, а в особенности растительное масло (25—30 граммов в сутки).
Очень полезны морские продукты (рыба, креветки, кальмары, мидии, морская капуста), так как они содержат йод, улучшающий обмен веществ. Немало биологически активных веществ, уменьшающих вязкость крови, повышающих тонус сосудов и понижающих артериальное давление, содержится в чае. Особенно полезен зеленый чай для профилактики и для облегчения заболеваний сердечно-сосудистой системы. В нем обнаружен целый комплекс веществ, растворяющих жиры и задерживающих отложение холестерина на стенке артерий.
Людям, склонным к повышению артериального давления, нужно отдавать предпочтение зеленым чаям. Несмотря на то что зеленый чай содержит больше кофеина, чем черный, его «послевкусие» значительно мягче. Дело в том, что эффект кофеина — тонизировать сердце и сосуды — очень нестоек и, следовательно, быстро проходит за счет компенсаторных механизмов организма, которые обеспечивают стойкое снижение артериального давления. Зеленый чай — хорошая тренировка для сосудов.
Больные гипертонией могут пить и черный чай, но обязательным условием заваривания является его продолжительность. Чай должен завариваться не более 5 минут. Это ограждает напиток от чрезмерной экстракции соединений, которые во вторую фазу действия чая поддерживают или даже повышают сосудистый тонус.
Больным гипертонической болезнью с атеросклерозом очень полезны ароматизированные чаи. Они благотворно влияют на нервную систему, способствуют расслаблению и оказывают гипотензивный эффект. Конкретных рекомендаций по ароматам быть не может, поскольку сама ароматотерапия очень индивидуальна. А вот сведения о том, что масла герани, лаванды и бергамота снижают давление, можно запомнить.
1) отказ от курения и избыточного употребления алкоголя;
2) маложирная диета;
3) подвижный образ жизни.
В заключение нужно сказать и о том, что для профилактики атеросклероза, кроме рациональной и низкокалорийной диеты, необходим здоровый, физически активный образ жизни, не отягощенный стрессами и перегрузками нервной системы. А в тех случаях, когда приходится говорить не о профилактике, а о лечении атеросклероза, диетотерапия должна сочетаться с лекарственной.
– это одно из серьезных и опасных хронических заболеваний сосудов сердца и головного мозга , в которых образуются одиночные или множественные очаги холестериновых и липидных отложений , своеобразных атероматозных бляшек , состоящих из кальция, и соединительной ткани во внутренней оболочке артерий.
Артерия, у которой поражена стенка, становится менее эластичной и вследствие чего уплотняется. Постепенно разрастающаяся соединительная ткань и кальциноз приводят к деформированию и значительному сужению просвета между стенками артерии вплоть до ее полного закупорки, этим самым вызывая хроническую недостаточность снабжения кровью и ишемию органа , который питается через пораженную артерию. Возможна также острая закупорка артерий тромбами или содержимым от распавшегося субстанта атероматозной бляшки, что вызывает осложнения атеросклероза, приводит к образованию некроза (инфаркту ) или в питаемом артерией органе.
Общее поражение всех артерий организма встречается довольно редко. Очень часто наблюдается закупорка сосудов определенных органов: головного мозга и сердца, нижних конечностей или почек. Прогрессирование атеросклероза выражается в том, что при интенсивной функциональной нагрузке на орган приток крови к нему оказывается недостаточным. Это приводит к неприятным ощущениям со стороны органа. Клиника заболевания варьируется в зависимости от локализации и распространения пораженных артерий. Атеросклероз имеет хроническое течение и является причиной утраты трудоспособности и даже преждевременной смерти .
К атеросклерозу располагает , повышенный уровень нервно-психических нагрузок, высокие показатели уровня холестерина, нездоровый образ жизни, недостаточная двигательная активность, курение и пр. Средний возраст, в котором атеросклероз наиболее часто поражает человеческий организм от 40 до 45 лет. Мужчины подвержены атеросклерозу в 3, а иногда и в 4 р. чаще, чем женщины, это связано с тем что профилактика атеросклероза у сильного пола чаще воспринимается не серьезно. В частности курение и прием алкоголя мужчины продолжают, несмотря на угрозу заболевания.
Симптомы атеросклероза
Как любая болезнь атеросклероз имеет свои основные признаки, по которым болезнь можно распознать. Симптомы атеросклероза могут быть разнообразными. Все зависит от степени и места поражения того или иного сосуда. Пораженные сосуды головного мозга приводят к недостаточному его кровоснабжению и как следствие к ухудшению его функций. Первым симптомом в данном случае является ухудшение памяти на недавно произошедшие события . Диагностика атеросклероза при таком развитии событий показывает необратимые изменения.
Далее наблюдается эмоциональная неустойчивость и постепенное снижение интеллекта . Очень часто больные жалуются на ощущение пульсации и «шума» в голове. Все остальные симптомы атеросклероза зависят в большей степени от того, какой из участков головного мозга поражен. Атеросклероз, поразивший сосуды головного мозга, весьма часто становится основной причиной ишемического .
Осложнения атеросклероза
Атеросклеротическое поражение аорты проявляется постепенно нарастающей артериальной гипертонии, шумами, появляющимися перед брюшным отделом аорты по восходящей. Осложнением в этом случае является недостаточное кровоснабжение головного мозга и как следствие – , обмороки , инсульты . Угрожающим для жизни больного является расслаивающаяся гематома аорты . Заболевание проявляется приступом боли, в грудной или в брюшной полости. Возникают все симптомы острой потери крови. Наиболее частым и опасным для жизни осложнением атеросклероза аорты является , характеризующаяся внезапным разрывом с кровотечением в грудную полость или в забрюшное пространство, приводящее к смертельному исходу. Аневризма грудной аорты проявляется охриплостью голоса, грубыми систолическими шумами, .
Отсутствие или малое количество симптомов делают аневризму аорты брюшного отдела наиболее опасной для жизни больного.
Атеросклеротическое поражение брыжеечных артерий , которые питают кишечник, проявляется следующими симптомами:
- Приступами коликоподобных болей в животе (брюшная жаба), нередко со вздутием кишечника и рвотой, которые чаще всего возникают после еды.
- артериальных артерий с некрозом стенки брыжейки и кишки.
Атеросклеротическое поражение артерий и сосудов нижних конечностей характеризуется следующими симптомами: зябкостью ног, болями в икрах, возникающими при ходьбе, и деформацией ногтей, ослаблением пульсации артерий, развитием сухой гангрены .
Атеросклероз почечной артерии проявляется хронической недостаточностью кровообращения (ишемией) почки, нефросклерозом и хронической почечной недостаточностью. Тромбоз почечной артерии проявляется острой почечной болью, болезненностью при и при простукивании поясничной области со стороны образовавшегося тромбоза.
Независимо от локации атеросклеротических поражений выделяют два вида осложнений. Хронические и острые. К хроническим осложнениям относят хроническую сосудистую недостаточность, которая сопровождается гипоксией , атрофическими и дистрофическими изменениями в пораженном органе. Острые осложнения, чаще всего, обусловлены возникновением тромбов, эмболов и спазмов сосудов, в таких случаях требуется безотлагательное лечение атеросклероза и его осложнений. Острая окклюзия , сопровождающаяся острой ишемией, приводит к развитию инфарктов.
Диагностика атеросклероза
При первых проявлениях атеросклероза необходимо немедленно обратиться к врачу и пройти обязательное обследование. Очень часто атеросклероз развивается незаметно в течение длительного периода. Общее направление диагностики атеросклероза в целом выглядит следующим образом:
- опрос больного с целью выяснения симптомов — ишемической болезни сердца, признаков нарушения кровообращения головного мозга, брюшной жабы, ;
- Осмотр больного. Включает в себя выявление признаков преждевременного старения организма. Обращают внимание на следующие признаки: выпадение волос, а также изменение ногтевых пластин на ногах, чрезмерный рост волос в ушных раковинах и ряд других признаков поражения внутренних органов. Далее следует выслушивание внутренних органов и пальпация всех доступных артерий. Анализ выявленного систолического шума в момент прослушивания сердца, повышения артериального давления.
- Определение факторов риска, способствующих атеросклерозу. Выявление гипертонии, ожирения, сахарного диабета, нервной нагрузки, наличие вредных привычек или других факторов, которые непосредственно влияют на развитие атеросклероза.
- Лабораторная и инструментальная диагностика атеросклероза. Лабораторная оценка жировых (липидных) изменений в организме. ЭХО-кардиография. УЗИ- сканирование сосудов головы, шеи и нижних конечностей. Электрокардиография.
Лечение атеросклероза
 Лечение атеросклероза это, как правило, длительный процесс. Схема лечения, которая длится не менее 6 месяцев, включает в себя несколько составляющих. Прием гиполидемических препаратов , которые снижают уровень липидов в крови, улучшают оксигенацию тканей, улучшают реологию крови и повышают эластичность стенок сосудов. Разработка специальной диеты с целью снижения уровня холестерина у пациента. Отказ от курения, так как никотин ухудшает кровоснабжение и способствует тромбозам. Прием препаратов, которые снижают риск тромбозов.
Лечение атеросклероза это, как правило, длительный процесс. Схема лечения, которая длится не менее 6 месяцев, включает в себя несколько составляющих. Прием гиполидемических препаратов , которые снижают уровень липидов в крови, улучшают оксигенацию тканей, улучшают реологию крови и повышают эластичность стенок сосудов. Разработка специальной диеты с целью снижения уровня холестерина у пациента. Отказ от курения, так как никотин ухудшает кровоснабжение и способствует тромбозам. Прием препаратов, которые снижают риск тромбозов.
Наличие атеросклеротических бляшек, которые препятствуют нормальному кровоснабжению органов, обуславливает применение хирургических методов лечения атеросклероза . Хирургическим путем удаляется поврежденный участок кровеносного сосуда, тромб, а также производится протезирование сосудов. Этот метод применяется для лечения атеросклеротического поражения артерий нижних конечностей, внутренних органов и венечных сердечных артерий.
Доктора
Лекарства
Профилактика атеросклероза
Профилактика атеросклероза заключается в устранении наибольшего количества факторов риска и изменении образа жизни. Категорический отказ от курения, борьба с ожирением, увеличение физической нагрузки, устранение стрессовых ситуаций. Исследования показали, что устранение одного фактора, способствующего развитию атеросклероза, уменьшает риск развития заболевания в два раза. Поэтому здоровый образ жизни поможет избежать такой болезни как атеросклероз.
Диета, питание при атеросклерозе
Список источников
- Патофизиология заболеваний сердечно-сосудистой системы (подред. Л. Лилли; Пер. с англ.), - М.; Бином. Лаборатория знаний, 2003;
- Аронов Д.М., Лупанов В.П. Атеросклероз и коронарная болезнь сердца. Издание второе, переработанное. Москва, «Триада-Х», 2009;
- Атеросклероз/А. Л. Раков, В. Н. Колесников // Новая аптека. - 2002. - № 6
Атеросклероз сосудов – хроническое заболевание, опасное для жизни пациента. Обычно развивается у людей, старше 50 лет. Характеризуется разрастанием атеросклеротических бляшек, сужающих просвет сосудов, ухудшающих кровообращение. Наиболее серьезным осложнением является тромбоз, приводящий к летальному исходу. Заболевание хорошо лечится на начальной стадии, при условии соблюдения всех рекомендаций врача. Рассмотрим, можно ли вылечить атеросклероз сосудов полностью.
Как развивается заболевание
Атеросклероз сосудов нижних конечностей начинается с оседания избыточного холестерина внутри сосудов. Со временем происходит окисление отложений, проявление иммунной реакции. Стенки сосудов воспаляются и утолщаются. Далее начинается разрастание бляшек, сопровождающееся суженным просветом артерий, замедлением кровотока. Из-за этих изменений на холестериновых бляшках оседают сгустки крови, образуя плотные тромбы.
Стадии заболевания
На то, излечим ли атеросклероз, влияет стадия заболевания:
- Первая стадия характеризуется липоидозом, нарушением обмена липидов. Болезненные ощущения возникают после длительной ходьбы. Патология развивается быстро и незаметно;
- На второй стадии начинает проявляться боль, вследствие сужения просвета сосудов конечностей, которые на 60% заполнены атеросклеротическими бляшками;
- Третья стадия носит название «критической ишемии». Человек уже не в состояние пройти и 50 м без боли;
- На четвертой стадии развиваются трофические язвы, некроз, гангрена. Больной страдает от постоянной боли.
Мнение специалиста!
Можно ли вылечить атеросклероз нижних конечностей – можно, но только на первой стадии заболевания. Патология полностью излечима, если пациент выполняет рекомендации специалиста.
На второй стадии болезнь принимает хроническое течение и требует длительного, порой пожизненного лечения. На третьей стадии вылечить заболевание невозможно, назначается лекарственная терапия для купирования неприятной симптоматики. На четвертой стадии требуется хирургическое вмешательство с возможной ампутацией конечности.
Прогноз
Прогноз для жизни пациента при атеросклерозе – благоприятный. Если обратиться к врачу при возникновении первых симптомов, то в 80 % удается избежать риска серьезно нарушенного кровообращения. Запущенное состояние в 95 % приводит к ампутации ног, а иногда и к смерти от интоксикации организма. Если обратиться к врачу слишком поздно, то могут развиться следующие последствия атеросклероза:
- Некротические осложнения;
- Стремительная гангрена.
Вероятность развития осложнений атеросклероза зависит от наличия эффективного лечения, наследственного фактора, общего состояния больного, его возраста, образа жизни.
Лечение
Если поставлен такой диагноз, не следует отчаиваться, поскольку атеросклероз сосудов лечится легко на начальной стадии. Прежде всего необходимо пересмотреть образ жизни – отказаться от алкогольных напитков и курения.
Особое внимание должно уделяться рациону. Необходимо избегать жирной пищи, выпечки, острого. Важно ограничить употребление соли, так как она негативно сказывается на состоянии сосудов. В меню включают морепродукты, злаки, свежие фрукты, овощи. Важно контролировать свой вес.
Обязательной рекомендацией является умеренная физическая активность. Для пациентов, страдающих от атеросклероза, подойдет плавание, езда на велосипеде, прогулки пешком. Данные занятия помогают сбросить лишний вес, укрепить больные сосуды.
Медикаментозная терапия
Лечение атеросклероза нижних конечностей подразумевает прием лекарственных препаратов. Хорошие результаты дает применение:
- Фибратов;
- Статинов;
- Никотиновой кислоты;
- Антикоагулянтов;
- Спазмолитических препаратов;
- Сосудорасширяющих средств;
- Секвестрантов жирных кислот.
Перечисленные лекарства не позволяют накапливаться холестерину, устраняют закупорку сосудов.
На заметку!
Если более 2 лет принимать статины, то вероятность развития осложнений атеросклероза снижается на 30 %.
Кроме лекарственных препаратов важно поддерживать организм витаминами. В качестве дополнения к медикаментозному лечению назначается физиотерапия. Физиопроцедуры способны улучшить поступление лекарств в более глубоки слои, снять отеки, устранить боль. Для этого рекомендуют применение:
- Электрофореза с Новокаином;
- Дарсонвализации;
- Гипербарической оксигенации.
Хирургическое вмешательство
Когда консервативное лечение не дает ожидаемого результата, заболевание прогрессирует, показано хирургическое вмешательство. Если пациента мучают сильные боли, то производится замена поврежденного сосуда. При помощи операции можно предупредить . Вылечить заболевание возможно посредством:
- Стентирования;
- Аутодермопластики;
- Эндартерэктомии;
- Шунтирования;
- Ангиопластики;
- Протезирования.
Атеросклероз сосудов отлично лечится, если пациент своевременно обратился к врачу и выполняет все рекомендации. Пересмотрев образ жизни и соблюдая несложные можно не допустить дальнейшего формирования холестериновых бляшек и прогрессирования недуга.

