Физические нагрузки при панкреатите: допустимые нагрузки, влияние на организм
Физические нагрузки при панкреатите: допустимые нагрузки, влияние на организм
Многих людей интересует, допустимы ли физические нагрузки при панкреатите, особенно если до болезни спорт или физический труд присутствовал постоянно и избежать его практически невозможно. Чтобы дать окончательный ответ и удержать баланс между отсутствием активности и истощением, нужно разобраться, какое влияние на организм пациента с панкреатитом оказывают физические нагрузки.
Как физические нагрузки влияют на работу поджелудочной железы
Умеренные физические нагрузки сказываются на состоянии здоровья человека только положительно. Необходимо согласовать с лечащим врачом, как часто и насколько интенсивно пациент будет заниматься спортом. Доктор, предоставляя рекомендации, основывается на клинической картине, возрасте больного и ряде других критериев. В группе риска может оказаться даже абсолютно здоровый человек, если это соотношение будет нарушено.
И все же в случае физических нагрузок при панкреатите есть масса ограничений. Осуществление некоторых движений, а также подъем тяжестей способны оказывать давление на брюшную полость. Это явление особенно опасно в случае воспаления поджелудочной железы, потому что паренхима органа уже находится в состоянии отечности из-за протекающего воспалительного процесса. В результате усугубляется отток желчи, проявляются застойные процессы, что провоцирует только обострение недуга.

Физические нагрузки при панкреатите поджелудочной железы могут стать причиной продвижения по ее протокам камней, а это уже потребует хирургического лечения. Важно принимать во внимание то, что в процессе течения хронической формы заболевания нарушается продуцирование инсулина. Чтобы поддерживать показатель энергии человека на должном уровне, необходимо адекватное усвоение глюкозы. Если нормальное течение такого процессе невозможно, начинает развиваться диабет. В результате перегрузка организма может не только стать причиной обострения панкреатита, но и вызывать развитие ряда других заболеваний.
Допустимые нагрузки при панкреатите
Говоря про спорт при панкреатите – можно или нет заниматься им без вреда для здоровья, стоит понимать, что такие занятия должны быть нацелены на сокращение реабилитационного периода после перенесенного недуга. Необходимо ускорить процесс регенерации тканей, возобновить работу экзокринной и эндокринной функций поджелудочной. Достичь указанных целей поможет специалист ЛФК – доктор, который подберет оптимальные упражнения и составит лечебный комплекс для пациента.
Максимально допустимый показатель физической активности зависит от стадии течения панкреатита у пациента, степени тяжести имеющегося воспаления, возраста больного и его веса, уровня общей спортивной подготовки и наличия сопутствующих заболеваний – присутствие артериальной гипертензии, аритмии, стенокардии, поражения легких, нервной, опорно-двигательной и других систем организма.
Лишь принимая во внимание вышеуказанные факторы можно грамотно определить нормальный уровень физической нагрузки для больного панкреатитом, а также составить для пациента лечебный комплекс упражнений.

Когда можно заниматься спортом
Один из часто задаваемых вопросов пациентами, когда им ставят диагноз "панкреатит", — можно ли физические нагрузки допускать при таком состоянии. Легкий спорт необходим, потому что он помогает нормализовать функциональную работу нервной системы человека, улучшить метаболизм, привести в норму кровоток, поддерживать мышцы в тонусе.
Врачи рекомендуют пациентам вести тренировки в медленном либо среднем темпе, но обязательно не так быстро, как это происходило ранее. Эффективными и одновременно безопасными будут 20-минутные комплексы, которые нужно начинать не раньше, чем спустя полтора-два часа после приема пищи. Обязательно предварительно проветривать комнату для занятий, установить там увлажнитель воздуха.
Каждая спортивная тренировка должна заканчиваться полным расслаблением человека. Необходимо на 5-7 минут лечь на спину, вытянуть руки вдоль тела и спокойно дышать.

Тренировки при хронической стадии панкреатита
Физические нагрузки при хроническом панкреатите способны спровоцировать перегибы протоков железы, увеличить давление внутри брюшной полости и в результате стать причиной обострения заболевания. При хронической стадии недуга медицинские специалисты разрешают выполнять дыхательную гимнастику, так как правильное дыхание позволяет увеличить поступление кислорода в организм больного, привести в норму его эмоциональное и психическое состояние, расслабить сознание и тонизировать мышцы, улучшить перистальтику кишечника, предотвратить развитие или рецидив заболевания, а также усилить отток желчи.
Заниматься дыхательными упражнениями нужно утром, на голодный желудок.
Острая форма заболевания и спорт
Физические нагрузки при панкреатите на этапе обострения нужно исключить, так как на указанной стадии необходимо обеспечить пациенту покой, позволить поджелудочной железе восстановиться. Решающими факторами, которые часто позволяют преодолеть острую фазу панкреатита, являются лечебное голодание (не дольше 2-3 дней) и постельный режим.

Занятия при холецистопанкреатите
Физические нагрузки при панкреатите и холецистите должны быть дозированными и умеренными. Эффективными для улучшения кровообращения и ускорения оттока желчи станут подъем конечностей и наклоны корпуса. Каждая из тренировок должна включать в себя общие упражнения на укрепление всех групп мышц. Выполнять их в умеренном темпе, без лишней нагрузки на организм.
Физические упражнения во время ремиссии
Физические нагрузки при панкреатите поджелудочной железы на этапе ремиссии, когда признаки хронического воспалительного процесса пациента не беспокоят, должны обязательно присутствовать. Умеренные тренировки помогут улучшить общее состояние и самочувствие, а также продлить период ремиссии.
Абсолютные противопоказания для занятий спортом
Обычно врачи отвечают, что можно физические нагрузки при панкреатите задействовать в терапевтических целях. Но есть и такие случаи, когда занятия спортом абсолютно противопоказаны. Если вопреки рекомендациям доктора начать тренироваться по истечении слишком короткого промежутка времени после приступа, можно сильно навредить слабому организму, усилить активность воспалительного процесса, ухудшить состояние больного.
Спортивные тренировки категорически запрещены в следующих случаях:
- Любой воспалительный процесс на этапе обострения.
- Ранний этап реабилитации после хирургического вмешательства.
- Желчнокаменная болезнь с камнями крупных размеров в протоках и желчном пузыре.
- Серьезные нарушения свертываемости крови, склонность к тромбоформированию и кровотечениям.
- Декомпенсированные патологии сердечно-сосудистой системы.
- Злокачественные новообразования.

Панкреатит и бодибилдинг
Бодибилдинг требует выполнения спортивных упражнений, связанных с тяжелыми и интенсивными нагрузками, с применением силы, поднятием больших весов. Такого рода физические нагрузки при панкреатите могут вызвать рост внутрибрюшного давления, что крайне негативно скажется на состоянии пациента.
Обострение заболевания может быть вызвано и другими осложнениями, возникшими в результате силовых спортивных тренировок пациентов-культуристов:
- патологические изменения отхода желчи;
- фиксация изменения кровообращения в тканях всех брюшных органов, в том числе и поджелудочной железы;
- изгиб желчного пузыря.
Тяжелые и интенсивные нагрузки при панкреатите, которые предполагает бодибилдинг - слишком большой стресс для организма. В результате продолжительного повторения занятий появится угроза возникновения диабета. При энергетических нагрузках обостряются и обменные процессы, продукты распада приумножаются в кровеносной системе. После проникновения в общее русло они способны раздражать органы, провоцировать воспалительный процесс.
Польза дыхательных упражнений для больного панкреатитом
Чтобы поддерживать организм в тонусе, необходимо регулярно заниматься выполнением специальных дыхательных упражнений. Движения простые, но они отлично прорабатывают мышцы, обеспечивают легкий оздоравливающий массаж внутренних органов. В результате постоянных грамотно составленных занятий можно достичь таких результатов:
- насыщение клеток кислородом;
- полное эмоциональное и физическое расслабление;
- нормализация эмоционального фона;
- улучшение настроения;
- тонизация мышц;
- улучшение качества перистальтики кишечника.
Рекомендуется заниматься дыхательными тренировками ранним утром, после пробуждения, обязательно натощак. Нельзя тренироваться сразу после еды. Основная суть выполнения упражнений в том, чтобы увеличить объем грудной клетки посредством вдохов и выдохов с втягиванием живота на выдохе. Процесс вдоха и выдоха делится на отрывки, которые сопровождаются контролируемыми толчками и напряжением брюшной стенки.

Оздоравливающее действие йоги
Физические нагрузки при панкреатите можно или нет? Таким вопросом задаются многие. Как уже стало понятно, спорт полезен пациентам, но многое зависит от вида занятий и их интенсивности.
При панкреатите хронической формы часто рекомендуют занятия йогой. Это гимнастика, которая включает в себя и физические упражнения, основанные на статике и гибкости, и дыхательные манипуляции. Также благодаря медитативной практике можно улучшить психологическое состояние, достичь эмоционального равновесия.
При панкреатите больным рекомендуют хатха-йогу. Она предполагает использование несложных позиций, выполнить которые под силу даже человеку, не имеющему подготовки. К наиболее популярным асанам относятся:
- "гора";
- "дерево";
- "горизонт";
- "воин";
- "треугольник";
- "герой".
Такие асаны, как "собака", "наклон вперед", "широкий угол", "верблюд и кошка", рекомендуется выполнять при воспалении поджелудочной хронического типа.

Физические упражнения для людей, страдающих от панкреатита, будут полезными и эффективными помощниками в борьбе с недугом только в том случае, если до и в процессе занятий пациент будет следовать рекомендациям врача. Тренировки должны быть правильно подобраны, с учетом противопоказаний, а также выполняться в умеренном темпе.
Бывает ли температура при панкреатите?
Панкреатит – заболевание поджелудочной железы, вызванное воспалительными процессами в органе из-за нарушения оттока ферментов. Данный процесс подвергается изменениям из-за нескольких негативных факторов: следствие других патологических явлений, существующих в организме, неправильное питание, злоупотребление вредными привычками, наследственность. Во время данного заболевания, наряду с другими симптомами, могут наблюдаться повышение или понижение температуры. Возможно, что температура тела может оставаться в пределах нормы. О том, с чем связано изменение показателей температуры при панкреатите, насколько оно опасно, что делать в таком случае, рассмотрим в этой статье.
Природа колебания температуры тела
Орган, который отвечает за терморегуляцию в организме, называется гипоталамусом. При попадании в кровь человека чужеродных клеток, в гипоталамус поступает об этом сигнал. Организм отвечает на это повышением температуры.
Данное явление является хорошим показателем работы иммунной системы человека, так как при повышении температуры до определенного уровня, метаболизм ускоряется, стимулируется выработка интерферона – белка, способного уничтожить чужеродные вирусы и бактерии, попавшие в кровоток. Разогрев тела происходит за счет сжигания жировых отложений, сокращаются мышцы. Именно в этот момент можно наблюдать лихорадку, дрожь в теле, горячие конечности тела. 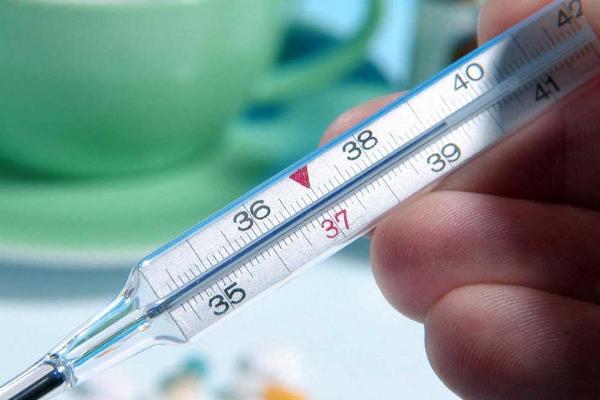
Обычно повышение температуры ассоциируется с простудными, вирусными и бактериальными заболеваниями. Мало кто знает, что панкреатит также может сопровождаться повышенной или пониженной температурой как у взрослых, так и у детей.
Виды панкреатита и показатели температуры тела при них
При панкреатите температура тела может быть как высокой, так и низкой, а может оставаться в пределах нормы.
Субфебрильная температура в течение долгого времени может указывать не только на панкреатит, но и на раковое заболевание!
Что делать при лихорадке?
Если высокая или низкая температура тела сопровождается симптомами панкреатита, такими как рвота, боли в области живота, ознобом, то необходимо вызвать неотложную помощь. До приезда скорой помощи, больного нужно посадить. Лежачее положение может быть опасно тем, что при рвотных позывах, рвотные массы могут попасть в дыхательные пути. Туловище должно быть наклонено вперед. Употребление пищи нежелательно. При жажде можно пить воду, но в небольших объемах через каждые полчаса. Если боль нестерпимая, то не возбраняется прикладывание к больному месту пакета со льдом.
Температуру тела врачи не рекомендуют сбивать до осмотра специалистом. Такое требование связано с тем, что сбивание температуры может смыть общую картину заболевания, что затруднит правильную диагностику и сбор анамнеза.
Бывают случаи, что после приступа больному становится легче и многие ошибочно откладывают поход к врачу. Этого делать крайне нежелательно, так как приступ может повториться вновь и привести к более тяжелым последствиям.
Как высокие, так и низкие показатели температуры тела, сопровождающиеся другими симптомами панкреатита, являются неблагоприятными, а в некоторых случаях даже опасными для жизни сигналами организма, требующие незамедлительной медицинской помощи.
Может ли быть температура при панкреатите?
Повышенная температура при панкреатите относится к числу довольно частых симптомов этого тяжелого заболевания поджелудочной железы.
Она свидетельствует о воспалительном характере патологического процесса и прямо пропорциональна степени повреждения органа и тяжести состояния больного.
Однако встречаются противоположные ситуации, при которых отмечается снижение температуры у пациента с острым панкреатитом. О чем говорит этот симптом, что надо делать при повышении или снижении данного показателя — ответы на эти вопросы полезно знать всем, кто заботится о своем здоровье.
О панкреатите

Поджелудочная железа — это важная часть пищеварительной системы, без которой невозможен процесс переваривания белков, жиров и углеводов. Этот орган вырабатывает большое количество биологически активных субстанций в результате внутрисекреторной (ферменты) и внешнесекреторной (инсулин, соматостатин, глюкагон) деятельности.
Без поджелудочной железы человек не может прожить и нескольких часов, поэтому так важно следить за ее состоянием.
К сожалению, сигналы о бедственном положении из этого отдела пищеварительной системы начинают поступать слишком поздно — при давно запущенном патологическом процессе. В течение длительного времени железа может «терпеть» разные ситуации, при которых ей приходится работать «на износ».
Среди провоцирующих факторов:
- постоянные пищевые погрешности — жирная еда, обилие сладостей, острые и пряные блюда;
- нарушения режима питания — прием пищи второпях и на ходу, обильная трапеза на ночь;
- злоупотребление алкоголем и табаком;
- наличие конкрементов в желчном пузыре, нарушающих нормальный отток секрета из общего желчного протока в двенадцатиперстную кишку.
Рано или поздно наступает момент, когда под действием очередного провоцирующего фактора происходит нарушение целостности выводных протоков поджелудочной железы. Это катастрофа, потому что панкреатический сок с ферментами изливается не в полость двенадцатиперстной кишки, а в толщу ткани своего органа, что приводит сначала к реактивному воспалению, а потом к деструкции паренхимы поджелудочной железы. Разрушенные участки замещаются соединительнотканными структурами, с каждым приступом их становится все больше, а функциональная способность органа все меньше. В тяжелых случаях при отсутствии своевременной медицинской помощи у больного может произойти некроз ткани (панкреонекроз), растворение окружающих сосудов, массивное кровотечение с неизбежным летальным исходом.
Откуда температура
Подъем цифр на столбике медицинского термометра выше нормы — это всегда защитная реакция организма на происходящий в нем воспалительный процесс. Так бывает при инфекциях, травмах, ожогах и других ситуациях, при которых требуется активизация защитных сил организма, ускорение обменных реакций для борьбы с микробами и (или) для регенерации поврежденных тканей.
Для хронического заболевания в стадии обострения обычно характерно незначительное превышение нормы в первые сутки или двое. Если субфебрильная температура до 37,5 градусов держится на протяжении длительного времени, то это свидетельствует о вялом течении воспалительного процесса у ослабленных или истощенных больных. Следует отметить, что постоянный субфебрилитет у больного с давним хроническим панкреатитом в анамнезе — это повод для обследования на онкологию (так может проявляться рак поджелудочной железы).
Острый панкреатит и температура — два неразделимых понятия в ситуации, когда организм подвергся атаке собственных ферментов. Это связано с разрушением тканей органа, поступлением продуктов распада в кровяное русло и развитием интоксикации. Обычно лихорадка не превышает 37,5—38 градусов и держится не более суток при условии своевременного лечения.
Цифры на термометре от 38 градусов и выше (особенно с ознобом, рвотой, болями в животе и слабостью) обычно свидетельствуют о развитии какого-либо тяжелого осложнения, а именно:
- гнойного перитонита;
- сепсиса;
- абсцессов в соседних органах и тканях.
Как правило, такая высокая температура при панкреатите появляется не сразу, а спустя несколько дней от начала обострения. Справиться с этой лихорадкой не представляется возможным без экстренного хирургического вмешательства.
Может ли температура быть пониженной при панкреатите?
 Такая ситуация возможна в следующих случаях:
Такая ситуация возможна в следующих случаях:
- болевой шок в период распада тканей железы;
- коллапс (падение артериального давления и обморок);
- внутреннее кровотечение (от повреждения крупных сосудов, расположенных по соседству с поджелудочной железой);
- обезвоживание в результате частой диареи или повторной рвоты.
Все эти состояния являются угрожающими для жизни и возникают на высоте острого воспалительного процесса в поджелудочной железе. Таким больным требуется немедленная госпитализация, экстренное обследование, восполнение потерь жидкости, остановка кровотечения и другие неотложные мероприятия по показаниям.
Что делать
Больной с острым панкреатитом не может оставаться дома, сильнейший болевой синдром не позволит ему так поступить. При очередном обострении хронического панкреатита человек обычно знает, что нужно делать, однако к врачу следует обратиться, особенно при повышенной температуре.
 Как поступить больному с лихорадкой в разных ситуациях:
Как поступить больному с лихорадкой в разных ситуациях:
- Субфебрильная температура при нетяжелом приступе хронического панкреатита — это не повод для принятия срочных мер, она нормализуется на фоне соблюдения диеты и увеличения питьевого режима.
- Длительный субфебрилитет всегда нуждается в плановом обследовании и установлении причины с последующим лечением выявленной патологии. Это могут быть сопутствующие заболевания внутренних органов пищеварительной или других систем.
- Повышенная до 38 градусов температура в сочетании с умеренным болевым синдромом может быть купирована дома нестероидными противовоспалительными препаратами (Ибупрофен, Найз, Нимесил) параллельно с инъекцией спазмолитика, обильным питьем, голодом в течение пары дней и покоем. Отвары трав, гомеопатия и другие способы нетрадиционной медицины используются в таких случаях только после консультации с врачом.
- Высокая температура, озноб и тяжелое общее состояние — это показание для вызова кареты неотложной медицинской помощи и госпитализации в хирургическую клинику или отделение стационара.
Только в больнице можно спасти пациента с острым приступом воспаления поджелудочной железы, а также с осложнениями после обострения хронического заболевания. В стационаре проводится дезинтоксикационная терапия, противошоковые мероприятия и борьба с разрушительным действием ферментов. Для этого применяются разные формы введения медикаментозных средств. В тяжелых случаях используется хирургическое лечение.
Профилактика
Не допустить обострения заболевания — значит, следить за своим питанием и образом жизни, регулярно проходить профилактические осмотры и обращаться к врачу при первых симптомах неблагополучия в организме. Так скажет любой доктор своему пациенту с хроническим панкреатитом.
 Что нужно делать, чтобы жить без болей и температуры, возникающих от воспаления поджелудочной железы:
Что нужно делать, чтобы жить без болей и температуры, возникающих от воспаления поджелудочной железы:
- отказаться от алкогольных напитков;
- воздерживаться от обильной трапезы во время праздников;
- готовить пищу на пару, в отварном или запеченном виде;
- исключить из своего меню жирные, жареные блюда, острые соусы;
- больше пить жидкости, включить в ежедневный рацион минеральные воды щелочного состава;
- принимать пищу примерно в одно и то же время, не наедаться перед сном;
- своевременно обследоваться при появлении жалоб на боли, диспепсию, субфебрильную температуру, особенно при наследственной отягощенности по ЖКБ и другой патологии пищеварительной системы;
- своевременно лечить все очаги хронической инфекции в организме;
- не заниматься самолечением при болях в животе, тем более в сочетании со рвотой, температурой и расстройствами стула;
- проходить профилактические и диспансерные обследования по назначению врача в установленные сроки или ежегодно в осенне-весенний сезон;

- проводить противорецидивные курсы для предупреждения сезонного обострения хронического панкреатита и сопутствующих заболеваний;
- перед применением того или иного лекарства всегда следует заручиться поддержкой специалиста, принимать препараты, рекомендованные лечащим врачом;
- избегать любых переутомлений и стрессовых ситуаций.
Соблюдение простых житейских правил и врачебных рекомендаций поможет избежать неприятных и даже опасных последствий для здоровья и жизни.
Может ли быть температура при панкреатите?
Увеличение температуры при панкреатите свидетельствует об активизации воспалительного процесса в тканях поджелудочной железы. Но у некоторых пациентов на фоне заболевания температура может понизиться до 35,5°C. Это опасный симптом, который сигнализирует о коллапсе либо сильном обезвоживании организма.

Может ли быть и в какое время суток
Высокую температуру вечером можно спутать с отравлением. Попытки самостоятельно нормализовать состояние приводят лишь к обострению панкреатита. Симптомы проходят самостоятельно, если уменьшить воспалительный процесс. Сделать это можно с помощью специальных медикаментов. Чаще всего медики рекомендуют лечить острый панкреатит в стационаре.
Подняться температура может в любое время суток.
Ее увеличение свидетельствует о начале острой стадии заболевания. Чем выше температурные показатели, тем интенсивнее воспаление в поджелудочной железе.
Характеристика
При остром панкреатите температура держится в пределах субфебрильных значений. На протяжении 2-3 дней на градуснике можно будет увидеть 37,2…37,4°C. Необходимо соблюдать специальную диету, чтобы не спровоцировать ухудшение состояния.

Если градусник показывает выше 38°C, то это свидетельствует о переходе заболевания в тяжелую форму. Самостоятельно нормализовать функционирование поджелудочной железы будет сложно. При температуре 38…39°C есть риск развития осложнений. У пациента может открыться внутреннее кровотечение, начаться гнойный панкреанекроз.
Низкая
Не всегда при панкреатите возникает лихорадка. Понижение возможно при переходе панкреатита в острую форму. Это состояние является опасным, ведь при низкой температуре высока вероятность:
- внутреннего кровотечения;
- обезвоживания организма;
- болевого шока.
Насторожить должна пониженная температура, которая держится около отметки 35,5°C. Одновременно у пациента понижается давление, кожные покровы бледнеют, пульс ослабляется. В больницу многих доставляют уже в бессознательном состоянии. Если медицинская помощь не будет оказана своевременно, то больной может умереть. Если снижение незначительно, то необходимо следить за состоянием. При острой форме заболевания температура тела может то понижаться, то повышаться на протяжении дня.
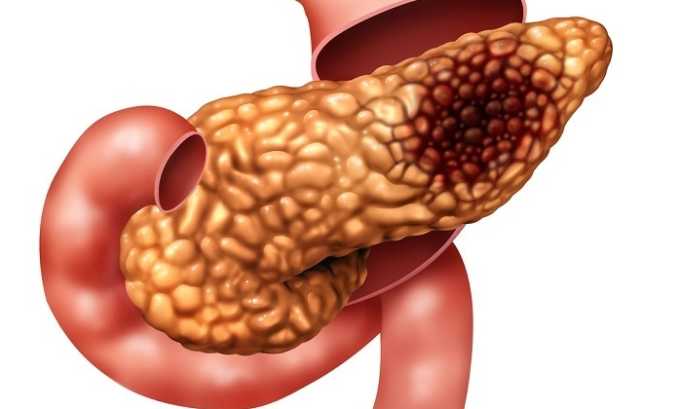




Почему при панкреатите поднимается температура
При развитии панкреатита пища плохо переваривается, в желудочно-кишечном тракте начинаются процессы брожения и активного размножения микробов. Клетки поджелудочной железы, которые некротизировались под воздействием собственных ферментов, становятся благоприятной средой для развития патогенной микрофлоры.
В кровоток попадают токсины, продукты жизнедеятельности бактерий, инфекция разносится по организму. Гипоталамус получает сигнал от защитных компонентов крови и запускает процессы, приводящие к увеличению температуры.
При повышенной температуре тела в организме:
- ускоряются метаболические процессы;
- активизируются защитные силы;
- увеличивается количество иммунных клеток, которые синтезируют интерферон.
При распространении инфекции пациенты жалуются на высокую температуру, мышечную боль, озноб, слабость. Это признаки интоксикации и начинающегося обезвоживания организма.

Субфебрильная
При легкой форме панкреатита жар появляется не всегда. Температура может держаться на уровне нормальной либо субфебрильной. Стандартной считается отметка до 37…37,4°C. Если в первый день значения держатся около 37 градусов, а на 2-3 сутки болезни повышаются до 38 градусов, это свидетельствует об ухудшении состояния.
У некоторых пациентов температура может оставаться субфебрильной на протяжении многих месяцев. Это сигнализирует о том, что на фоне хронического панкреатита в поджелудочной железе продолжаются дегенеративные изменения. Поврежденные ткани не восстанавливаются, они заменяются фиброзными.
Внешние признаки
Для острой формы данного заболевания характерна не только лихорадка. Пациенты жалуются на:
- острые боли в средней части живота и вздутие;
- появление над поясом с левой стороны желтоватых или синих пятен;
- многократную рвоту;
- жидкий стул;
- появление общих признаков интоксикации.

Для установки диагноза врач осматривает пациента. К внешним признакам острого панкреатита средней тяжести относят бледность кожных покровов и пожелтение склер. Заболевание, перешедшее в тяжелую форму, сопровождается появлением сосудистых звездочек и кровоподтеков на коже.
Как долго держится
Длительность лихорадки на фоне острого панкреатита будет зависеть от тяжести заболевания. При легкой форме сильного жара не будет, температура может подняться до субфебрильных значений на 1-3 дня.
При среднетяжелом панкреатите температурные показатели тела возрастают до 38 либо 39 градусов.
Такая лихорадка продолжается не дольше 5-10 дней подряд.
Тяжелый панкреатит, при котором активно разрушаются ткани поджелудочной железы, сопровождается температурой 40°C. Она может держаться до тех пор, пока врачи не снимут острый воспалительный процесс.

Особенности
В зависимости от состояния пациента, тяжести воспалительного процесса и типа панкреатита температура может быть как низкой, так и высокой. У некоторых пациентов показатели постоянно меняются.
В хронической стадии
При хроническом панкреатите температура должна оставаться в пределах нормы. Ее резкий рост свидетельствует об активизации воспалительного процесса и перехода панкреатита в острую форму. Иногда температурные показатели поднимаются до субфебрильных значений.
При калькулезном
Калькулезный панкреатит характеризуется тем, что в протоках поджелудочной железы начинают образовываться камни. Их размер постепенно увеличивается. Причиной их появления и роста является нарушение процесса оттока ферментированного секрета железы.
Появление субфебрильной температуры при хроническом калькулезном панкреатите должно насторожить. Ведь при этой форме заболевания часто диагностируют появление злокачественных опухолей.
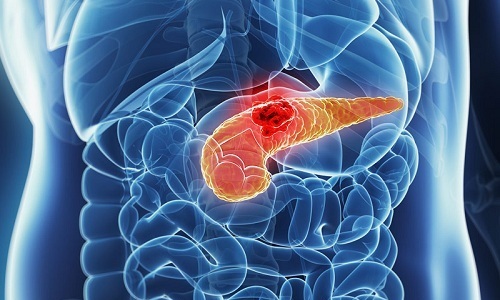
Обострении болезни
При хроническом панкреатите важно следить за питанием, не нарушать диету. Иначе обострений не избежать. Оно начинается с появления острых болей в животе, рвоты, поноса, гипертермии. Лечение должно быть назначено сразу при появлении первых признаков заболевания.
При острой форме
Острый панкреатит проявляется болями, тошнотой, рвотой. У многих пациентов начинается понос и появляется гипертермия.
Но ждать лихорадки для подтверждения диагноза бессмысленно.
Не всегда острый панкреатит сопровождается высокой температурой. Она может отсутствовать или подняться до субфебрильных значений.
У детей
У малышей панкреатит возникает на фоне других патологий желудочно-кишечного тракта, симптомы заболеваний поджелудочной железы смазаны. Начавшийся воспалительный процесс легко перепутать с гастритом, дисбактериозом кишечника, гастродуоденитом.

Определить панкреатит у ребенка можно, если знать, что при его развитии характерными являются такие симптомы:
- субфебрильная температура;
- бледность кожных покровов;
- мраморность либо цианоз конечностей и лица;
- жалобы на сухость во рту;
- белый налет на языке.
Повышается температура при некрозе тканей поджелудочной железы или гнойном панкреатите.
Методы борьбы
Врачи не советуют пытаться избавиться от высокой температуры с помощью привычных медикаментов. Важно устранить причину, которая спровоцировала появление лихорадки. Лечение направляется на уменьшение воспалительного процесса в поджелудочной железе.

Медикаментозная терапия
Для снижения субфебрильной температуры многие используют Анальгин. С помощью этого препарата можно уменьшить боль и спазмы поджелудочной железы.
Если температура поднимается до 38°C, требуется помощь врачей. Доктор сможет уточнить диагноз и назначить инъекции жаропонижающих, противовоспалительных лекарств.
Народные средства
При начавшемся воспалительном процессе попытаться облегчить состояние можно, используя народную медицину. Положительно влияют на состояние поджелудочной железы настои таких растений:
- мать-и-мачеха;
- боярышник;
- мята;
- шиповник.

При применении настоев температура может немного понизиться.
Осложнения температуры при панкреатите
Появившаяся лихорадка на фоне панкреатита свидетельствует о резком ухудшении состояния пациента. У пациента может начаться перитонит, открыться кровотечение в брюшной полости. Интоксикация при ознобе нарушает работу почек, печени, желудочно-кишечного тракта. Возможно появление токсической пневмонии и отека легких.
Паралич
При резком начале острого панкреатита важно проверить, как функционирует желудочно-кишечный тракт и другие органы.
Возможным осложнением является парез кишечника.
Чаще всего парализуется 12-перстная кишка. Такая проблема характерна для послеоперационного панкреатита, появившегося после резекции желудка.
Чем опасен панкреатит и какие могут быть последствия?

Панкреатит – серьезное воспалительное заболевание поджелудочной железы. Проявляется эта болезнь тяжелой симптоматикой. При отсутствии своевременного эффективного лечения нередко развиваются серьезные последствия панкреатита. Многие из этих осложнений существенно ухудшают качество жизни пациента, приводят к инвалидности, некоторые даже опасны для жизни.
Чем опасен острый панкреатит?
Острое воспаление поджелудочной железы может быть диагностировано и у взрослого, и у ребенка. Развивается патология по многим причинам, чаще всего – на фоне злоупотребления алкоголем (чаще у мужчин, чем у женщин), вредной жирной пищей. Под воздействием этих патогенных факторов развивается воспаление, отечность, гиперемия тканей железы. Проявляется приступ опоясывающей болью в животе, профузной рвотой, не приносящей облегчения пациенту, и расстройством работы кишечника (диареей). Просвет панкреатических протоков сужается из-за отечности, и отток секрета поджелудочной железы в двенадцатиперстную кишку (ДПК) затрудняется. Вследствие этого развивается застой сока железы внутри самого органа, и пищеварительные ферменты начинают переваривать железистую, паренхиматозную ткань поджелудочной. Так происходит разрушение железы, нарушение его функций – экзокринной и эндокринной.
Осложнения острого панкреатита
Поджелудочная железа анатомически и функционально связана со многими структурами брюшной полости. В непосредственной близости от железы расположены многие внутренние органы: желудок, печень, желчный пузырь, двенадцатиперстная кишка, крупные кровеносные сосуды, а также сальниковая сумка (часть брюшной полости, образованная этими органами, связками между ними, а также структурами брюшины). Острое воспаление поджелудочной железы неминуемо отражается и на состоянии этих органов, вызывая следующие патологические состояния:
-
сальниковой сумки;
- сдавление холедоха (общего желчного протока), что вызывает механическую желтуху;
- появление кист, гнойников, свищей на внутренних органах;
- разрушение стенок сосудов и развитие внутреннего кровотечения;
- тромбозы вен (воротной, селезеночной, мезентериальной, портальной и других);
- перитонит (воспаление брюшины при распространении воспалительного процесса в брюшную полость, разрыве абсцессов, гнойников);
- при попадании продуктов распада и микроорганизмов в кровяное русло может развиться токсемия, сепсис (заражение крови);
- токсическая энцефалопатия – поражение головного мозга из-за влияния на него токсинов, особенно – при остром алкогольном панкреатите;
- шоковое состояние (по патогенезу шок бывает разным в зависимости от его причины: из-за сепсиса развивается инфекционно-токсический шок, вследствие интенсивного болевого синдрома – болевой шок, а после сильного кровотечения проявляется гиповолемический шок).
Вероятность летального исхода
Некоторые осложнения острого панкреатита очень опасны и могут привести к летальному исходу. Такие тяжелые последствия болезни, как шок, сепсис, внутреннее кровотечение, требуют немедленной госпитализации в клинику – в отделение хирургии или реанимации, так как они приводят к полиорганной недостаточности (печеночной, почечной), развитию комы. Для лечения абсцессов, перитонита, кровотечения из крупного сосуда необходимо хирургическое вмешательство, а затем – интенсивная терапия в условиях реанимационного отделения.
При недооценке тяжести состояния пациента, несвоевременной диагностике, отсутствии эффективной медицинской помощи вероятность летального исхода от осложнений острого панкреатита очень высока.
В чем опасность хронического панкреатита?
Острый панкреатит даже при правильном лечении может перейти в хронический воспалительный процесс. Хронический панкреатит протекает с периодами ремиссии и обострений. При каждом обострении патологического процесса погибают новые участки поджелудочной железы, и ее функции все больше и больше нарушаются, что постепенно приводит к развитию серьезных осложнений.
Необратимые изменения ЖКТ
Под влиянием постоянных обострений воспалительного процесса и разрушения клеток поджелудочной железы происходит замещение погибших участков органа соединительной тканью (рубцевание, фиброз или склероз поджелудочной железы) – это необратимое изменение анатомии и физиологии железы. Такие участки уже бесполезны в плане выполнения экзокринной или эндокринной функции.
Постепенно развиваются патологические изменения и в других органах пищеварительного тракта. Воспалительным изменениям подвергаются слизистые оболочки желудка, ДПК, желчного пузыря, желчных протоков, пищевода. В желудке, пищеводе появляются эрозии на стенках и, как следствие, склероз стенок, стриктуры (сужение просвета) полого органа. Воспаление желчного пузыря (холецистит) способствует застою желчи, формированию камней в пузыре. Поражение клеток печени вызывает ее липоматоз (замещение погибших гепатоцитов жировой тканью). Воспалительный процесс в стенках тонкого кишечника опасен формированием кишечной непроходимости.
Все эти патологические процессы усугубляют состояние больного, ухудшают прогноз для выздоровления.
Влияние на сердечно-сосудистую систему
При реактивном панкреатите патологическим изменениям подвергаются не только органы желудочно-кишечного тракта. Проблемы появляются также со стороны сердца, сосудов, системы кроветворения. Объясняется это тем, что организм человека организован очень сложно, все элементы этой саморегулирующейся системы взаимосвязаны, и патология какого-то одного компонента чаще всего бывает не автономной. Поэтому и лечить пациента нужно комплексно, используя индивидуальный подход.
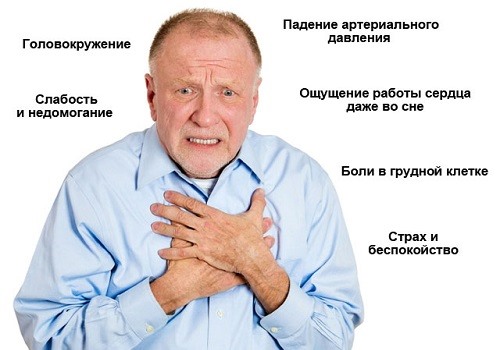
Из-за нехватки железа при железодефицитной анемии вследствие внутренних кровотечений, интоксикационного синдрома, недостатка определенных витаминов и микроэлементов, нарушения работы печени, продуцирующей факторы свертывания крови, развиваются следующие симптомы:
- тахикардия (учащение частоты сердечных сокращений);
- нарушение сердечного ритма (мерцательная аритмия);
- понижение артериального давления;
- спазмы сосудов, приводящие к нарушению кровоснабжения всех органов и тканей;
- гипокоагуляция (склонность к спонтанным кровотечениям любой локализации).
Осложнения панкреатита
Воспаление в тканях поджелудочной железы вызывает серьезные осложнения. Такие болезни, как сахарный диабет, рак поджелудочной железы, диагностируются у пациентов с хроническим панкреатитом довольно часто.
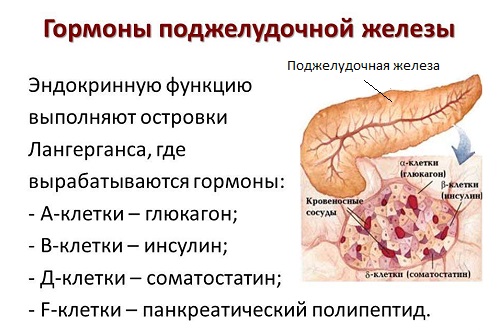
Диабет
Сахарный диабет панкреатогенного характера развивается в результате гибели клеток эндокринного отдела поджелудочной железы – островков Лангерганса, продуцирующих гормон инсулин. При его нехватке сахар, поступающий с пищей, не утилизируется клетками печени или мышц, а остается циркулировать в крови больного. Это состояние называется гипергликемия. Высокий уровень глюкозы в крови может привести к нарушению сознания, гипергликемической коме. Постоянно повышенное содержание сахара вызывает характерные диабетические осложнения – поражение сетчатки глаз, почек, всех сосудов организма (диабетическая ангиопатия).

Для предупреждения развития этих опасных последствий больному с диагностированным диабетом постоянно нужно контролировать уровень гликемии, получать заместительную инсулинотерапию, наблюдаться у врача-эндокринолога.
Панкреонекроз
Разрушение тканей поджелудочной железы, или панкреонекроз, происходит из-за деструктивного воздействия на орган собственных ферментов. Задерживаясь в железе из-за нарушения оттока панкреатического сока в просвет ДПК, протеолитические ферменты начинают повреждать все окружающие ткани: поджелудочной железы, желчного пузыря, желудка, брюшины, вызывая опасные для жизни осложнения (перитонит, абсцессы, гнойники).
При подозрении на панкреонекроз необходима срочная консультация хирурга и проведение операции – резекции части поджелудочной железы или всего органа в зависимости от поражения.
Онкология
Злокачественные новообразования развиваются часто в тканях, подвергающихся длительному воспалению. Клетки поджелудочной при панкреатите изменяют свое строение, мутируют, становятся уязвимыми для влияния свободных радикалов и других онкогенов. В результате они переходят в злокачественную форму, начинают бесконтрольно размножаться: так образуется карцинома (злокачественная опухоль). Чаще всего диагностируется рак поджелудочной железы – это опухоль из клеток эпителия органа. Особенно опасен в плане онкологии калькулезный панкреатит с формированием камней в выводящих протоках железы.
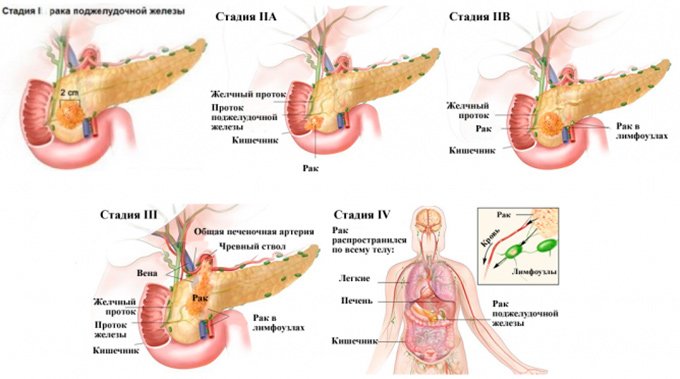
Рак поджелудочной трудно поддается лечению, имеет неблагоприятный для жизни прогноз.
Вероятность благоприятного исхода после лечения заболевания
Чем раньше диагностирован панкреатит и приняты все меры по излечению от него (медикаментозное лечение, хирургические методы, строгая диетотерапия), тем лучше прогноз для выздоровления и дальнейшей жизни. Нельзя допускать перехода воспаления в хроническую форму, а если уж это произошло, то необходимо постараться минимизировать риск обострений. Для этого нужно следовать всем рекомендациям лечащего врача по поводу приема препаратов, лечебного питания и образа жизни.
Воспалительная патология поджелудочной железы – очень опасный патологический процесс, который часто приводит к опасным для жизни осложнениям, требующим длительного серьезного лечения. При подозрении на развитие подобных состояний главное – немедленная консультация специалиста (гастроэнтеролога, хирурга, эндокринолога) и следование всем рекомендациям врача.
Какие бывают последствия при панкреатите? Какую опасность представляет панкреатит? Возможные осложнения и прогноз заболевания.
Панкреатит – это серьезное заболевание поджелудочной железы. Оно характеризуется воспалением и постепенным отмиранием пораженных тканей. Эта болезнь не проходит бесследно. Последствия подобного сбоя выражаются в нарушении функций практически всех органов, а также на общем состоянии организма.
Общее влияние
При подозрении на панкреатит у пациента наблюдается острое расстройство пищеварения и сильные боли в области живота. При незначительном поражении для лечения применяют медикаментозные препараты. При нагноении предпочтение отдается частичной или полной резекции поджелудочной железы. И в первом, и во втором случае последствия весьма ощутимы.
После этой болезни у человека могут наблюдаться нарушения в функционировании нервной системы. Одним из проявлений подобных расстройств является психоз на почве перенесенной болезни.
Часто эта болезнь поджелудочной приводит к дальнейшему разрушению ее тканей. Возникают местные эрозии, кистозные новообразования. При их разрыве возникает кровотечение, вытекающая жидкость способна привести к перитониту. На поверхности поджелудочной железы и близлежащих органов появляются свищи и гнойники. При подобных осложнениях требуется резекция пораженных участков, дабы предотвратить заражение крови.
Последствия хронического панкреатита выражаются в нарушении метаболизма и секреции ферментов. Одним из самых опасных осложнений является сахарный диабет. Гипергликемия приводит к недостатку инсулина, а вылечить ее крайне затруднительно. Также часто последствия выражаются в печеночной и почечной недостаточности. Наибольшая вероятность возникновения подобного рода осложнений наблюдается у людей, страдающих алкогольной зависимостью. Зашлакованность организма медленно убивает человека изнутри.
Желудочно-кишечный тракт
Панкреатит чреват расстройствами пищеварительного процесса. Стенки желудка и пищевода могут покрываться небольшими эрозиями по причине распространения воспаления. Больной постоянно испытывает дискомфорт в области желудка. При приеме жирной, жаренной или острой пищи возникают боли, колики и тошнота.
В случае осложнений развивается непроходимость кишечника. Кроме того, человек часто испытывает неприятны ощущения в брюшной полости. Вздутие и метеоризм, а также расстройство стула в виде диареи или запора в той или иной мере беспокоят практически каждого человека, страдающего панкреатитом. Давление на соседние органы приводит к затруднению дыхания, ухудшению сердечной функции, может вызывать интоксикацию организма.
Сердечно-сосудистая система
На сердечно-сосудистую систему панкреатит оказывает влияние в плане нарушения работы сердечной мышцы и кровеносных сосудов. У наблюдаемых пациентов часто наблюдается тахикардия, кардиопатия, мерцание предсердий, понижается кровяное давление. В некоторых случаях ухудшается проходимость артерий, развивается недостаток кислорода в органах, возникают спазмы сосудов. Также панкреатит может привести к нарушению свертываемости крови. Наблюдаются спонтанные носовые кровотечения, выделения из ран и недавних шрамов.
Дыхательная система
Панкреатит может повлиять и на работу дыхательной системы. Это выражается в накоплении жидкости в плевральной полости, отеках легких. С большей вероятностью во время простуды развивается пневмония. Также наблюдается утолщение тканей органов дыхания, косвенно страдают альвеолы, трахеи, бронхи, легкие и даже гортань.
Онкология
Самым страшным диагнозом после выявления панкреатита является онкология. В таких случаях резекция поджелудочной железы необходима как никогда. Если опухоль небольшая, отсекается только пораженная часть органа. Но когда раковое новообразование занимает большую его часть либо развился панкреонекроз, требуется полное удаление поджелудочной железы. Для полноценного функционирования организма человеку, перенесшему подобную операцию необходимо всю последующую жизнь принимать ферментные препараты, инсулин и липотропы.
Вышеуказанные последствия не являются исчерпывающими. Иногда вследствие панкреатита страдают органы, не относящиеся к области влияния поджелудочной железы. Так, могут развиться энцефалопатия головного мозга, заболевания суставов, общая токсемия организма. Поэтому требуется постоянный врачебный контроль. Процесс восстановления после перенесенного приступа очень длительный и иногда его отголоски сопровождают человека всю его последующую жизнь.
Внимание! Статьи на нашем сайте носят исключительно информационный характер. Не прибегайте к самолечению, это опасно, особенно при заболеваниях поджелудочной. Обязательно проконсультируйтесь с врачом! Вы можете записаться онлайн на прием к врачу через наш сайт или подобрать врача в каталоге .
Знаете ли вы, в чем таится главная опасность такого заболевания, как панкреатит? Воспаление поджелудочной и все гастроэнтерологические заболевания в целом, по статистике, день ото дня поражают все большее число людей. Несмотря на то, что основная причина ухудшения состояния железы – это злоупотребление алкоголем, другие негативные факторы оказывают не меньший вред. Например, из-за неправильного питания заболевание угрожает здоровью даже маленьких детей.
Болезнь панкреатит: что это такое?
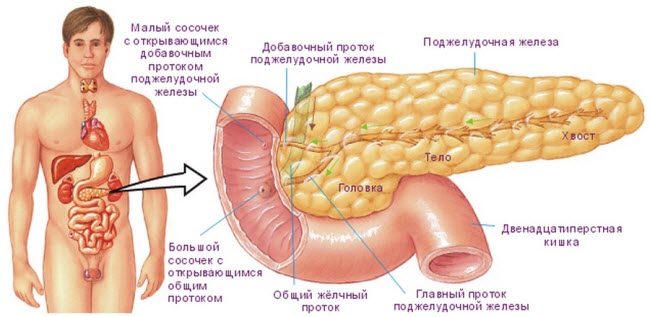
что такое панкреатит как его лечить
Панкреатит что это такое? Вики (Википедия) гласит, что на первый взгляд под безобидным воспалением скрывается поистине коварный недуг. Воспалительный процесс в поджелудочной приводит к сбоям в ее функциональности. В норме ферменты, синтезируемые ею, должны выбрасываться в двенадцатиперстную кишку. Однако при панкреатите происходит другое – они активируются в железе и постепенно начинают разрушать орган изнутри. Продукты распада, токсины и сами ферменты попадают в кровоток, чем травмируют смежные органы и ткани. Негативное влияние оказывает панкреатит на печень, вредит мозгу, легким, сердцу, угрожает почкам и пр.
Врачи разделяют острый и . Под острой стадией понимается тяжелое состояние организма, при котором необходима срочная госпитализация. А хронический – это прогрессирующее воспаление, в результате которого соединительная ткань железы последовательно заменяется жировой или фиброзной.
Различают две стадии панкреатита: обострение и ремиссия. Ремиссия – это бессимптомный длительный период, который может нарушиться, и тогда случится рецидив или обострение.
Что такое панкреатит и как он проявляется?
что за болезнь панкреатит и как лечить
Знаете ли вы, как проявляется панкреатит? железы по ощущениям могут напоминать расстройство желудка, переутомление, отравление или аппендицит. Однако пренебрегать симптомами, перечисленными ниже, не стоит. Не поленитесь обратиться ко врачу для проведения обследования.
Распространенные синдромы панкреатита:
- Диарея, понос, запоры, вздутие, метеоризм.
- Потеря веса, снижение аппетита, быстрая утомляемость.
- Повышенная температура тела, учащенное сердцебиение.
- Болевые ощущения, отдающие в спину и подреберья, зачастую опоясывающего характера.
Затрудненная симптоматика приводит к тому, что путают интоксикацию, аппендицит, другие заболевания пищеварительной системы и панкреатит. Синдромы, на первый взгляд, безобидные могут сигнализировать на самом деле о серьезных проблемах со здоровьем.
Для постановки диагноза требуетсясдать биохимию крови на липазу и амилазу, мочу и кал, пройти ультразвуковое исследование, компьютерную томографию, контрастный рентген, магниторезонансную томографию и др.
Что такое панкреатит и чем он опасен?
На вопрос, опасен ли панкреатит, врачи единогласно отвечают, что да.
В отличии от более легких проблем, панкреатическая болезнь имеет высокий процент развития осложнений, таких как сердечно-сосудистая и печеночно-почечная недостаточности, сахарный диабет, отказ поджелудочной, рак и пр.
- Продукты пчеловодства: прополис и пчелиное молочко.
- Травяные сборы: софора, одуванчик, фенхель, фиалка, девясил, валериана, тысячелистник, перечная мята, календула, зверобой, бессмертник, ромашка, пижма и пр.
- Сок из брюссельской капусты, моркови, картофеля и т.д.
- Отвар овса.
- Гречневая крупа, залитая кефиром.
Теперь вы знаете, что за болезнь панкреатит и как его лечить.
Важная составляющая восстановления функциональности железы – это профилактические меры, заключающиеся в ведении здорового образа жизни. Показан отдых, полноценный сон, прогулки на свежем воздухе. Питание должно быть сбалансированным, обогащенным и разнообразным. Рекомендуется в течение дня принимать пищу пять или шесть раз. Порции должны быть небольшими.
Наведываться ко врачу нужно минимум трижды в год или при появлении неблагоприятных симптомов. Обследование проводят терапевт, гастроэнтеролог и хирург, если панкреатит перешел в тяжелую форму.

Панкреатит – это . В калькулезной форме к этому процессу добавляется образование конкрементов – камней, состоящих из солей кальция. Понимание механизма возникновения заболевания и знание его клинических признаков помогут понять - чем опасен панкреатит для человека.
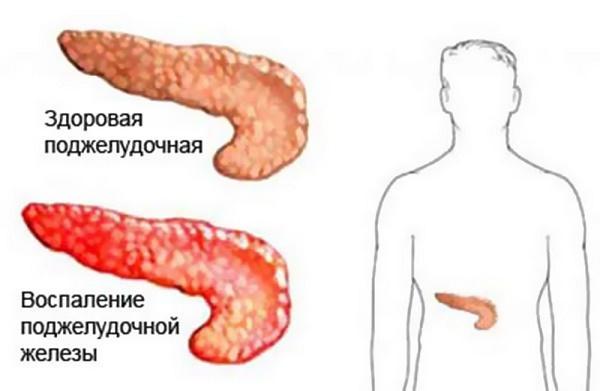
Отличия здоровой поджелудочной железы от железы, пораженной воспалительным процессом, возникающим по различным причинам
Симптомы заболевания
Панкреатит у каждого человека проявляется по-разному. Он может спровоцировать острый приступ боли, что требует срочной госпитализации или же в течение долгого времени мучить больного тошнотой. Все зависит от степени запущенности ситуации и формы заболевания. Для того чтобы понять - что такое панкреатит, чем и насколько он опасен для больного необходимо разобраться в механизме развития заболевания, его симптомах и возможных осложнениях. Наиболее часто панкреатит диагностируется с появлением симптоматики болезни.
Симптомами панкреатита являются:
- тошнота, особенно после употребления вредных продуктов;
- рвота;
- ощущение тяжести;
- боли в эпигастральной области;
- расстройства стула;
- нарушение пищеварения;

Симптомы панкреатита характерны и для других заболеваний ЖКТ, поэтому важно правильно провести дифференциальную диагностику
- снижение аппетита;
- потеря массы тела;
- отрыжка;
- повышенное газообразование в кишечнике, метеоризм;
- повышение температуры тела;
- желтушность склер и кожных покровов.
Прием алкоголя, жирной или жареной пищи усиливает проявление этих симптомов. Поджелудочная не справляется с выработкой ферментов для переваривания тяжелых продуктов, а конкременты блокируют поставку имеющегося секрета, вследствие чего развиваются осложнения по всему ЖКТ.
Причины развития
Спровоцировать развитие панкреатита могут уже имеющиеся заболевания, но основное влияние оказывает образ жизни человека.

Злоупотребление спиртным и жирной пищей – основные провоцирующие факторы заболевания
Основными причинами патологии являются:
- злоупотребление алкоголем;
- курение;
- переедание
- ожирение;
- частое употребление копченостей, жирной, соленой, острой и жареной пищи;
- влияние экологии;
- проблемы желчной системы;
- опухоли поджелудочной железы;
- патологии печени;
- нарушения работы ЖКТ;
- частый прием медикаментозных препаратов, антибиотиков;
- отравление.
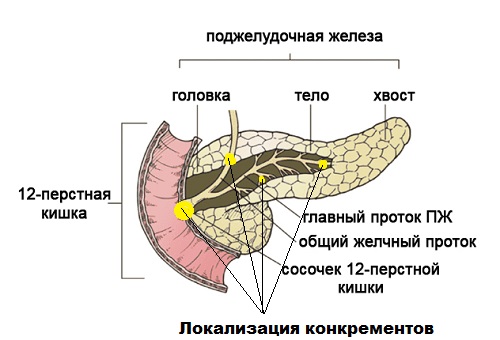
Калькулезный панкреатит характеризуется возникновением конкрементов, которые могут располагаться в различных местах протоков
Панкреатит является сигналом о внутреннем разрушении организма. Если говорить о калькулезном типе, он провоцирует самопереваривание железы и соседних тканей, так как ферменты, предназначенные для расщепления пищи, не поступают в двенадцатиперстную кишку, а остаются заблокированными в органе, который их синтезирует.
Виды и стадии
Различают два основных вида панкреатита: острый и хронический. Каждый из них по-своему опасен и имеет свои последствия.
Острый панкреатит характеризуется острыми приступами боли и стремительным развитием. Симптомы проявляются ярко, наблюдается повышение температуры тела, рвота.
Состояние при остром панкреатите чревато интоксикацией, обезвоживанием организма и его истощением, поэтому нужно немедленно вызвать «скорую» для обеспечения госпитализации больного.
Хронический панкреатит может длительное время не проявлять себя. Он вызывает умеренный дискомфорт, а потому некоторые люди не сразу осознают, что имеют проблемы с поджелудочной железой. Симптомы обостряются после обильного застолья, приема алкоголя, некоторых лекарственных препаратов. При отсутствии раздражающего фактора болезнь может перейти в стадию ремиссии до следующего обострения.
Хронический панкреатит может быть следствием острого, а также развиваться как самостоятельное заболевание
По степени запущенности выделяют следующие типы панкреатита:
- Легкий. Симптомы имеют ненавязчивый характер и предоставляют больному минимум дискомфорта. При своевременном лечении железа не подвергается патологическим изменениям и полностью восстанавливает свое функционирование.
- Средний. Интенсификация признаков, при воздействии стимулирующих болезнь факторов состояние больного стремительно ухудшается.
- Умеренной тяжести. Без операции не обойтись, так как нужно предотвратить дальнейшее разрушение поджелудочной железы. Больного мучают сильные боли и рвота, пищеварение затруднено.
- Тяжелый. В органе происходят необратимые изменения, он перестает выполнять свои функции, развивается панкреонекроз.
Геморрагический некроз железы- наиболее опасный вид панкреонекроза
Чем раньше человек обратится за помощью врачей, тем больше шансов он имеет на восстановление функций поджелудочной.
Последствия острой формы
Чем же так опасен острый панкреатит для жизни человека? В первую очередь, он доставляет дискомфорт и сильную боль, что само по себе невыносимо. Если углубиться в суть процессов, происходящих в органе во время приступа, можно описать это так - происходит расщепление тканей железы и соседних органов, контактирующих с ферментами. Эти вещества активируются до поступления в кишечник, а потому попросту переваривают все, с чем взаимодействуют.
Осложнением ситуации является то, что эти же ферменты, а также поврежденные клетки попадают в кровоток и разносятся по организму. Воспалительный процесс может затронуть абсолютно любой орган, вплоть до мозга, не исключено развитие полиорганной недостаточности.
Одним из осложнений острой формы заболевания может стать полиорганная недостаточность, обусловленная распространением токсинов с током крови по всему организму
Жизнь человека при остром панкреатите находится под угрозой, если не предпринять соответствующие меры незамедлительно. Существует риск развития:
- сепсиса;
- внутреннего кровотечения;
- перитонита;
- шока;
- летального исхода.
Чем опасна хроническая форма
Хронический панкреатит сам по себе зачастую является осложнением после перенесенной острой формы. Его провоцирует недостаточное лечение и несоблюдение рекомендаций относительно дальнейшей профилактики.
Постоянное присутствие раздражающих факторов провоцирует медленное разрушение железы и прогрессирование воспалительного процесса, ведущее к повторным приступам острого панкреатита.
Кроме того, на этом фоне возможны такие негативные последствия, как:
- сахарный диабет;
При нарушении эндокринной функции железы возможно развитие сахарного диабета
- почечная и печеночная недостаточность;
- гнойные процессы;
- сепсис;
- непроходимость кишечника;
- доброкачественные образования;
- онкология;
- панкреонекроз;
- тромбоз селезеночной вены;
- распространение воспаления на другие органы, в том числе за пределами ЖКТ.
Так чем же все-таки наиболее опасен хронический панкреатит? Если вовремя не купировать воспаление и не перенаправить хронический панкреатит в стадию устойчивой ремиссии, железа постепенно будет разрушаться и в определенный момент может попросту отказать. Без секреции ее ферментов пищеварительный процесс, а следственно и поддержание жизни невозможно. Кроме того, калькулезная форма нередко преобразуется в злокачественную патологию.
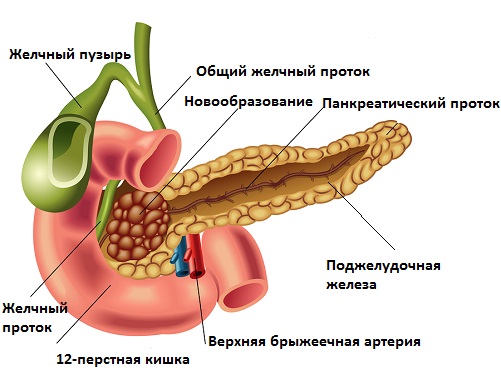
Без лечения калькулезного панкреатита достаточно высок риск появления злокачественных опухолей железы
Помимо физиологических осложнений, влияние оказывает и психологический фактор. Постоянный дискомфорт, страх за свое здоровье и ограничения в гастрономическом плане приводят к тому, что у человека развивается депрессия, пропадает желание к активной жизни.
Лечение заболевания
Опасен ли острый панкреатит для жизни? Конечно! Такое заболевание является очень опасным, и важно как можно раньше приступить к его лечению. Это позволит снизить риски развития осложнений и приостановит процесс разрушения железы.
Острая форма патологии требует срочного врачебного вмешательства. В большинстве случаев пациент доставляется каретой «скорой помощи» из-за сильных болей и резкого ухудшения состояния.

От того, насколько быстро больному с острым панкреатитом будет оказана медицинская помощь, - зависит его жизнь
В некоторых случаях бывает достаточно медикаментозной терапии, но иногда для полноценного устранения проблемы необходимо хирургическое вмешательство. Его суть состоит в удалении поврежденных тканей и конкрементов, блокирующих протоки железы (при их наличии). В любом случае прописывается курс антибиотиков для купирования воспалительного процесса, назначаются анальгетики, спазмолитики, гормональные средства, инфузионная терапия.
Хронический панкреатит требует продолжительного лечения с исключением влияния раздражающих факторов, которые могут спровоцировать повторный приступ.
Для поддержания нормального самочувствия необходимо придерживаться специальной диеты. Это лечебный стол №5 или №5а. Он предполагает следующее:
- исключение вредной тяжелой пищи;
- исключение алкоголя, газированных напитков, крепкого чая и кофе;
- ограничение сладостей и сдобы;
- овощи требуют термической обработки;

Даже разрешенные при панкреатите овощи недопустимо употреблять в сыром виде – их необходимо отваривать либо готовить на пару
- рекомендуются слизистые каши и ненаваристые супы, пюре, кисели;
- продукты отвариваются или готовятся на пару и перетираются в пюре.
Нужно максимально снизить нагрузку на систему пищеварения и облегчить усвоение пищи. Именно поэтому твердые продукты, жирное и жареное – под строгим запретом.
Профилактика заболевания
Для уменьшения частоты рецидивов хронического панкреатита или профилактики острого, необходимо соблюдать следующие рекомендации:
- вести здоровый образ жизни;
- регулярно питаться правильными продуктами;
- ограничить потребление алкоголя;

- исключить жирную пищу, консерванты и искусственные добавки;
- не злоупотреблять лекарствами;
- своевременно лечить болезни ЖКТ и смежных органов;
- избегать стрессов.
Эти советы помогут избежать проблем с поджелудочной и развития панкреатита. Если же у человека присутствуют признаки острого панкреатита, необходимо немедленно обратиться в больницу, чтобы не допустить развития неблагоприятных последствий.
Об одном из средств для профилактики панкреатита рассказывается в видео:
– это тяжелое заболевание воспалительного характера, поражающее поджелудочную железу. Воспаление начинается из-за того, что камни или новообразования разного рода закрывают ферментам и желудочному соку путь в кишечник. В результате накопившиеся ферменты начинают переваривать саму поджелудочную железу. Панкреатит очень опасен тем, что ферменты могут проникнуть в находящиеся рядом кровеносные сосуды, это может привести к инвалидности или даже к смертельному исходу.
Число людей страдающих заболеванием растет день ото дня. Это связано с тем, что все более популярными становятся забегаловки быстрого питания, где питаются излишне жирной вредной едой и фастфудом.
Особую группу риска представляют люди:
- употребляющие алкоголь;
- склонные к перееданию, а также любители жирной, жареной острой еды;
- люди с болезнями желудочно-кишечного тракта;
- беременные и кормящие грудью женщины.
Лицам, входящим в эти группы нужно быть внимательными к себе и при появлении подозрительных симптомов срочно обратиться к врачу.
Важно! Основная причина заболевания панкреатитом – это неправильное питание. Постарайтесь придерживаться здорового рациона, чтобы избежать этого страшного заболевания.
Рассмотрим основные причины заболевания.
- Заболевания желудочно-кишечного тракта, которые мешают притоку ферментов и панкреатического сока. Ферменты начинают переваривать железу.
- Беременность. Увеличившаяся в размерах матка давит на поджелудочную, отчего есть риск возникновения процесса воспаления.
- Пищевые отравления и прием алкоголя. Токсические вещества алкоголя и вредные химические соединения из продуктов вызывают всплеск ферментов.
- Травмы живота. Ошибки при операциях на поджелудочную железу, ранения и живота тоже могут вызвать острое воспаление.
- Склонность к перееданию. Нарушенный жировой обмен в клетках активизирует ферменты.
- . Есть формы панкреатита, которые являются результатом аутоагрессии.
- Инфекции, воспаления и гнойные процессы.
- Генетическая предрасположенность.
- Принятие определенных лекарственных препаратов.
Развитие панкреатита происходит в 2 формах: острой и хронической.
Острая форма и ее симптомы
Характеризуется внезапными и частыми приступами боли, напоминающими сильное отравление. Выявленное вовремя заболевание полностью поддается лечению.
При остром панкреатите могут наблюдаться падение артериального давления, нарушения дыхания, тахикардия.
Чем же опасен острый панкреатит? Возможностью появления таких осложнений, как отек поджелудочной железы, кровоизлияние в ткани железы и панкреонекроз. При таких диагнозах исход может быть летальным, несмотря на проводимое лечение. В большинстве случаев обходится просто воспалительным процессом, который успешно лечится.
Если причиной возникновения острой формы панкреатита стало алкогольное опьянение, симптомы появляются через несколько часов или суток.
Важно! Три главных составляющих лечения острого панкреатита: голод, холод и покой.
Симптомы острого панкреатита:
- резкая боль опоясывающего характера в животе, отдающая в спину, сопровождается потерей аппетита, тошнотой, рвотой;
- на коже может появиться красная сыпь;
- бледность кожи;
- в некоторых случаях – парез кишечника;
- синюшность участка кожи в области пупка;
- шок от неожиданного начала приступов, с нарушением сознания;
- метеоризм и нарушения стула.

Острый панкреатит может развиваться в рецидивирующей форме, что вызывает обострение заболеваний желудочно-кишечного тракта.
Важно! Даже при легком необходимо срочно вызвать скорую, так как болезнь в острой форме развивается очень быстро и может привести к печальным последствиям. До прибытия врачей можно приложить холод на живот и сделать болеутоляющий укол.
Хроническая форма – чем опасна
Этот вид панкреатита долго протекает без резких болевых ощущений, постепенно разрушая железу. Вместо отмерших участков железы вырастает соединительная ткань, из-за чего нарушается функция выработки ферментов. Недостаток ферментов, в свою очередь, вызывает проблемы с пищеварением, такие как , отрыжка, тошнота. У больного снижается аппетит, и он теряет вес.
При хронической форме наблюдается ремиссия, сменяющаяся периодами обострения болевых ощущений. Особенно часто болевые приступы возникают после употребления жирной или другой вредной еды.
Вылечить полностью хроническую форму уже невозможно, необходимо лишь придерживаться диеты, чтобы избежать ухудшения состояния.
Хронический панкреатит также протекает в нескольких формах:
- Бессимптомная – долгое время болезнь никак не дает о себе знать.
- Болевая форма – характеризуется постоянными болями в верхней части живота, усиливающимися в период обострения.
- Рецидивирующая – болевые ощущения возникают только при рецидиве.
- Псевдоопухолевая – при такой форме увеличивается размер железы, фиброз распространяется во многих участках.
Опасен тем, что может способствовать развитию сахарного , требующего постоянной терапии по замене инсулина.
Важно! Интересно узнать, ? Читайте в нашей статье.
Осложнения и последствия
У больного панкреатитом могут развиваться отек поджелудочной железы, кровоизлияние в железу, панкреонекроз. На железе образуются очаги распада, может начаться нагноение. Эти осложнения могут приходить на смену друг другу и привести к полному отмиранию или атрофии тканей железы.
- Длительное течение хронического панкреатита может привести к онкологии поджелудочной железы.
- Нарушение работы поджелудочной железы из-за панкреатита способствует развитию у больного диабета I степени, при которой полностью прекращается выработка инсулина.
- Одним из страшных осложнений панкреатита является перитонит.
Ферменты, не расщепленные из-за дисфункции поджелудочной железы, проникают в кровь, тем самым вызывая отравление или интоксикацию организма. При этом могут пострадать мозг, легкие, и больного.
Панкреатит, распространенное сегодня заболевание желудочно-кишечного тракта, представляет опасность для жизни человека. Именно поэтому при появлении первых признаков недуга стоит незамедлительно обращаться к врачу. Если болезнь не лечить, она, в лучшем случае, может приобрести хроническую форму. В худшем – приведет к необратимым последствиям.
Итак, что такое панкреатит и чем он опасен? Панкреатитом является воспалением поджелудочной железы. Он сегодня достаточно распространен и способен привести к тяжелым осложнениям, к примеру, инвалидности, или даже к летальному исходу.
Обычно причинами заболевания выступают:
- регулярное переедание;
- стабильное употребление жирных продуктов;
- постоянное употребление тяжелой пищи.
Иногда недуг проявляется у женщин, которые, в связи со своим стремлением похудеть, придерживаются диет. Ведь недостаток необходимых ферментов пищеварительного тракта приводит к нарушениям в работе поджелудочной. А если при этом еще и активно употреблять алкоголь, панкреатит не заставит себя ждать.
Какие же изменения происходят в организме человека, больного панкреатитом? Так как воспаление органа сопровождается нарушением его функционирования, происходят сбои и в оттоке секрета. То есть, вырабатываемые ферменты становятся активными до попадания в 12-перстную кишку. Другими словами, поджелудочная начинает переваривать саму себя. Этот процесс вызывает у человека сильную боль.
Панкреатит делает близко расположенную к поджелудочной аорту тонкой и может спровоцировать её разрыв.
Недуг бывает 2 видов: острый и хронический, каждый из которых имеет определенные последствия.
Последствия острой формы
Острый панкреатит характеризуется тем, что «атакует» не только поджелудочную железу, но и близко расположенные к ней органы. В результате в кровь попадают сложные нерасщепленные вещества, что в итоге приводит к «загрязнению» организма. При этом страдают почки, легкие, мозг и сердце.
Острый недуг проявляется сильной болью в животе. Иногда больной может даже пережить шок. Иногда боль «откликается» в правом плече. Именно из-за этого болезни поджелудочной часто путают с сердечными недугами или почечной коликой.
Последствия этой формы болезни представляют опасность для жизни человека. Обычно они проявляются кровотечением, сильным шоком, заражением кроки, воспалением аппендицита. Нередки случаи, когда больные с острой формой умирают.
Последствия хронического вида
Хроническая форма болезни характеризуется нарушением выделения желудочного сока. В результате его становится недостаточно для правильного переваривания пищи.
Если не начать лечение разновидности недуга вовремя, он может «откликнуться» изменением структуры поджелудочной, то есть утратой нею собственной формы. В результате может развиться фиброз органа.

Зачастую данная разновидность заболевания развивается в результате перенесенного приступа острого панкреатита. В других случаях хроническая форма развивается постепенно.
Больной хронической формой недуга начинает терять вес, нарушается также его психологическое состояние. Возможно даже развитие депрессивных состояний у больных.
Легкая форма
Существует и легкая форма недуга. Чем опасен «легкий» панкреатит?
Данная разновидность заболевания характеризуется низкой выраженностью симптомов, которые человек в состоянии терпеть. Последствия такого недуга не смертельны, а правильное лечение помогает победить все симптомы полностью. Единственное последствие – увеличение размеров железы и её «частей».
Такой больной быстро и успешно восстанавливается, как и сама поджелудочная и её функционирование. Все структуры железы также приходят в норму. Однако, все процессы не нормализуются «сами по себе».
Даже если приступ панкреатита у человека протекал легко, обратиться к врачу все же нужно, дабы предупредить такое осложнение, как отек.
Он может привести к появлению острой формы недуга, вылечить которую гораздо сложнее. Кроме того, полное восстановление органа возможно только при правильной диагностике и вмешательстве врачей.
Видео “Панкреатит и его осложнения”
Воспаление поджелудочной железы приводит к целому ряду осложнений. Подробней о болезни можно узнать из видео.
Возможные осложнения
Все, не вылеченные вовремя, панкреатиты заканчиваются панкреонекрозом – гибелью железы. Ферменты, не добираются до нужного места и начинают разъедать сам орган.
Опасным осложнением является и рак поджелудочной, спровоцировать который может тяжелый панкреатит.
Иногда не переваренные ферменты провоцируют появление в желудке свищей, что заканчивается сепсисом, то есть заражением крови. Осложнениями могут выступать сахарный диабет, абсцесс железы и механическая желтуха.
Итак, панкреатит – опасное заболевание, которое может привести к ряду осложнений. Поэтому лечить его стоит обязательно. Если не уделять недугу должного внимания, он может перерасти в более тяжелые формы. Предупредить заболевание всегда проще, чем лечить его. Предупредить панкреатит поможет здоровый образ жизни, правильное питание. Нельзя злоупотреблять алкоголем. Ни в коем случае не занимайтесь самолечением и будьте здоровы!

