Лечение атеросклероза
Лечение атеросклероза
ограничить количество поваренной соли в пище до 3-5 граммов в сутки.
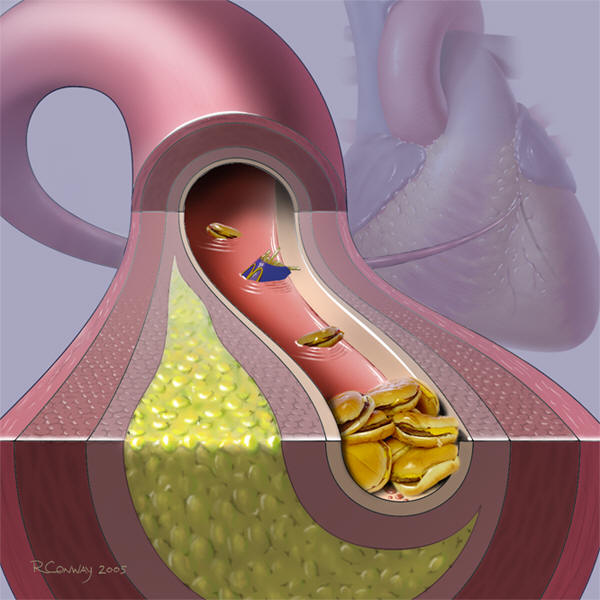
Рис.6.Атеросклероз и злоупотребления в пищевом рационе.
Медикаментозная коррекция
Препараты, препятствующие образованию атерогенных липопротеидов – статины: Ловастатин, Аторвастатин; производные фибровой кислоты: Мисклерон; Никотиновая кислота; Пробукол, Бензафлавин.
Препараты, тормозящие всасывание холестерина в кишечнике: Холестирамин, Полиспонин (Диаспонин), Гуарем.
Физиологические корректоры липидного обмена: Эссенциале, Липостабил.
Поливитаминные сбалансированные комплексы: Ундевит, Фортевит, Олиговит.
Препараты Эйканол, Омакор, содержащие жир морских рыб омега-3-полиненасыщенные жирные кислоты.
Фитотерапия
Благоприятное влияние оказывает лук и чеснок. Рекомендации:
смесь равных частей свежего сока репчатого лука и мёда применять по чайной ложке 3-4 раза в день за 15 минут до еды;
ежедневно съедать полголовки чеснока.
Гепатотропная терапия
Печень является главным органом, принимающим участие в синтезе и обмене липопротеидов. Коррекция нарушенной функциональной способности печени способствует снижению липопротеидов в крови. С этой целью применяются следующие препараты: Эссенциале, Липостабил, поливитаминные комплексы, Ко – ферментные препараты (Кокарбоксилаза, Липоевая кислота, Рибоксин, Флавинат, Пиридоксальфосфат).
Санаторно – курортное лечение
Лечебные факторы, показанные при атеросклерозе: климат, морской воздух, минеральные воды (желчегонное действие, снижение холестерина), бальнеотерапия, фитотерапия, морские купания, ЛФК.
Гемосорбция
Гемосорбция - метод очищения крови путём пропускания её через активированный уголь (сорбент). Приводит к выраженному снижению холестерина, уменьшению приступов стенокардии, улучшению реологических свойств крови.
Энтеросорбция
Энтеросорбция - применение сорбентов внутрь, на них в кишечнике осажда-ются как экзогенные, так и эндогенные холестерины и выводятся из организма. Применяются препараты: ИГИ-гранулированные, СКНП -1, СКНП -2, Ваулен.
Опорный конспект для студентов
Нитраты занимают важное место в лечении больных стенокардией.
Нитропрепараты относятся к группе периферических вазодилататоров. Это препараты, конечным продуктом превращения которых в организме является оксид азота (NO), по современным представлениям, являющийся эндотелиальным релаксирующим фактором.
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.
Атеросклероз климат

Глава Института: «Вы будете поражены, насколько просто можно снизить холестерин просто принимая каждый день.
Современная медицина напрямую связывает повышенный гемоглобин у мужчин с наличием серьезных заболеваний или возможностью их развития в будущем. По сути, это белок, содержащий железо, и входящий в состав красных клеток крови – эритроцитов. Функция, которую выполняет железо, заключается в насыщении всех клеток организма кислородом и выведении углекислого газа. Однако показатель выше нормы может повысить вязкость крови и привести к тромбоцитозу – увеличению количества тромбоцитов и образованию тромбов, а это, в свою очередь, влечет риск закупорки сосудов, инфаркта и инсульта.
Причины повышения уровня гемоглобина
У мужчин намного чаще, чем у женщин встречается повышение уровня гемоглобина в крови, что связано с особенностями образа жизни представителей сильного пола.
Причины повышенного гемоглобина у мужчин можно классифицировать следующим образом:
- Влияние внешней среды. В первую очередь высокий гемоглобин у мужчин развивается в высокогорных районах, это связано с недостатком кислорода в воздухе, в результате чего организм пытается компенсировать это увеличением числа эритроцитов в крови, следовательно, уровень гемоглобина может повышаться. При длительном проживании в местности с разряженным воздухом такая реакция организма может перейти в хроническую патологию. Увеличению эритроцитов способствует и жаркий климат в сочетании с недостатком питья, о чем свидетельствует обезвоживание организма и загустение крови. Неблагоприятная экологическая обстановка, загрязненный воздух и работа на вредном производстве также могут провоцировать рост показателей гемоглобина в мужском организме. Очень часто подобное нарушение встречается у людей, чья профессия связана с постоянными физическими нагрузками. При этом потребность в кислороде внутренних органов увеличивается, и кроветворная система начинает вырабатывать больше эритроцитов. Высокий уровень гемоглобина в крови часто встречается у курильщиков, что также связано с кислородным голоданием.
- Наличие хронических заболеваний. Завышенный уровень гемоглобина в крови у мужчины может свидетельствовать о наличии серьезных заболеваний. Так, при раке печени, почек, надпочечников вырабатывается гормон, влияющий на стволовые клетки костного мозга, в результате чего происходит увеличение количества эритроцитов.
Сердечная недостаточность приводит к малому кровоснабжению, поэтому организм стимулирует рост белка, содержащего железо. К таким же последствиям приводят фиброз и обструктивная болезнь легких. Гликозилированный гемоглобин в крови в большом количестве вырабатывается при сахарном диабете, что напрямую связано с переизбытком глюкозы.
Причины этой патологии кроются в болезнях, связанных с обезвоживанием организма: инфекционные, вызывающие понос и рвоту, а также связанные с повышенным мочеиспусканием.
Причины повышения гемоглобина у мужчин часто связаны со стрессом. При возникновении стрессовой ситуации происходит выброс адреналина, в результате этого частота сокращений сердечной мышцы увеличивается, повышается давление, организм начинает испытывать потребность в большем количестве кислорода, почему и запускается процесс увеличения уровня белка, содержащего железо.
Симптомы повышенного гемоглобина
Увеличенный уровень белка, содержащего железо, у мужчин и его симптомы тесно связаны с заболеваниями, которые его вызывают. В случае если эти изменения не вызваны болезнью, симптоматика может отсутствовать, и человек ничего не будет ощущать.
Основными показателями наличия патологии являются:
- чувство постоянной жажды может свидетельствовать об обезвоживании и сгущении крови;
- головокружение и головная боль могут возникать в ситуации, когда нарушено мозговое кровоснабжение и мозгу не хватает кислорода и питательных веществ;
- слабость, быстрая утомляемость, снижение работоспособности появляются при сердечной недостаточности и нервном истощении, что также связано с недостатком необходимых организму веществ;

- бессонница также является показателем неврологических нарушений, связанных с большим количеством красных кровяных телец;
- бледность кожи показывает легочную недостаточность и большое содержание углекислого газа в крови;
- покраснение кожных покровов связано с большим количеством эритроцитов, вырабатываемых организмом;
- боли в мышцах и суставах при повышенном гемоглобине могут означать нарушение кровообращения;
- нарушение сердечного ритма может свидетельствовать о сердечной недостаточности.
Кроме этого, у мужчин с повышенным уровнем гемоглобина могут отмечаться снижение слуха, зрения, поносы, запоры, нарушения в работе мочеполовой системы, отсутствие аппетита.
Лечение и профилактика повышенного гемоглобина
Нормальный показатель уровня гемоглобина у взрослых мужчин варьируется в диапазоне 130-160 г/л. Это значение определяется при помощи обычного анализа крови. Специалисты уверены, что делать самостоятельные выводы на основе полученных результатов не имеет смысла. Превышение нормы является поводом для обращения к врачу, чтобы выяснить причину патологии и, в соответствии с этим, принять необходимые меры.

При повышенном уровне гемоглобина в крови у мужчин полезно будет употребление разного рода супов, в том числе холодных. Способствуют нормализации показателя обезжиренное молоко и кисломолочные продукты, поскольку содержащийся в них кальций не дает усваиваться железу. Завышенный уровень гемоглобина требует проведения коррекции рациона. В первую очередь из него необходимо исключить продукты, содержащие железо и холестерин.
В рацион, повышающий гемоглобин, входят:
- любое красное мясо, субпродукты;
- красные ягоды;
- некоторые фрукты и овощи (яблоки, гранаты, помидоры);
- грибы;
- сухофрукты;
- крупы;
- сливочное масло;
- сладости;
- копчености.
Кроме этого при обнаружении повышенного уровня гемоглобина, необходимо прекратить прием витаминных комплексов, в состав которых входят железо, медь, фолиевая кислота.

Для снижения гемоглобина в рационе следует увеличить количество следующих продуктов:
- Рыба.
- Морепродукты.
- Куриная грудка.
- Бобовые культуры.
- Салат.
- Овощи.
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В случае если повышенный гемоглобин вызван заболеванием, необходимо срочно начать его лечение. Назначить адекватную терапию может только специалист. Особенно важно своевременно обратиться к врачу, если причина кроется в онкологических, сердечно-сосудистых, легочных заболеваниях или сахарном диабете. Помимо препаратов, необходимых для устранения причины повышенного гемоглобина, врач может назначить лекарства, разжижающие кровь, для предотвращения образования тромбов.
В некоторых случаях снизить показатель помогает гирудотерапия. Применение пиявок способствует разжижению крови, что уменьшает количество красных кровяных телец и препятствует образованию большого количества тромбоцитов в крови. Следует оговориться, что традиционная медицина не считает гирудотерапию эффективным методом лечения.
Сдача донорской крови также может помочь снизить уровень гемоглобина. В некоторых случаях можно добиться снижения показателя на 10-15%. Однако следует помнить, что этот способ можно применять при отсутствии серьезных нарушений здоровья, в противном случае от него лучше отказаться.
В качестве крайней меры, если остальные способы снижения белка, содержащего железо, не помогли, врач может назначить процедуру эритроцитофереза. Ее суть заключается в том, что у пациента проводят забор крови в количестве 500-800 мл, прогоняют ее через специальный аппарат, где удаляются лишние эритроциты, и переливают обратно пациенту.
Чтобы этого избежать, следует регулярно проходить врачебные осмотры и вести здоровый образ жизни. В первую очередь необходимо отказаться от вредных привычек, так как употребление алкоголя и курение способствуют повышению гемоглобина и сгущению крови.
Полезными для профилактики этого нарушения будут пешие прогулки на свежем воздухе и легкие физические нагрузки. Весь этот комплекс действий наряду с правильным питанием поможет избежать неприятных последствий. И не надо будет выявлять причины высокого гемоглобина у мужчин для последующего лечения.
Сосудистая дистония мозга: как успокоить сосуды головы?
Дистония сосудов головного мозга, вегето-сосудистая дистония, вегетативные расстройства и многие другие названия, включающие в себя слово дистония, объединены в симптомокомплекс, обозначенный в МКБ 10 (Международный классификатор болезней) как нейроциркуляторная астения или синдром вегетативной дистонии.
Заболевание также многообразно, как и его название, но если речь заходит о дистонии сосудов головного мозга, то уже можно предположить симптоматику и жалобы. Вероятнее всего под воздействием неблагоприятных факторов сосуды, питающие центральную нервную систему, суживаются, нарушая привычный и нормальный ток крови. В результате, головной мозг не получает питательных веществ и кислорода в нужном ему количестве и отвечает подобной реакцией.
Или, может быть, кровь к голове пришла благополучно, но где-то затормаживается и застаивается? Тогда тоже возникнет нарушение кровообращения, и человек будет чувствовать дискомфорт в голове. Под описание жалоб больными очень подходит нейроциркуляторная дистония, да и обследование подтверждает это, поэтому очевидно, что влияние вегетативной нервной системы здесь играет не последнюю роль.
История жизни укажет причину
Когда человек замечает, что качество жизни снижается, что падает работоспособность, а запоминание новой информации даётся всё труднее, он отправляется к врачу, который должен назначить лечение и помочь. Однако для таких заболеваний очень важен анамнез жизни, чтобы знать, где и на каком этапе произошёл сбой и почему парасимпатический и симпатический отделы вегетативной нервной системы перестали «понимать друг друга». Пациент и сам уже многое позабыл из своей «биографии», но на приёме у врача выясняется, что имели место такие факторы, как:
- Психоэмоциональное напряжение в течение длительного времени, а в последние годы особенно, семейно-бытовые проблемы «навалились», да и на работе не всё благополучно;
- Стресс, вызванный потерей близкого человека, или другая особо психотравмирующая ситуация;
- Закрытая черепно-мозговая травма, пусть даже и забытая, но в жизни присутствующая;
- Генетический фактор (оказывается, многие родственники страдают подобным);
- Перенесённая очаговая инфекция;
- Физическое перенапряжение (усиленные занятия спортом, тяжелая физическая работа);
- Гормональные расстройства;
- Вертебро-базилярная недостаточность, возникшая в результате шейного остеохондроза (сдавленные в шейном отделе сосуды препятствуют нормальному поступлению крови в головной мозг, нарушая, таким образом, работу мозговых сосудов);
- Химические воздействия, хроническая интоксикация;
- Ионизирующая радиация;
- Хронические инфекции верхних дыхательных путей;
- Наличие вредных привычек;
- Нарушение режима сна и бодрствования;
- Неправильное питание;
- Смена климатических условий.
Причина установлена?
Жизненные передряги особенно влияют на людей, имеющих ослабленную, неустойчивую нервную систему. Психотравмирующие ситуации изменяют нейродинамику в коре головного мозга, где начинают преобладать тормозные или возбудимые процессы, что приводит, в конечном итоге, к «непониманию и несогласию» между корой головного мозга и высшими вегетативными центрами. Возникшая в результате этого сосудистая дистония проявляется «игрой вазомоторов» и отравляет человеку жизнь.

Однако сказать с уверенностью, какая именно причина стала толчком к заболеванию, не может никто. Переплетение различных предпосылок, их многообразие указывают на полиэтиологический характер заболевания, где, может быть, все причины, а может, каждая понемногу оставили свой след и изменили деятельность вегетативной нервной системы. Болезнь распространённая, любой возраст ей не помеха, но встречается преимущественно у лиц женского пола. Может быть, это связано с тем, что женщины более эмоциональны и их нервная система более подвижна?
По крайней мере, что может стать пусковым механизмом для начала сбоя в работе ВНС – очевидно.
Что значит «игра вазомоторов»?
Жалобы и объективные данные «вырисовывают» картину нейроциркуляторной дистонии, которая проявляется вегето-сосудистыми расстройствами с одной стороны и нейроэндокринными нарушениями – с другой. Об «игре вазомоторов» расскажут следующие данные:
- Сердцебиение, перебои в работе сердца;
- Шум в ушах и головокружения;
- Постоянно не хватает воздуха («нечем дышать»);
- Смена погоды – сродни катастрофе (все симптомы проявляются одновременно, больные заранее начинают «чувствовать погоду»);
- Перед месячными женщина не знает, «куда себя деть»;
- Скачки артериального давления не позволяют целенаправленный приём препаратов, регулирующих его, больной не знает, когда давление снизится, а когда поплывёт вверх;
- Изменение цвета лица (краснота за считанные минуты может смениться выраженной бледностью и наоборот);
- Нарушение терморегуляции (потливость, жар, озноб);
- Дрожание пальцев рук и век;
- Дрожание головы (при шейных остеохондрозах);
- Выраженная эмоциональная лабильность, нервозность, раздражительность, приступы тревоги.
Перечисленные симптомы дают основание полагать, что организм перестал нормально реагировать даже на обычные раздражители, не говоря уже о сверхсильных. Это произошло в результате нарушения нейрогормонально—метаболической регуляции работы сердечно-сосудистой системы, которая получила дополнительную нагрузку и отреагировала усиленным сердцебиением, изменением сосудистого тонуса и спазмом сосудов.
Лечить или не лечить?
Многие пациенты отмечают, что в покое, когда нет особых нагрузок, когда на улице прохладно и никто не раздражает, «жить можно», и больной на некоторое время может забыть о проблемах. Голова светлеет, думается легко и непринуждённо, хочется заняться интеллектуальной работой. Однако сами же больные указывают на возвращение всего «букета» и понимают, что благополучие мнимое и недолговременное, поэтому «взяться за себя» просто необходимо. До того, пока врач назначит медикаментозное лечение, больной должен принять меры, без которых никакое лекарство не поможет:
I. Отрегулировать режим труда и отдыха
Для достижения этого необходимо:
- Отказаться от ночных сидений у компьютера, просмотров кинофильмов, возбуждающих ЦНС и вызывающих бурю эмоций даже в дневное время;
- Полюбившиеся романы читать только днём;
- Не перенапрягаться в быту, выполнять только посильную работу;
- Достаточно бывать на свежем воздухе, избегать душных помещений;
- Отказаться от вредных привычек и не хвататься за сигарету при малейшем нервном раздражении;
- Отдых предпочесть активный (прогулки, рыбалка, «тихая» охота в лесу), помнить, что нейроциркуляторная дистония гиподинамию переносит плохо.
II. Упорядочить чередование периодов сна и бодрствования
Процесс засыпания у страдающих сосудистой дистонией часто вызывает проблемы, особенно, если человек привык ложиться спать, когда попало, «как Бог на душу положит», поэтому расписать для себя следующие моменты нужно в обязательном порядке:
- Спать ложиться в одно и то же время, лучше, если это будет до одиннадцати часов вечера;
- Никаких раздражителей перед сном – ссоры не затевать, на провокации отвечать доброжелательно и спокойно;
- Желателен вечерний променад, много не нужно, 20-30 минут хватит;
- Теплая приятная ванна с хвойным экстрактом или с корнем валерианы снимет усталость и напряжение;
- Проветренная комната и доступ свежего воздуха избавят от духоты и ночных кошмаров;
- На ночь полезно выпить стакан тёплого молока с мёдом, что даёт успокаивающий и лёгкий снотворный эффект;
- Вставать с постели нужно также в одно и то же время, чтобы выработать привычку (суббота и воскресенье не исключение);
- Не вскакивать с кровати резко, голова закружится сразу. Лучше немного полежать, а потом спокойно подняться.

III. Заняться диетой
Питание, как ни странно, роль в формировании дистонии сосудов головного мозга играет существенную, поэтому из рациона что-то следует исключить, а что-то добавить:
- Исключить крепкий кофе и чай, особенно в вечернее время суток, а если хочется пить, то заменить травяными настоями, способствующими снятию спазмов в сосудах головы. Народная медицина предлагает множество различных вариантов, а в ближайшей аптеке можно всё приобрести за копейки и без проблем;
- Свежевыжатые витаминные соки почистят сосуды и укрепят организм;
- Исключить жирную, жареную и острую пищу, которая не только возбуждает нервную систему, но и способствует образованию холестериновых бляшек и развитию атеросклероза сосудов головного мозга, что, естественно, может значительно усугубить уже имеющуюся патологию.
IV. Аутотренировки
Заниматься собой – значит привести в порядок свою нервную систему, ведь не зря говорят: «Не можешь поменять обстоятельства – измени своё отношение к ним». Нейроциркуляторная дистония требует именно такого подхода. Конечно, можно обратиться к психологу или психотерапевту, но внутренняя направленность от этого свою значимость не потеряет.
Говорят, для аутотренинга очень хороша дыхательная гимнастика, она помогает «уговаривать себя», дисциплинирует и способствует улучшению настроения. На жизненные «перипетии» лучше посмотреть «филисофически», ведь всё рано или поздно проходит. Если конфликтов и раздражений стараться избегать, относиться к окружающим доброжелательно, а каждое утро убеждать себя, что всё замечательно, то мысли станут материальными и жизнь начнёт налаживаться.
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Процедуры, таблетки, инъекции

Все медицинские процедуры, применение лекарственных средств и стационарное лечение назначает врач в зависимости от состояния больного и эффективности принятых мер. Больным, имеющим сосудистую дистонию, показано физиотерапевтическое лечение, массаж и общеукрепляющие процедуры. Оздоровительные ванны, контрастный душ, электрофорез с бромом, эуфиллином, магнезией, лечебный массаж воротниковой зоны, иглоукалывание – все это в комплексе может оказать настолько позитивное влияние на вегетативную нервную систему, что она начнёт «вести себя» хорошо и без медикаментов. Однако, если эффект от мероприятий незначительный, то врач добавляет:
- Антидепрессанты и транквилизаторы, снотворные препараты;
- Лекарственные средства, направленные на регулирование артериального давления (при гипертонии и гипотонии стратегия может быть кардинально разной);
- Препараты, улучшающие кровообращение в сосудах головного мозга;
- Витамины и антиоксидантный комплекс.
Сосудистая дистония, конечно, «не подарок», избавиться от неё непросто или невозможно, однако перевести её в «спящий режим» в силах самого больного. Главное – не «сидеть у моря и не ждать погоды», успех придёт, если сам человек этого очень захочет. Всё в его руках!
Видео: программа о вегето-сосудистой дистонии
Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑
Атеросклероз: что это такое, признаки, симптомы и лечение
Атеросклероз — что это такое, причины, признаки, симптомы, осложнения, лечение и профилактика
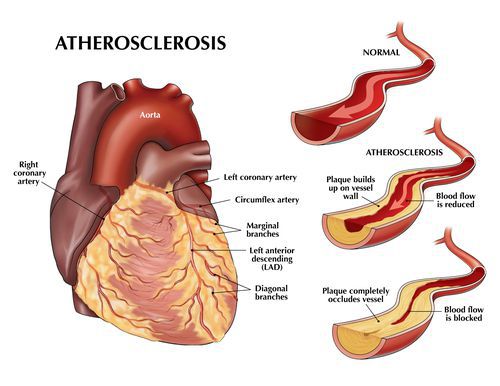
Атеросклероз — системное поражение артерий крупного и среднего калибра, сопровождающееся накоплением липидов, разрастанием фиброзных волокон, дисфункцией эндотелия сосудистой стенки и приводящее к местным и общим расстройствам гемодинамики.
Болезни сердечнососудистой системы угрожают человечеству своими серьезными осложнениями: инсультом головного мозга и острым инфарктом миокарда. Причины смертности от этих заболеваний превосходят все другие. Атеросклероз является основной патологией, поражающий заинтересованные в кровоснабжении жизненно важные органы.
Более подробно о том, что это за заболевание, почему оно поражает людей и какие симптомы характерные для него — далее в статье.
Что такое атеросклероз?
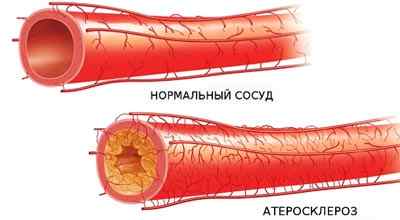
Атеросклероз — это хроническое заболевание артерий, возникающее вследствие нарушения обмена липидов (широкая группа органических соединений, включающая жирные кислоты) и сопровождающееся отложением холестерина во внутренней оболочке сосудов.
Впоследствии данной «засоряемости», стенки сосудов утолщаются, а просвет уменьшается, теряется их эластичность, в результате чего происходят закупорки. Из-за деформации сосудов, идет нагрузка на сердце, т.к. ему нужно больше усилий для качания крови.
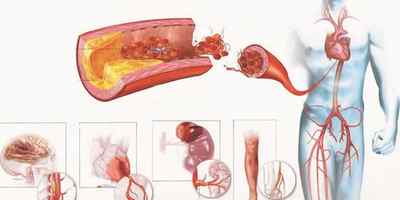
При атеросклерозе происходит поражение артерий среднего и крупного калибра, эластического (крупные артерии, аорта) и мышечно-эластического (смешанного: сонные, артерии головного мозга и сердца) типов. Поэтому атеросклероз является наиболее частой причиной:
Симптомы атеросклероза по своему характеру и интенсивности значительно отличаются друг от друга в зависимости от пораженных органов. Поэтому определить тип заболевания и поставить точный диагноз может только врач.
-
состояние, в котором находятся сосудистые стенки;
Средний возраст , в котором атеросклероз наиболее часто поражает человеческий организм от 40 до 45 лет.
Мужчины подвержены атеросклерозу в 3, а иногда и в 4 раза чаще, чем женщины, это связано с тем что профилактика атеросклероза у сильного пола чаще воспринимается не серьезно.
На сегодняшний день выделяют пять основных факторов, которые способствуют развитию и дальнейшему прогрессированию атеросклероза, это:
Причинами развития атеросклероза являются:
-
высокое артериальное давление,
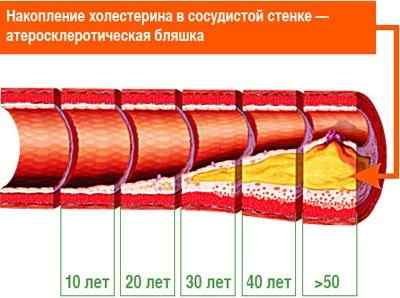
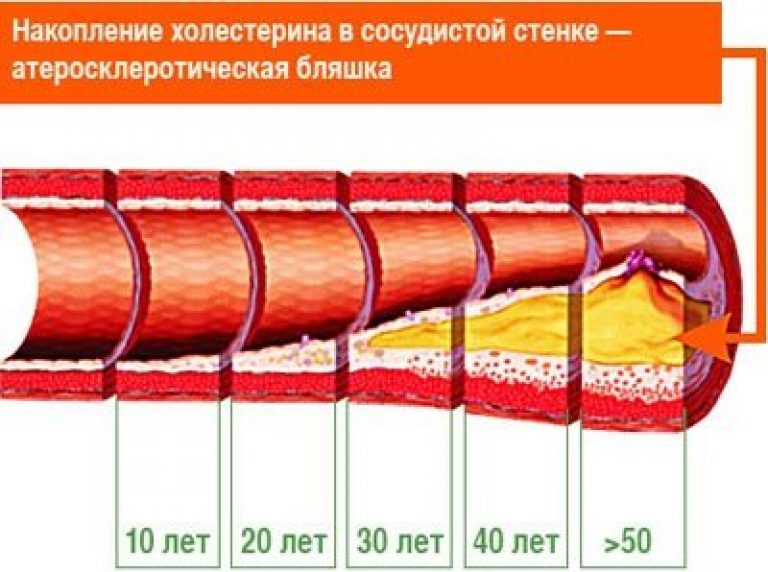
Но основная причина атеросклероза заключается в нарушении холестеринового обмена. Формирование атеросклероза – это естественный процесс, который начинается примерно с 10–15 лет. С возрастом он может замедляться, а может и ускоряться.
Классификация
Процесс накопления холестериновых комплексов и формирования атероматозных бляшек на первых порах признаков атеросклероза не дает. Тем не менее, поражая, в общем-то, все сосуды организма, некоторым он отдает особое предпочтение. С точки зрения патогенеза это можно предполагать, опираясь на характерные признаки тех или иных патологических состояний.
В зависимости от активности течения атеросклеротического процесса выделяют:
-
прогрессирующий атеросклероз – продолжается образование новых или рост образовавшихся атероматозных бляшек, постепенно усугубляются клинические проявления, риск осложнений – высок;
Таким образом, в зависимости от преимущественной локализации процесса различают такие виды атеросклероза:
-
Атеросклероз сосудов сердца;
Общее поражение всех артерий организма встречается довольно редко. Очень часто наблюдается закупорка сосудов определенных органов: головного мозга и сердца, нижних конечностей или почек. Прогрессирование атеросклероза выражается в том, что при интенсивной функциональной нагрузке на орган приток крови к нему оказывается недостаточным. Это приводит к неприятным ощущениям со стороны органа.
Срок и стремительность развития атеросклероза предсказать довольно сложно. Речь может идти о годах или считанных месяцах. Все зависит от особенностей метаболизма, скорости обмена веществ, наличия предрасположенности к атеросклерозу и заболеваний, повышающих риск его развития, и многих других факторов.
Симптомы атеросклероза
Клинические симптомы связаны с локализацией и стадией развития атеросклеротического поражения. Доказано, что признаки появляются при поражении 50% и более просвета сосуда.
Симптомы атеросклероза лучше рассматривать в соответствии с его локализаций, то есть, описывать проявления изолированной формы заболевания. Это дает возможность их некоторой детализации, ведь не могут быть признаки атеросклероза аорты и периферических сосудов абсолютно одинаковыми.
Имеется следующая классификация общих симптомов:
-
ишемические — происходит непостоянная ишемия тканей в виде приступов стенокардии (со стороны сердца), перемежающей хромоты (в нижних конечностях);
В наибольшей мере подвержены развитию атеросклероза аорта, сосуды головного мозга, сосуды нижних конечностей, коронарные (венечные) артерии сердца, мезентериальные и почечные артерии. Симптомы атеросклеротических изменений в этих случаях отличаются и напрямую зависят от локализации патологического процесса.
Первые признаки атеросклероза и 5 стадий его развития
Атеросклерозом в наше время страдает огромное количество людей. По своей природе атеросклероз является хроническим заболеванием, возникновение которого может спровоцировать множество факторов.
На протяжении развития патологического процесса в сосудах откладываются атеросклеротические бляшки, которые с течением времени все больше сужают их просвет и приводят к более или менее выраженным нарушениям кровообращения в соответствующих органах и системах органов.
Каждому человеку важно уметь распознать первые проявления заболевания, особенно, как выглядит начальная стадия атеросклероза.
Она зачастую бывает очень маловыраженной, клинически стертой, и поэтому болезнь обычно диагностируют в более поздних стадиях.
В чем причина заболевания?
Атеросклероз может возникать под воздействием многих этиологических факторов. Наиболее часто причиной становится сочетанное влияние нескольких факторов вместе.
Согласно современным медицинским сведениям, выделяют три типа факторов риска, способствующих развитию заболевания. Первая группа – это так называемые необратимые факторы, вторая – это частично (потенциально) обратимые, и третья – обратимые факторы.
К первой группе факторов, влияющих на процесс атеросклероза, относятся следующие:
-
повышенное количество холестерина, липидов и триглицеридов;
К третьей группе можно отнести малоподвижный образ жизни, эмоциональное напряжение, наличие вредных привычек.
Характеристика необратимых факторов, способствующих атеросклерозу
Генетическая предрасположенность – к сожалению, многие проблемы, связанные с нарушением обмена липидов (жиров), передаются по наследству и обусловлены определенными дефектами в хромосомах. А так как избыточное количество холестерина в организме – это одна из ведущих причин атеросклероза, то и наследственность в этом случае на одном из первых мест.
Возраст человека – наиболее подвержены заболеванию люди в возрасте от 40 лет. В эти годы начинается активная гормональная перестройка организма, их сосудистая система теряет свою прочность и эластичность, часто начинаются проблемы с давлением и с обменом веществ;
Мужской пол – мужчины страдают атеросклерозом практически в четыре раза чаще, чем представители женского пола, и на 10 лет ранее.
Длительное и частое табакокурение – никотин является медленно воздействующим на организм ядом, который повреждает клетки дыхательной и сердечно-сосудистой системы. Практически все курильщики болеют хроническим бронхитам. Что касается сосудов, под воздействием никотина они становятся более хрупкими и проницаемыми, за счет чего холестерин свободно проникает в сосудистую стенку и откладывается в виде бляшек.
Гипертоническая болезнь – это частое повышение артериального давления, часто без выясненной причины. При этом сосуды почти всегда подвержены спазму. Длительный спазм всегда вреден для мышечной оболочки артерий, и это приводит к разрушению части миоцитов (гладкомышечных клеток).
Сосуды становятся неспособны быстро отвечать на нервный импульс, а молекулы липидов могут легче проникать через их оболочку и, как и полагается, формировать бляшки.
Характеристика частично обратимых факторов
Повышенное количество холестерина, липидов и триглицеридов – гиперхолестеринемия, гиперлипидемия и гипертриглицеридемия. Особенно имеет значение повышенный уровень холестерина липопротеинов низкой плотности, который, по сути, и является атерогенным.
Сахарный диабет и гипергликемия (высокая концентрация сахара в крови) – у всех диабетиков рано или поздно развиваются определенные осложнения. Это диабетическая ретинопатия (поражение сетчатки), нейропатия (поражение нервов), нефропатия (поражение почек) и ангиопатия (поражение сосудов). Бывает микроангиопатия – поражение мелких сосудов, и макроангиопатия – когда страдают крупные сосуды. Все это происходит из-за влияния высоких концентраций сахара на сосуды, из-за чего они постепенно разрушаются.
Низкий уровень липопротеинов высокой плотности – связанный с ними холестерин называется «хорошим», так как он не входит в состав бляшек. Для полного лечения необходим повышенный их уровень и низкая концентрация липопротеинов низкой плотности.
Метаболический синдром – это обобщенное наименование нескольких проявлений. К ним относятся ожирение по абдоминальному типу (отложение жира преимущественно в области живота), снижение толерантности к глюкозе (нестабильность концентрации), увеличение количества триглицеридов в крови и артериальная гипертензия.
Характеристика обратимых факторов риска

Третья группа факторов риса – это так называемые «другие». Они целиком и полностью зависят от самого человека, и их присутствие в нашей жизни вполне можно устранить.
Малоподвижный образ жизни – по-научному говоря, это гиподинамия. У многих людей работа связана с компьютерами, постоянными записями, и все это происходит еще и в душном офисе. Такая работа негативно сказывается на общих силах организма. Люди быстро набирают лишние килограммы, становятся менее выносливыми, может появиться повышенное давление, которое, в свою очередь, плохо отразится на сосудистой системе.
Эмоциональные перенапряжения – стрессы являются одной из предрасполагающих причин для возникновения артериальной гипертензии. Как известно, при этом сосуды подвергаются длительному спазму. В течение этого времени мышечная оболочка артерий подвергается микроповреждениям. Это влияет и на две остальные их оболочки – слизистую и серозную. Даже минимальные травматизации артерий становятся входными воротами для избытка холестерина в организме.
Хронический алкоголизм – этиловый спирт по своей природе принадлежит к токсическим веществам. Он методично разобщает все виды обменных процессов в организме, это отражается и на жировом обмене.
Нарушается баланс липидов в крови, и процесс формирования атеросклеротических бляшек запущен.
Патанатомия и патофизилогия атеросклероза
Все процессы, происходящие в сосудах при атеросклерозе, подробно изучаются науками, которые называются патологическая анатомия (патанатомия) и патологическая физилогия (патофизиология). Они описывают полностью патогенез заболевания.
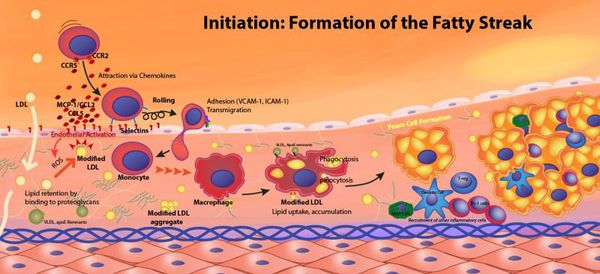
Повреждение стенки сосуда под воздействием любых факторов извне называется альтерацией. Альтерация приводит к дисфункции внутренней оболочки артерий – эндотелия. Вследствие дисфункции эндотелия сосудистая проницаемость резко возрастает, увеличивается выработка особых веществ, которые стимулируют активное свертывание крови и сужение просвета сосуда.
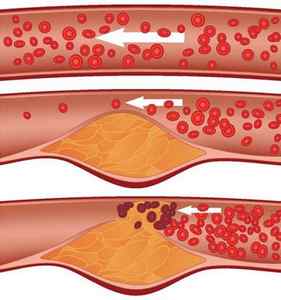
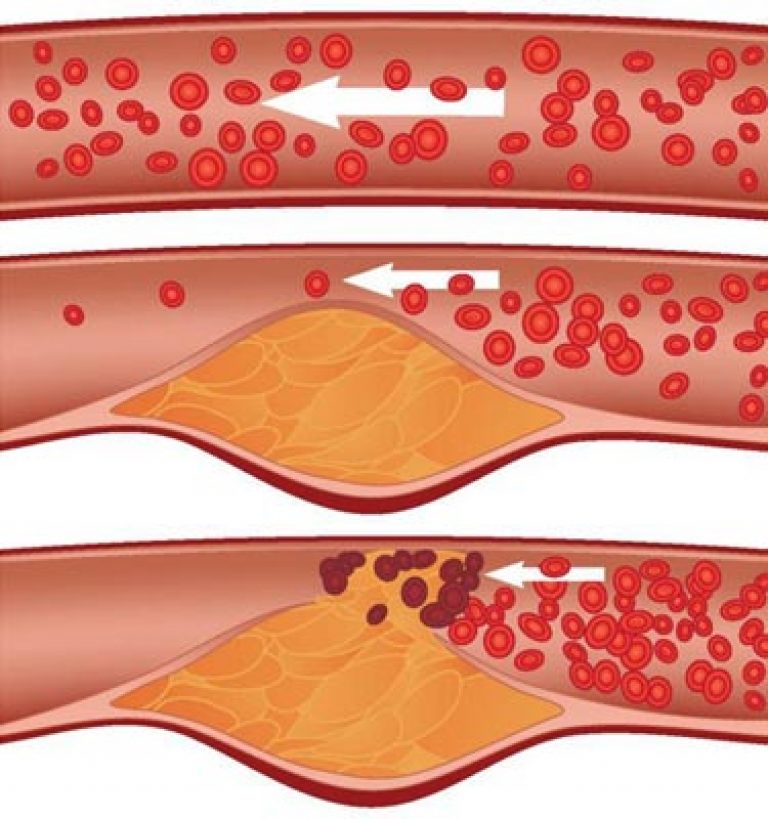
Альтерация сосуда в случае с атеросклерозом происходит под действием избыточного холестерина, различных инфекций либо лишнего количества гормонов. Через некоторое время происходит инфильтрация, то есть пропитывание, внутренней оболочки артерий циркулирующими в крови клетками под названием моноциты. Моноциты превращаются в клетки-макрофаги, которые обладают способностью накапливать в себе эфиры холестерина. Накопленные эфиры трансформируются в пенистые клетки, которые образуют так называемые липидные полоски на интиме (внутренней выстилке) артерий. Макрофаги синтезируют специальные вещества, которые стимулируют синтез соединительной ткани. Нормальная выстилка артерий заменяется соединительной тканью. В научной литературе такой процесс называется склерозом. Склероз может возникать и после инфаркта миокарда.
Все вышеперечисленные процессы приводят к хроническому воспалению в сосудах. Постепенно формируется атеросклеротическая бляшка. Она представляет собой инкапсулированный холестерин клеточной стенки. Выделяют ранние и поздние бляшки. Ранние, или первичные, бляшки сами по себе желтые, расположены эксцентрично и не выявляются при дополнительных методах исследования. Если желтая бляшка подвергается повреждению либо разрыву, то формируются тромб, который приводит к так называемому острому коронарному синдрому.
В течение длительного времени сформировываются поздние, или белые, бляшки. Их еще называют фиброзными. Они располагаются концентрически по всей окружности сосуда и вызывает серьезные гемодинамические нарушения и выражается в приступах стенокардии.
Соответственно всем описанным патологическим изменениям выделяют 5 стадий атеросклероза:
Последней стадией является атерокальциноз – происходит накопление и откладывание солей кальция на поверхности бляшки.
Симптомы развития атеросклероза
Диагноз атеросклероза выставляется на основании характерных жалоб пациентов. Собственно, это и есть симптоматика заболевания. Она зависит непосредственно от места патологического процесса. Выделяют несколько основных артерий, которые страдают чаще всего.
Венечные артерии – они поражаются чаще всего. При этом атеросклероз чаще всего бывает облитерирующим, то есть почти полностью закрывающим просвет сосуда. Обычно он выражается в ишемической болезни сердца (ИБС). У больных часто возникают резкие приступи жгучей, давящей боли за грудиной, которая обычно связана с физическими нагрузками или эмоциональными перенапряжениями. Приступы могут сопровождаться одышкой и ощущением сильного страха смерти. При массивном поражении артерий моет развиться инфаркт миокарда.
Дуга аорты – при ее поражении больные могут жаловаться на головокружения, периодические потери сознания, ощущение слабости. При более обширном поражении может быть нарушение акта глотания и хриплый голос.
Мозговые артерии – более часто они затрагиваются уже в пожилом возрасте. Начальная стадия атеросклероза церебральных артерий сопровождается болями в голове, нарушениям памяти, лабильностью настроения, обидчивостью больных и нестабильностью умозаключений. Практически у всех больных прослеживается признак Рибо, при котором они идеально помнят давно происходившие события, но не могут рассказать, что происходило сегодня утром либо вчера. Как исход церебрального атеросклероза может развиться инсульт.
Мезентериальные артерии – это сосуды брыжейки кишечника. При этом больные будут жаловаться на жгучие, невыносимые боли в животе, нарушения стула.
Почечные артерии – вначале возникают небольшие боли в пояснице. Затем может беспричинно повышаться давление, которое очень тяжело снизить с помощью медикаментов.
Артерии нижних конечностей – они очень часто страдают у больных диабетом. Люди будут жаловаться на частое похолодание стоп, их онемение, нарушение роста волос на коже ног. Иногда ноги могут даже становиться синими. Также больные не могут долго ходить на большие расстояния, и вынуждены периодически останавливаться, так как ноги немеют, бледнеют, начинают болеть, а по самим ногам бегают «мурашки». Эти симптомы представляют собой синдром «перемежающейся хромоты». Со временем на коже могут появляться трофические язвы. В дальнейшем это может перерасти в гангрену.Если развивается гангрена, то ампутация нижних конечностей при атеросклерозе обязательна.
Все сосуды, кроме мозговых, называются внечерепными, или экстракраниальными.
Лечение и профилактика атеросклероза заключается в соблюдении диеты, назначенной врачом, приеме антихолестеринемических средств, которые помогают очищать сосуды от бляшек. Также необходимо регулярно заниматься спортом, можно также соблюдать рекомендации по употреблению народных средств, которые можно приготовить в домашних условиях. Лечиться нужно будет длительно и без перерывов, так как первый эффект будет заметен только через год.
Как выявить атеросклероз на ранних стадиях рассказано в видео в этой статье.
Как проявляется атеросклероз и какие его первые симптомы
Начальные признаки атеросклероза включают поражение крупных и средних артерий в виде накапливания холестериновых отложений. Основная причина заболевания кроется в нарушении кровотока в организме. При распознании болезни на раннем этапе велика вероятность скорого излечения.

Первые признаки атеросклероза
Атеросклероз является болезнью сердечно-сосудистой системы, поражающей жизненно важные органы. Патология характеризуется накоплением липидных веществ, разрастанием сосудистых стенок, сужения просветов между отделами, тромбообразованием.
Проявляется болезнь в зависимости от скорости течения крови, локализации сосудов, генетической предрасположенности, ведения образа жизни. Начальная клиническая картина заключается в нарушеннии липидного обмена. Жировые клетки осаждаются на внутренних стенках артерий. В результате формируется атероматозная бляшка. Особенность периода – перекрытие сосуда уплотнением наполовину.
Формирование атеросклероза сосудов больших полушарий развивается по следующему механизму. Мозг выполняет главную функцию по обеспечению питанием крупные магистральные сосуды: левая сонная артерия, брахиоцефальный ствол. В него входят две важные артерии – правая сонная и правая подключичная. Сосуды участвуют в образовании виллизиева круга кровообращения, находящегося в основании мозга. При появлении бляшки происходит сужение просвета артерий. Вследствие этого наступает инсульт – кислородное голодание мозга.
Основные жалобы
Определение первых признаков при атеросклерозе является сложным процессом. Все симптомы разнятся между собой в зависимости от условия повреждения определенного органа. По течению болезни выделяют два периода: доклиника и клиника. В первом случае болезнь начинает только проявляться, а в дальнейшем начинается нарушение кровообращения.
Внешние жалобы при атеросклерозе распределяются в соответствии с повреждением органов. В 75% основной чертой болезни является сердечная боль. Главный фактор – пожилой возраст. При данной патологии страдают коронарные сосуды, в результате чего сердечная мышца не получает кислорода и питательных веществ. Эти изменения существенным образом оказывают влияние на функции сердца.
К признакам короносклероза относят следующие:

Нередко возникает ощущения мурашек по телу, учащенное сердцебиение, приступы тошноты, ухудшение самочувствия, чувство слабости в руках и ногах. Характер выражения патологии зависит от напряженности тела, нервных переживаний, переедания, приема психотропных препаратов.
При облитерирующей форме заболевания наступает сбой в кровотоке, что проявляется уменьшением чувствительности и снижением температуры кожи нижних конечностей. Кожные покровы приобретают насыщенный мраморный оттенок с выраженным сосудистым рисунком.
По причине снижения упругости и эластичности перифирических сосудов поражается головной мозг. Признаки развиваются по нарастающей степени: звон в ушах, головная боль, нарушения сна, перемены в характере, агрессивность, возбудимость, усталость, разбитость, отсутствие равновесия при движении, одышка, нарушение глотания и речи.
Вследствие сужения сосудистого просвета у больного наблюдается головокружение. Провоцирует данное состояние гипертония. Головокружения при атеросклерозе сопровождается шумом в ушах, мигренями, рассеянностью, нарушениями походки, недержанием мочи.
На запущенном этапе возникают осложнения: изменение структуры тканей, хромота в походке. При несвоевременном лечении велика вероятность серьезных последствий: отмирание ткани, возникновение трофических язв, сильные отеки.
Выявить недуг позволяет использование эхографического обследования экстракраниальных сосудистых участков (сегменты и артерии от головы к сердцу). Необходима сдача лабораторных анализов, проведение функциональных проб. На основании результатов подбирается соответствующая терапия.
Одним из способов избавления от атеросклероза является прием гомеопатических таблеток (холестеринум, золотистый йод, арника, кониум, кратегус).
Лекарства подбираются исключительно врачом.
Отличия в проявлении атеросклероза у женщин и мужчин
В большей степени атеросклеротические изменения наблюдаются у мужского пола возрастной категории от 45 до 50 лет в 3-4 раза выше, чем у женщин. У мужчин наблюдаются изменения эластичности сосудов на 10 лет раньше, чем у представительниц женского пола. После 50-55 лет показатель выравнивается. Это связано с наступлением климактерического периода у женщин.
В старческом возрасте у мужчин и женщин возникают изменения: метеочувствительность, нарушенный аппетит, гипергидроз (усиленное потоотделение), колебания артериального давления.
Профилактика позволяет предупредить недуг. Заключается она в ведении здорового образа жизни, придерживания специальной диеты. Лучший домашний метод предотвращения атеросклероза – избегание стрессовых ситуаций.
Первые тревожные звонки: признаки атеросклероза сосудов головного мозга
Некоторым заболеваниям требуется долгий период времени, чтобы развиться и начать причинять жизни человека дискомфорт. Атеросклероз – одна из таких болезней. Прогрессируя под воздействием возраста, окружающей среды и образа жизни, она может привести к тяжким последствиям. Чтобы вовремя распознать атеросклероз и предпринять необходимые меры, необходимо знать его признаки. Как распознать первые сигналы и что делать при обнаружении болезни, мы выясним в данной статье.
Что это такое?
Атеросклероз является хроническим заболеванием, которое долгое время может протекать бессимптомно, никак не беспокоя человека. Характеризуется постепенным повреждением артерий и различных кровеносных сосудов организма. При атеросклерозе, на стенках сосудов начинаются накапливаться, в виде бляшек, различные липопротеины низкой плотности, холестерин и другие жировые отложения.
Сужение сосудов служит причиной ухудшения кровообращения, и насыщения различных органов питательными веществами. Дальнейшая закупорка сосудов может привести к тромбозу и полной непроходимости, начинаются ишемические повреждения органов, вплоть до летального исхода.
Первые признаки атеросклероза
Опасность атеросклероза заключается в том, что болезнь развивается на протяжении всей жизни, и может проявиться только в пожилом возрасте или при случайном осмотре у врача. На начальных стадиях очень сложно распознать у себя атеросклероз, обычно люди не обращают внимания на первые тревожные «звоночки» организма.
Налет и бляшки постепенно нарастают внутри сосудов и сужают просвет, первые симптомы начинают проявляться только при закупорке сосуда уже на половину, поэтому важно периодически ходить на профилактические осмотры.
К начальным признакам атеросклероза можно отнести:
Атеросклероз что делать. Что такое атеросклероз? Признаки и причины атеросклероза сосудов
Атеросклероз — системное поражение артерий крупного и среднего калибра, сопровождающееся накоплением липидов, разрастанием фиброзных волокон, дисфункцией эндотелия сосудистой стенки и приводящее к местным и общим расстройствам гемодинамики.
Болезни сердечнососудистой системы угрожают человечеству своими серьезными осложнениями: инсультом головного мозга и острым миокарда. Причины смертности от этих заболеваний превосходят все другие. Атеросклероз является основной патологией, поражающий заинтересованные в кровоснабжении жизненно важные органы.
Более подробно о том, что это за заболевание, почему оно поражает людей и какие симптомы характерные для него — далее в статье.
Что такое атеросклероз?
Атеросклероз — это хроническое заболевание артерий, возникающее вследствие нарушения обмена липидов (широкая группа органических соединений, включающая жирные кислоты) и сопровождающееся отложением холестерина во внутренней оболочке сосудов.
Впоследствии данной «засоряемости», стенки сосудов утолщаются, а просвет уменьшается, теряется их эластичность, в результате чего происходят закупорки. Из-за деформации сосудов, идет нагрузка на сердце, т.к. ему нужно больше усилий для качания крови.
При атеросклерозе происходит поражение артерий среднего и крупного калибра, эластического (крупные артерии, аорта) и мышечно-эластического (смешанного: сонные, артерии головного мозга и сердца) типов. Поэтому атеросклероз является наиболее частой причиной:
- инфаркта миокарда,
- мозгового инсульта,
- нарушений кровообращения нижних конечностей, брюшной аорты, мезентериальных и почечных артерий.
Симптомы атеросклероза по своему характеру и интенсивности значительно отличаются друг от друга в зависимости от пораженных органов. Поэтому определить тип заболевания и поставить точный диагноз может только врач.
Причины
Прежде всего, отметим, что возникновение и последующее формирование атеросклероза зависит от следующих факторов:
- состояние, в котором находятся сосудистые стенки;
- актуальность генетического наследственного фактора;
- нарушения в жировом (липидном) обмене.
Средний возраст , в котором атеросклероз наиболее часто поражает человеческий организм от 40 до 45 лет.
Мужчины подвержены атеросклерозу в 3, а иногда и в 4 раза чаще, чем женщины, это связано с тем что профилактика атеросклероза у сильного пола чаще воспринимается не серьезно.
На сегодняшний день выделяют пять основных факторов, которые способствуют развитию и дальнейшему прогрессированию атеросклероза, это:
- Наследственность
- Малоподвижный образ жизни
- Метаболические и эндокринные нарушения (являются предвестниками заболевания)
- Фактор питания (с пищей в организм поступает большое количество жировых, белковых продуктов и холестерина)
- Нервные нарушения (изменяют липидно-белковое равновесие)
Причинами развития атеросклероза являются:
- высокое артериальное давление,
- курение,
- повышенный уровень холестерина в крови.
Но основная причина атеросклероза заключается в нарушении холестеринового обмена. Формирование атеросклероза – это естественный процесс, который начинается примерно с 10–15 лет. С возрастом он может замедляться, а может и ускоряться.
Классификация

Процесс накопления холестериновых комплексов и формирования атероматозных бляшек на первых порах признаков атеросклероза не дает. Тем не менее, поражая, в общем-то, все сосуды организма, некоторым он отдает особое предпочтение. С точки зрения патогенеза это можно предполагать, опираясь на характерные признаки тех или иных патологических состояний.
В зависимости от активности течения атеросклеротического процесса выделяют:
- прогрессирующий атеросклероз – продолжается образование новых или рост образовавшихся , постепенно усугубляются клинические проявления, риск осложнений – высок;
- стабилизированный атеросклероз – развитие и образование новых бляшек приостанавливается, клинические проявления остаются без изменений или регрессируют, риск осложнений – невысок;
- регрессирующий – клинические симптомы идут на убыль, улучшается общее состояние и лабораторные показатели крови.
Таким образом, в зависимости от преимущественной локализации процесса различают такие виды атеросклероза:
- Атеросклероз сосудов сердца;
- Атеросклероз аорты;
- Атеросклероз сосудов головного мозга;
- Атеросклероз почечных артерий;
- Атеросклероз брюшной аорты и ее ветвей;
- Атеросклероз сосудов нижних конечностей.
Общее поражение всех артерий организма встречается довольно редко. Очень часто наблюдается закупорка сосудов определенных органов: головного мозга и сердца, нижних конечностей или почек. Прогрессирование атеросклероза выражается в том, что при интенсивной функциональной нагрузке на орган приток крови к нему оказывается недостаточным. Это приводит к неприятным ощущениям со стороны органа.
Срок и стремительность развития атеросклероза предсказать довольно сложно. Речь может идти о годах или считанных месяцах. Все зависит от особенностей метаболизма, скорости обмена веществ, наличия предрасположенности к атеросклерозу и заболеваний, повышающих риск его развития, и многих других факторов.
Стадии
В современной кардиологии выделяют следующие стадии атеросклероза:
- Первая стадия. Снижение скорости системного кровотока, рост жирового пятна, отсутствие болезненных симптомов.
- Вторая стадия. Липосклероз сопровождается разрастанием и распространением жировой ткани, высокая вероятность тромба и нарушения системного кровообращения.
- Третья стадия. Атерокальциноз сопровождается уплотнением атеросклеротических бляшек, отложением кальция, деформацией сосудов и сужением просвета с риском закупорки.
Симптомы атеросклероза
Клинические симптомы связаны с локализацией и стадией развития атеросклеротического поражения. Доказано, что признаки появляются при поражении 50% и более просвета сосуда.
Симптомы атеросклероза лучше рассматривать в соответствии с его локализаций, то есть, описывать проявления изолированной формы заболевания. Это дает возможность их некоторой детализации, ведь не могут быть признаки атеросклероза аорты и периферических сосудов абсолютно одинаковыми.
Имеется следующая классификация общих симптомов:
- ишемические - происходит непостоянная ишемия тканей в виде приступов стенокардии (со стороны сердца), перемежающей хромоты (в нижних конечностях);
- тромбонекротические - проявляются более тяжелые осложнения в виде инсульта, инфаркта миокарда, гангрены стоп;
- фиброзные - кардиологам известны случаи постепенного замещения мышечных волокон сердца фиброзной тканью с образованием участков кардиосклероза.
В наибольшей мере подвержены развитию атеросклероза аорта, сосуды головного мозга, сосуды нижних конечностей, коронарные (венечные) артерии сердца, мезентериальные и почечные артерии. Симптомы атеросклеротических изменений в этих случаях отличаются и напрямую зависят от локализации патологического процесса.
- жгучая либо давящая боль в области груди, которая нередко отдает в левое плечо и спину;
- головокружение;
- сильная одышка, из-за которой больной часто чувствует, что ему не хватает воздуха. В положении лежа состояние ухудшается до того, что человек просто задыхается и не может дышать;
- тошнота;
- рвота.
- проявляется постепенно нарастающей артериальной гипертонии, шумами, появляющимися перед брюшным отделом аорты по восходящей.
- Осложнением в этом случае является недостаточное кровоснабжение головного мозга и как следствие – головокружения, обмороки, инсульты.
- нарушения стула: поносы, запоры;
- (повышенное газообразование);
- слабые ноющие боли после приема пищи;
- продолжительная потеря веса;
- сильные боли в брюшном отделе, которые не ослабевают даже при приеме обезболивающих препаратов;
- почечная недостаточность;
- повышение уровня артериального давления.
- Мышечные боли при ходьбе. Так называемая «перемежающаяся хромота», когда больной вынужден останавливаться во время ходьбы, чтобы переждать болевой приступ.
- Эпизодическое исчезновение пульса. В пораженных артериях нижних конечностей.
- Трофические нарушения. Проявляются в изменении кожи конечностей, выпадении волос, ломкости ногтей.
- шум в ушах;
- головные боли (цефалгия), головокружения;
- повышенное артериальное давление;
- расстройство сна ( или постоянное желание спать)
- вялость, повышенная утомляемость;
- изменение в поведении личности;
- повышенная нервозность, возбудимость;
- расстройства дыхания, невнятная речь, сложность при пережевывании и глотании пищи;
- проблемы с координацией движения, ориентирования в пространстве;
- ухудшение памяти;- боль в груди, одышка.
Кроме вышеперечисленных нарушений, необходимо также отметить и неврозоподобные, или, как их еще называют, депрессивные признаки:
- плохое настроение и повышенная плаксивость;
- полное отсутствие желания работать, учиться, развлекаться.
- Проявляется изменениями в анализах мочи и стойким повышением артериального давления.
Если же атеросклеротическим изменениям подверглись обе артерии, помимо повышения артериального давления, наблюдаются следующие симптомы:
- болевые ощущения в области поясницы и живота, тошнота, рвота;
- подъем температуры, озноб;
- серьезное ухудшение общего состояния.
Осложнения и последствия для организма
Если атеросклероз протекает в осложненной форме, не исключены осложнения даже после длительного лечения. Особенно опасны последствия проведенной операции, поэтому требуется тщательно подготовиться к хирургическому вмешательству, пройти диагностику и сдать все необходимые анализы.
Предупредить осложнения при уже развившемся атеросклерозе можно, если принимать прописанные препараты и соблюдать рекомендации лечащего врача. Если имеются сопутствующие заболевания, их лечение также является обязательной мерой в профилактике осложнений.
Диагностика
Лечение атеросклероза обычно начинает терапевт (врач общей практики или семейный врач), затем пациентов забирает себе:
- Кардиолог, если процесс затрагивает в большей степени сердце, аорту и коронарные сосуды;
- Невролог, когда дело касается сосудов шеи и головы;
- Нефролог при поражении почек;
- Атеросклеротическим поражением периферических сосудов обычно занимается ангиохирург.
Первичная диагностика атеросклероза осуществляется терапевтом в рамках стандартного ежегодного осмотра пациента по данному направлению. Для этого измеряется давление, выявляются факторы риска, способствующие развитию атеросклероза, измеряется индекс массы тела.
В качестве меры уточняющего характера могут быть применены следующие методы исследования:
- ЭКГ (эхокардиография) в сочетании с УЗИ аорты и сердца, а также со специальными нагрузочными тестами;
- Инвазивные методы исследования (коронарография, ангиография, ультразвуковое внутрисосудистое исследование);
- Дуплексное сканирование, триплексное сканирование (исследованию подлежит кровоток посредством ультразвуковой визуализации сосудов);
- МРТ (магнитно-резонансная томография), посредством которой производится визуализация атеросклеротических бляшек и стенок артерий.
Полезным будет тест крови на определение уровня липидов и холестерина, особенно «плохого» (он не должен превышать показатель в 5,2 ммоль/л). При атеросклерозе наблюдается повышенный уровень общего холестерина и понижение хорошего..
Лечение
Лечение атеросклероза является сложным, кропотливым и достаточно длительным. Для пациента наиболее тяжелым испытанием является обязательный отказ от устоявшихся на протяжении многих лет привычек и наклонностей.
Больной должен отказаться от:
- привычного приема пищи,
- изменить общий режим и режим питания,
- постоянно проводить назначенное врачом лечение,
- усилить двигательную активность,
- нормализовать условия быта и труда, своевременно принимать замедляющие прогрессирование болезни меры.
При лечении атеросклероза придерживаются следующих принципов:
- ограничение поступающего в организм холестерина и уменьшение его синтеза клетками тканей;
- усиление выведения холестерина и его метаболитов из организма;
- использование заместительной терапии эстрогенами у женщин в менопаузу;
- воздействие на инфекционных возбудителей.
Ограничение поступающего с пищей холестерина производится назначением диеты, исключающей холестеринсодержащие продукты.
Известны препараты трех групп:
- статины (симвастатин, аторвастатин и самый сильный розувастатин) - механизм действия связан с препятствием выработки холестерина в печени;
- секвестранты жирных кислот - блокируют жирные кислоты и принуждают печень тратить липопротеиды на пищеварение;
- никотиновая кислота - расширяет сосуды, увеличивает кровоток.
Соблюдение диеты
В значительной степени диета основана на принципах правильного питания, которая включает рыбу и растительные масла – рапс, подсолнечник, сою, оливки; также следует включить овощи и фрукты, различные травы (базилик, орегано, укроп).
При нарушенном липидном профиле следует ограничить жир, особенно так называемый «плохой», который состоит из насыщенных жирных кислот и холестерина. Следует избегать:
- жирных сортов мяса, в основном свинины, паштетов, кожицы домашней птицы, сало;
- жирных молочных продуктов (масла, мороженого, жирного молока), яичного белка;
- маргарина, сливок, пальмового масла.
В меню человека, заботящегося о состоянии своих сосудов, обязательно должны быть:
- Овощи и фрукты по сезону, блюда из них;
- Нежирные сорта мяса (постная говядина, курятина без кожицы);
- Любая рыба;
- Достаточное количество безалкогольного питья – соков, морсов, компотов, кваса;
- Каши из цельных круп;
- Растительные масла для приготовления первых и вторых блюд, заправки салатов.
Хирургическое лечение атеросклероза
В качестве определяющего фактора дальнейшего состояния, на основании которого рассматривается прогноз при атеросклерозе, выступает образ жизни пациента. Если в органах начинают на фоне заболевания развиваться участки некроза в сочетании с острыми расстройствами кровообращения, прогноз ухудшается.
В современной медицинской практике получили развитие три основных метода хирургического лечения атеросклероза.
- Шунтирование. Суть шунтирования заключается в подшивании пораженного сосуда к здоровому, благодаря чему формируется новая кровеносная магистраль, и кровоснабжение тканей постепенно восстанавливается;
- Ангиопластика. Суть метода заключается во введение через бедренную артерию специализированного катетера, который под контролем камеры продвигается по кровеносному руслу врачом-эндоскопистом до пораженного участка. После этого производятся необходимые манипуляции по очистке или расширению сосуда.
- Сосудистое протезирование. Современные материалы позволяют полностью заменить пораженный сосуд и восстановить функции кровоснабжения.
Народные средства

Перед применением народных средств от атеросклероза, обязательно проконсультируйтесь с кардиологом.
- 50 г гвоздики поместить в стеклянную емкость, залить 500 мл водки, настаивать состав на протяжении 2-3 недель. Принимать по 1 ч. л. настоя трижды в сутки, при этом удостовериться, что хронические болезни желудка отсутствуют.
- Необходимо смешать равные части ромашки , зверобоя, череды, подорожника и шалфея, затем поместить 1 ст.л. сбора в кипяток (150 мл) на сутки. Из получившегося травяного настоя необходимо делать аппликации на больные места дважды ежедневно.
- Мед от атеросклероза . Смешайте столовую ложку меда с таким же количеством простокваши, добавьте 2 чайные ложки порошка корицы. Принимайте смесь по чайной ложке утром и вечером Курс лечения - 10-15 дней.
- Собранные по ч.л. листьев земляники , мяты, укропа, хвоща, корней одуванчика и ягод шиповника соединить с 300 мл кипятка, выдержать два часа, затем настой очистить от сбора. Принимать его следует в течение месяца по 150 мл с интервалов в 5 часов.
- Полезно применять следующее народное средство: 1 ч. л. хрена натертого на мелкой терке перемешать с 2 ч. л. меда. Принимать за 1 час до завтрака. Курс лечения – 1 месяц.
Прогноз
Во многом прогноз атеросклероза определяется поведением и образом жизни самого пациента. Устранение возможных факторов риска и активная медикаментозная терапия позволяют задержать развитие атеросклероза и добиться улучшения в состоянии пациента. При развитии острых расстройств кровообращения с образованием очагов некроза в органах прогноз ухудшается.
Профилактика
Первичная профилактика атеросклероза предполагает:
- Контроль и достижение целевого уровня холестерина (общий холестерин до 5 ммоль/л, холестерина ЛПНП ниже 3 ммоль/л).
- Отказ от курения, употребления алкоголя, приема наркотиков.
- Адекватный уровень физических нагрузок.
- Нормализация массы тела.
- Ограничение эмоциональных перегрузок.
- Нормальные показатели глюкозы крови.
- Артериальное давление ниже 140/90 мм рт ст.
- Соблюдение принципов антиатеросклеротической диеты.
Что такое вторичная профилактика?
Комплекс сугубо медицинских мер, направленных на торможение атеросклеротических процессов в сосудах мозга, сердца и нижних конечностей при уже имеющемся заболевании, носит название вторичной профилактики, целью которой являются:
- Снижение показателей А/Д хотя бы до 140/80 мм. рт. ст.;
- Постоянный прием антиагрегантов – клопидогреля и аспирина;
- Назначение статинов для достижения нормального уровня липидов в крови (эта цифра равна примерно 2,6 ммоль/л, для некоторых больных допустим показатель в 4-4,5 ммоль/л).
Неправильное, нерациональное питание, малоподвижность, стрессовые ситуации - все это приводит к возникновению атеросклероза. Атеросклероз - заболевание, которое поражает магистральные (крупные) сосуды. При этом происходит отложение холестерина в стенке сосуда, в результате чего возникает атеросклеротическая бляшка, суживающая просвет сосуда. Это приводит к тому, что значительно падает кровоток по пораженному сосуду, причем степень снижения кровотока, как правило, пропорциональна степени стеноза (сужения) сосуда.
Атеросклероз приобретает хроническое течение и является самой частой причиной потери трудоспособности и преждевременной смерти. Чаще поражает людей в 40-45 лет и в 3-4 раза чаще мужчин.
Причины и факторы риска развития атеросклероза
Несомненно, большое значение имеют так называемые факторы риска развития атеросклероза. Некоторые из них неустранимы: возраст, принадлежность к мужскому полу, отягощенная по атеросклерозу семейная наследственность. Другие вполне устранимы: , алиментарное ожирение , курение . Третьи устранимы частично (потенциально): сахарный диабет , различные виды нарушений обмена веществ. К факторам риска относят также недостаточную физическую активность, избыточные эмоциональные перенапряжения и личностные особенности человека, нерациональное питание (склонность к перееданию, предпочтение пище, богатой животными жирами и др.).
Что происходит?
На ранних стадиях на внутренней оболочке артерий появляются видимые липидные отложения («жировые полоски»). На следующей стадии происходит дальнейшее отложение липидов (жиров и холестерина) и возникают округлые плотные образования так называемые атеромы, или атеросклеротические бляшки, выступающие в просвет сосуда и тем самым суживающие его. Наконец, в толще отдельных либо слившихся бляшек начинается некроз (разрушение).
Прогрессирование этого процесса приводит к разрушению бляшки, что сопровождается кровоизлияниями в ее толщу и образованием тромбов в участках изъязвления. Изъязвления представляют опасность и потому, что снижают прочность сосудистых стенок, предрасполагая к образованию аневризмы (мешковидное выпячивание стенки артерии, которое возникает в месте ее перерастяжения, истончения и ослабления), особенно в аорте. Кроме того, на месте изъязвлений постепенно формируются плотные рубцы, вследствие чего стенки артерий теряют эластичность, необходимую для поддержания нормального артериального давления.
В чем же суть заболевания?
Крупные артерии закупориваются атеросклеротическими бляшками, что препятствует нормальному кровоснабжению органов. Атеросклеротическая бляшка - это образование, состоящее из смеси жиров (в первую очередь холестерина) и кальция. Этот «нарост» на внутренней оболочке сосуда покрыт снаружи капсулой. Нарушение целостности этой покрышки (она так и называется в медицине) приводит к тому, что на бляшке начинает откладываться тромб - конгломерат клеток (в основном тромбоцитов) и белков крови.
Тромб, во-первых, приводит к медленно прогрессирующей деформации и сужению просвета артерии вплоть до полного запустевания (облитерации) артерии и тем самым вызывает хроническую, медленно нарастающую недостаточность кровоснабжения органа, питаемого через пораженную артерию.
Во-вторых, от него может оторваться кусочек, который током крови увлекается дальше по сосуду, пока диаметр последнего не станет настолько маленьким, что тромб застрянет в нем. В этом случае происходит сильнейшее нарушение кровообращения: кровь попросту вообще перестает поступать в какой-либо орган (или его часть), и он может погибнуть, что может вызвать летальный исход.
Симптомы атеросклероза
Эти изменения чаще локализируются в аорте, сердечных, мозговых, почечных артериях и артериях конечностей, чаще нижних. Картина болезни и жалобы больного зависят от поражения тех или иных артерий.
Так атеросклероз коронарных артерий (сосудов сердца) очень часто проявляется в форме , инфаркта. В основе патологического процесса, т.е. заболевания, лежит нарушение соответствия между потребностью сердца в кровоснабжении и его реальным осуществлением. Это несоответствие может возникнуть при сохраняющемся на определенном уровне кровоснабжении миокарда, но резко возросшей потребности в нем (стенокардия напряжения или покоя) или при сниженном кровоснабжении ().
Нередко тяжелые формы атеросклероза аорты могут протекать бессимптомно. У больного могут возникать давящие или жгучие боли за грудиной, отдающие в обе руки, шею, спину, верхнюю часть живота. Но в отличие от стенокардии эти боли держатся длительно, то усиливаясь, то ослабевая.
При поражении почечных сосудов наступает тяжелая артериальная гипертония. Атеросклероз артерий головного мозга проявляется снижением работоспособности (особенно умственной), снижением памяти, активного внимания, быстрой утомляемостью. Со временем появляется , бессонница, больные становятся суетливыми, навязчивыми, придирчивыми. У них снижается интеллект. Осложнением атеросклероза мозговых артерий является нарушение мозгового кровообращения кровоизлияния (инсульт ), тромбозы.
Атеросклероз артерий конечностей, чаще нижних, проявляется в икроножных мышцах при ходьбе (« перемежающаяся хромота »). Появляются зябкость и похолодание конечностей.
Таким образом, атеросклероз приводит к развитию большинства современных «болезней цивилизации».
Профилактика атеросклероза
Профилактика атеросклероза, как практически любого заболевания, основана на исключении факторов его развития. Таким образом, чтобы не допустить появление атеросклероза, следует избегать жирных продуктов, вредных привычек (злоупотребления алкоголем, ), дефицита двигательной активности и, как следствия, избыточной массы тела, систематических перепадов давления (особенно повышения давления), стрессовых ситуаций.
Что можете сделать вы?
Атеросклероз медленно текущее заболевание. Очень сложно поймать начало заболевания, а осложнения заболевания угрожают жизни больного. Поэтому нужно наблюдаться у вашего доктора, периодически контролируя уровень липидов и холестерина в крови, особенно если у вас имеются предрасполагающие факторы риска.
Что может сделать ваш врач?
Врачебная тактика лечения направлена на устранение нервных и психических нагрузок и нормализацию обменных процессов.
Традиционно назначают медикаментозные препараты, снижающие уровень липидов в крови, улучшающих трофику и оксигенацию тканей, улучшающих реологию крови, повышающих эластичность сосудистой стенки. Подбирают рациональное питание, коррегируют режим труда и отдыха, включают систематические занятия лечебной гимнастикой.
При наличии атеросклеротических бляшек, угрожающих нормальному кровоснабжению органов, применяются хирургические методы лечения реконструктивные сосудистые операции.
Атеросклероз - симптомы и лечение
Что такое атеросклероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 19 лет.
Дата публикации 13 февраля 2018 г. Обновлено 17 октября 2019 г.
Определение болезни. Причины заболевания
Атеросклероз - системное заболевание, первоначально поражающее сосуды, но не все, а только артерии, в стенках которых накапливается холестерин и его эфиры, образующие характерные для этого заболевания бляшки.
В дальнейшем, по мере того, как снижается способность пораженных атеросклерозом кровеносных сосудов доставлять необходимое для работы внутренних органов количество крови, поражаются и сами эти органы. Это может происходить либо медленно и постепенно - в силу роста атеросклеротических бляшек, либо остро - при развитии тромбоза сосуда.
В медицине сложилась странная ситуация, когда для поражения атеросклерозом ряда органов имеются названия соответствующих "болезней", хотя фактически болезнь одна и та же: атеросклероз, и только преимущественная локализация процесса может быть разной. В частности, при наличии симптомов поражения артерий сердца (коронарных) говорят об ишемической болезни сердца (ИБС), при симптомном поражении артерий, кровоснабжающих нижние конечности - об атеросклерозе артерий нижних конечностей ("перемежающаяся хромота"), а, например, при разрыве атеросклеротической бляшки и тромбозе одного из сосудов, кровоснабжающих головной мозг - об ишемическом атеротромботическом инсульте.
Возникновение и развитие атеросклероза нельзя свести к какому-то одному причинному фактору - обычно это переплетение причин. Однако среди всех причин можно выделить те, которые связаны с генетическими особенностями человека, и те, которые обусловлены образом жизни. В случаях, связанных с "генетическими поломками", никаких других причин для развития заболевания может и не потребоваться, а болезнь может иметь весьма злокачественный характер, когда, к примеру, инфаркт миокарда или инсульт случаются на третьем-четвертом десятилетии жизни, а сама жизнь значительно укорачивается. Такое возможно при так называемой семейной гиперхолестеринемии, при которой перемещающиеся в крови комплексы липидов, содержащие холестерин, плохо захватываются тканями (прежде всего, печенью). В результате концентрация в крови этих частиц и, соответственно, холестерина, возрастает, и избыточный холестерин, а также его эфиры оказываются в конечном счете в стенке артерий. Конечно, процесс этот гораздо сложнее и в действительности является многоэтапным, но конечный результат его - образование атеросклеротических бляшек в стенках сосудов. Повышение концентрации содержащих холестерин частиц в крови может гораздо чаще происходит не в силу генетических поломок, а вследствие нездорового образа жизни. Этому в значительной мере способствуют определенные виды пищи (фаст-фуд, многие полуфабрикаты, жирное мясо и жирные молочные продукты, маргарины, продукты с пальмовым маслом и др.).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы атеросклероза
Атеросклероз долгое время (годы и десятилетия) протекает без симптомов. Причем исподволь поражаются обычно многие сосуды, поскольку атеросклероз - системное заболевание. Если в каком-то участке сосудистого русла обнаружена атеросклеротическая бляшка - скорее всего, бляшки имеются и в других сосудистых бассейнах. Появление симптомов связано прежде всего с проявлениями снижения кровотока в пораженном сосуде. Если такое поражение связано с хроническим ограничением кровотока, возникают симптомы хронической ишемии (последствий снижения кровотока) соответствующего органа.
Например, если атеросклеротические бляшки значительного размера ограничивают кровоток в сосудах сердца, развивается так называемая "стенокардия напряжения" - боль в грудной клетке или дискомфорт (тяжесть, жжение, сдавливание в груди) при физической нагрузке - ходьбе, беге, подъеме тяжестей. Если то же самое происходит в артериях нижних конечностей, развивается симптоматика, которая получила название "перемежающаяся хромота", при которой во время ходьбы появляется боль, жжение или резкая усталость в мышцах ног. Эти симптомы довольно быстро проходят, если остановиться, но возникают через некоторое время опять при продолжении ходьбы.
Патогенез атеросклероза
Количество холестерина, поступающего с пищей, для развития атеросклероза не играет сколь-нибудь существенной роли, вопреки существовавшим в течение многих десятилетий представлениям. Поэтому нет никаких научных обоснований для ограничения холестерина в пище, и вся рекламная шумиха вокруг борьбы с пищевым холестерином лишена смысла. Дело в том, что почти весь холестерин образуется внутри нас - во многом под влиянием того, что мы едим, и перечисленные выше виды пищи способствуют ускоренному синтезу нашего собственного холестерина.
Сам по себе холестерин - жизненно необходимое вещество, и каждая наша клетка способна его синтезировать по мере надобности. А вот когда способности организма использовать и утилизировать свой холестерин снижаются, вот тогда его концентрация в крови возрастает, со всеми дальнейшими последствиями. Снижают способность утилизировать свой собственный холестерин такие факторы, которые изменяют химический состав липидных частиц, в состав которых входит и холестерин. Это, например, курение, сахарный диабет, хроническое воспаление. Эти же факторы повреждают стенки сосудов, облегчая тем самым проникновение в них содержащих холестерин липидных частиц крови.
Рост атеросклеротических бляшек - процесс, растянутый на долгие годы и десятилетия. Если бляшка в стенке сосуда достигает значительных размеров (около 70% просвета сосуда или более того), она может создавать существенные препятствия для кровотока и для кровоснабжения соответствующего органа - например, сердца или мозга. Бляшки, небольшие по размерам, тоже небезопасны - при разрыве таких бляшек (это возможно в случаях, когда истончается по разным причинам их "покрышка") в месте разрыва возникает образование тромба, который может полностью перекрыть просвет сосуда. В этом случае из-за резкого ограничения кровотока возникает гибель значительного количества клеток органа, кровоснабжаемого данным сосудом - инфаркт (например, инфаркт миокарда или инфаркт мозга - инсульт).
Осложнения атеросклероза
В тех случаях, когда объем кровотока по пораженной артерии снижается быстро - а это происходит в случае разрыва атеросклеротической бляшки и формирования в этом участке тромба - столь же быстро развиваются симптомы, связанные с поражением соответствующего органа: инфаркт миокарда, инсульт, гангрена нижней конечности и др.
Диагностика атеросклероза
В той или иной степени атеросклеротические бляшки в стенках артерий имеются у большинства взрослых людей, ведущих современный "западный" образ жизни, однако далеко не у всех этот процесс достигает того этапа, когда появляются клинические симптомы. Если клинических симптомов, которые можно связать со снижением кровотока по тем или иным артериям, нет, врач тем не менее оценивает риск атеросклероза и смерти от заболеваний, связанных с ним, с помощью выявления так называемых факторов риска атеросклероза. К наиболее важным из них относятся мужской пол, возраст (с каждым прожитым десятилетием риск заболеваний, связанных с атеросклерозом, увеличивается), повышенное артериальное давление, повышенный уровень холестерина (особенно холестерина липопротеинов низкой плотности), курение, сахарный диабет, ожирение, ряд генетических поломок и др. Риск смерти от заболеваний, связанных с атеросклерозом, на ближайшие 10 лет можно индивидуально для себя рассчитать с помощью электронного калькулятора. Высоким риск считается, если он превышает 5%. 5% - вроде бы немного. Однако надо учитывать, что это риск именно смерти. Риск нефатальных заболеваний, грозящих развиться в течение этого срока, в 3-5 раз выше. Причем фактический риск обычно выше расчетного, поскольку калькулятор учитывает всего лишь 5 основных факторов риска, а их гораздо больше. Например, наличие сахарного диабета увеличивает расчетный риск у мужчин в 3 раза, а у женщин - в 5 раз!
Поскольку важнейшим фактором риска атеросклероза любой локализации является повышенный уровень холестерина в крови (особенно холестерина липопротеинов низкой плотности), обычно выполняют исследование крови, называемое "липидограмма" (входит в понятие "биохимический анализ крови"). Это подразумевает не только измерение концентрации общего холестерина, но и его распределение по двум (а теперь доступно и по трем) фракциям липопротеинов: холестерин липопротеинов низкой плотности и холестерин липопротеинов высокой плотности. Кроме того, липидограмма подразумевает измерение концентрации триглицеридов (жиров) в крови. В результате точнее можно оценить риск заболеваний, связанных с атеросклерозом, и наметить мишени для лечебных воздействий. Нарушения, выявленные в липидограмме, не являются сами по себе синонимом заболевания "атеросклероз", но увеличивают риск этого заболевания тем в большей степени, чем тяжелее выявленные биохимические нарушения.
Сами атеросклеротические поражения артерий для своего выявления требуют проведения различных инструментальных исследований в зависимости от того, атеросклероз какой локализации предполагает врач. Наиболее доступная локализация для выявления атеросклероза - сонные артерии. Для этого выполняют их ультразвуковое исследование (триплексное сканирование брахиоцефальных артерий). Это исследование позволяет оценить состояние сосудистой стенки, экстраполируя эти данные более или менее успешно на всё артериальное сосудистое русло. Подразумевается, что если атеросклеротические бляшки есть в сонных артериях, с высокой вероятностью они имеются и в других сосудах, поэтому такому пациенту скорее всего потребуется медикаментозное снижение уровня холестерина и воздействие на другие факторы риска атеросклероза (например, артериальное давление, масса тела, курение).
Довольно просто оценить наличие атеросклеротических бляшек и в сосудах ног. Это делается с помощью того же ультразвукового метода. Бляшки, находящиеся в сосудах сердца, увидеть сложнее. Однако для принятия решения о лечении имеют значение только те бляшки в коронарных сосудах, которые значительно перекрывают кровоток, вызывая симптомы - в случае хронического поражения этих сосудов речь идет о "стенокардии напряжения", которую выявляют путем анализа имеющихся клинических проявлений (в типичном случае это боль или дискомфорт в грудной клетке, возникающие при ходьбе, беге или поднятии тяжести и проходящие за несколько минут в покое) и выполнением исследования с физической нагрузкой в ходе которого регистрируют электрокардиограмму, эхокардиограмму или сцинтиграфическое изображение сердца с целью выявить объективные признаки ишемии, т. е. временного несоответствия между доставкой крови к миокарду и потребностей в ней при нагрузке. В случаях, когда врач решает, что имеются показания для проведения операции на сосудах сердца, выполняют коронароангиографию - рентгенологическое исследование сосудов сердца с введением контрастного вещества, в ходе чего можно непосредственно увидеть просвет сосудов сердца и имеющиеся в этих сосудах сужения, с целью наметить план операции и выбрать ее вариант.
Лечение атеросклероза
Следует отделять, с одной стороны, те мероприятия, которые направлены на профилактику атеросклероза и затормаживание темпов его развития/прогрессирования, и, с другой стороны - мероприятия по лечению заболеваний, в основе которых лежит атеросклеротическое поражение артерий.
В наши дни пока еще нет возможности исправить те "поломки" на уровне генов, благодаря которым у некоторых людей ускоряется развитие атеросклероза. Поэтому с целью остановить или затормозить его развитие лечебные и профилактические воздействия при атеросклерозе направлены в основном на то, чтобы снизить негативное воздействие факторов риска атеросклероза, в том числе - добиться снижения уровня холестерина в крови, и прежде всего, того самого "плохого" холестерина липопротеинов низкой плотности. Снижение уровня холестерина в крови и, самое главное, поддержание его на оптимальном уровне в течение многих лет способно остановить прогрессирование атеросклероза и даже отчасти обратить его вспять. Эти мероприятия проводятся как в рамках оздоровления образа жизни, так и в виде медикаментозного лечения. Впрочем, большинство людей обычно не готово к серьезным изменениям в своем образе жизни и больше уповают на какие-то внешние воздействия, которые над ними могли бы произвести врачи, либо на мероприятия в рамках самолечения. На этот счет существует огромное количество заблуждений и мифов, неэффективных якобы "лечебных" мер, препаратов и биодобавок. Ни красное вино, ни свиное сало, ни настойка чеснока, ни лазерное облучение крови, ни мониторная очистка кишечника, равно как и огромное количество других "лечебных" мер, не способны лечить атеросклеротическое поражение сосудов.

Из числа лекарственных препаратов с доказанной эффективностью, способных затормозить развитие и прогрессирование атеросклероза, а также в определенной мере вызвать обратное его развитие, наибольшую доказательную базу имеют статины (аторвастатин, розувастатин, питавастатин, симвастатин). Статины не только снижают уровень общего холестерина и холестерина, содержащегося в липопротеинах низкой плотности, но и, благодаря этому, при длительном применении статины способны остановить или замедлить рост атеросклеротических бляшек, снизить риск инфаркта миокарда и инсульта, а также увеличить продолжительность жизни при заболеваниях, связанных с атеросклерозом. Для того, чтобы рассчитывать на такие эффекты, статины надо принимать в течение ряда лет и в правильных дозах, которые были установлены в тех клинических исследованиях, которые обнаружили положительные эффекты статинов.
Существуют и другие лекарственные препараты, которые улучшают биохимические показатели крови, отражающие липидный профиль, и благодаря этому снижают риск заболеваний и осложнений, связанных с атеросклерозом. Помимо статинов, это эзетимиб (эзетрол), препятствующий всасыванию пищевого холестерина в кишечнике, а также недавно появившиеся кумабы - антитела к обнаруженному в 2003 году ферменту, сокращенно называемому PCSK9 (эволокумаб и алирокумаб зарегистрированы в России). Упрощая, можно сказать, что этот фермент - PCSK9 - регулирует скорость поглощения холестерина, содержащегося в крови, клетками печени. Правда, кумабы в настоящее время весьма дороги, но это единственный их недостаток. Существуют и другие группы лекарств, способные влиять на липидный профиль в сторону его улучшения, но их значение существенно меньше.
Прогноз. Профилактика
Для лечения и профилактики атеросклероза имеет значение воздействие на все основные причинные факторы (факторы риска) его развития:
В тех случаях, когда развитие атеросклероза достигает того этапа, при котором появляются клинические симптомы того или иного заболевания, связанного с атеросклерозом, начинают лечить само это заболевание, или точнее будет сказать, атеросклеротическое поражение того или иного органа: сердца, мозга, почек, нижних конечностей. Причем нередко это лечение может быть хирургическим. Обычно такое лечение состоит в хирургических воздействиях, локально восстанавливающих проходимость пораженных атеросклерозом артерий. Например, при поражении сосудов сердца это может быть малотравматичная операция по установке в месте сужения специального внутрисосудистого каркаса - стента, которая проводится через прокол в сосуде, а может быть и "большая" операция коронарного шунтирования со вскрытием грудной клетки и наложением путей обходного кровотока в сердце - шунтов. При этом атеросклероз как системное заболевание остается, и хирургическое лечение никоим образом не отменяет необходимость лечить его - прежде всего, корректируя факторы риска, среди которых крайне важным является нарушенное соотношение фракций липопротеинов, содержащих холестерин.
Атеросклероз является патологическим нарушением, сопровождаемым образованием холестериновых отложений на внутренней поверхности стенок артериальных сосудов кровеносной системы. В процессе прогрессирования происходит разрастание соединительной ткани и формирование атеросклеротических бляшек.
В результат патологического процесса происходит перекрытие просвета сосудов, что приводит к нарушениям кровоснабжения тканей и органов. Результатом такого нарушения является появление голодания клеток как кислородного, так и голодания вследствие недостатка питательных веществ.
Этот недуг, в соответствии с имеющейся медицинской статистикой, является одним из наиболее распространенных болезней. По показателям летальности и развития инвалидности, эта болезнь является лидером среди других недугов.
В современном мире недуг перестал быть недугом поражающим организм пожилых людей, болезнь стала поражать даже организмы людей молодого и среднего поколения.
Классификация атеросклероза по этиологии
Выделяют различные виды атеросклероза, классифицируют заболевание в зависимости от этиологии и области локализации патологического процесса.
Разделение на типы атеросклероза в зависимости от происхождения предложена ВОЗ и поддержана отечественными специалистами в области кардиологии, сосудистыми хирургами и флебологами.
Помимо этого классифицируется болезнь на несколько типов в зависимости от причин возникновения, течения и стадий развития.
В зависимости от этиологии патологию делят на несколько разновидностей гемодинамическая, метаболическая, смешанная.
Гемодинамическая форма развивается вследствие повышения артериального давления. Максимальный риск появления отложений холестерина возникает при этой форме нарушения в местах разветвления артериальных сосудов. В местах разветвлений происходит повреждение защитного поверхностного слоя эндотелия под влиянием повышенного гемодинамического давления.
Под воздействием разрушающих факторов оболочка сосудов приобретает повышенную проницаемость для липопротеинов низкой и очень низкой плотности.
Повышение проницаемости интимы приводит к тому, что в дальнейшем в этой области начинает откладываться холестерин и формирование бляшки.
Помимо этого причинами развития такой формы атеросклероза являются:
- развитие тромбоза;
- варикозная болезнь;
- тромбофлебит.
Дополнительно фактором, провоцирующим развитие болезни, является частое возникновение спазмов гладкомышечной мускулатуры сосудов.
Метаболическая форма патологии носит название алиментарной. Эта разновидность возникает в результате появления сбоев в углеводном и жировом метаболизме. Такая патология развивается при несбалансированном питании или при недостатке минеральных компонентов в потребляемой пище. К этой форме недуга относится атеросклероз спровоцированный возникновением аутоиммунных нарушений, таких как повышенная активность клеток щитовидной железы, сахарный диабет или снижение продуцирования половых гормонов.
Смешанная форма заболевания появляется в случае воздействия на организм гемодинамических и метаболических факторов.
Формирование тромбов в просветах сосудов ведет к появлению сбоев в кровообращении, которые в свою очередь вызывают сбои в процессах метаболизма. В организме больного развивается гиперлипидемия.
Нарушения углеводного и жирового обменов ведут к повышению свертываемости крови, что провоцирует формирование тромбов в сосудах.
В процессе прогрессирования патологии наблюдается формирование на стенках сосудов отложений жиров в форме полосок и пятен.
На этом этапе прогрессирования заболевание легко поддается лечению в случае его своевременного выявления и назначения адекватного лечения.
Классификация атеросклероза в зависимости от локализации
В зависимости от локализации патологического процесса исследователи выделяют несколько разновидностей заболевания.
Каждая из форм недуга имеет свои специфические симптомы обусловленные развитием сопутствующих осложнений.
От области локализации зависит степень развития сопутствующих осложнений.
Любое из атеросклеротических проявлений является осложнением патологии, по этой причине нарушение тяжело диагностируется на самых ранних этапах своего развития.
В зависимости от области локализации патпроцесса выделяют следующие виды атеросклероза:
- коронарный – повреждения выявляются на стенках сосудистой системы, питающей сердечную мышцу;
- церебральный — возникают повреждения интимы стенок сосудов головного мозга;
- облитерирующий – повреждения локализуются в артериальных сосудах, питающих ткани нижних конечностей;
- атеросклероз почечных артерий;
- атеросклероз брахиоцефальных артерий;
- мультифокальная форма заболевания.
Каждая разновидность болезни имеет свою специфическую симптоматику прогноз и течение.
Развитие той или иной формы болезни происходит под влиянием определенных причин – факторов риска. В зависимости от преобладания того или иного фактора развивается определенная форма заболевания.
Особенности наиболее распространенных атеросклеротических изменений
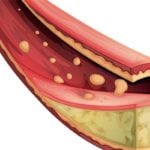 Развитие атеросклеротических изменений в сосудах сердца характеризуется длительным латентным периодом. От появления первых жировых пятен на поверхности интимы сосудов до формирования полноценных холестериновых бляшек может пройти не один год.
Развитие атеросклеротических изменений в сосудах сердца характеризуется длительным латентным периодом. От появления первых жировых пятен на поверхности интимы сосудов до формирования полноценных холестериновых бляшек может пройти не один год.
Чаще всего характерная симптоматика проявляется в тот момент, когда формирующиеся холестериновые отложения ощутимо нарушают процесс кровоснабжения миокарда. В этот период наблюдается развитие такого осложнения как ишемия сердца.
Эта разновидность заболевания сопровождается появлением приступов стенокардии и аритмии, помимо этого возникает отек нижних конечностей.
Дальнейшее прогрессирование недуга приводит к недостаточности функции левого желудочка, наблюдается рост массы тела. Наиболее опасным осложнением этой формы болезни является инфаркт миокарда.
Церебральная форма недуга характеризуется наличием трех стадий в своем развитии:
- Первая — начальная, характеризуется появлением нарушений имеющих функциональный характер.
- Вторая – характеризуется тем, что к функциональным присоединяются морфологические нарушения, а проявления патпроцесса становятся более стойкими.
- Третья – последняя проявляется наличием частых ишемических атак, которые приводят к некрозу участков мозга и утрате человеком некоторых функций.
Основными признаками являются эмоциональная нестабильность, снижение функций памяти и снижение интеллектуальных способностей. При дальнейшем прогрессировании развиваются парезы и параличи.
Характеризуется формированием холестериновых отложений на внутренней поверхности артерий снабжающих кровью ткани нижних конечностей.
Основным провоцирующим фактором является сахарный диабет и варикоз. При этом типе болезни отложения ЛПНП и ЛПОНП происходят в тазобедренной артерии.
Прогрессирование недуга провоцирует появление таких симптомов как онемение и озноб в конечностях, а в дальнейшем присоединяется перемежающая хромота.
Облитерирующий атеросклероз приводит к изменению естественного цвета стоп и прекращению роста волос на пораженной конечности. Последняя стадия характеризуется появлением некроза тканей. Что приводит к гангрене.
При формировании холестериновых отложений в аорте возможно появление аневризмы, которая в случае ее разрыва приводит к летальному исходу.
Мультифокальный атеросклероз представляет собой генерализированное поражение артериальных сосудов. Это заболевание отличается тем, что оно захватывает практически все сосуды, транспортирующие артериальную кровь в организме.
Эта разновидность не имеет явной симптоматики, что делает ее одной из наиболее опасных и трудно диагностируемых.
С течением времени на поздних стадиях появляются признаки поражения коронарных, церебральных артерий и сосудистой систем ног.
Классификация в зависимости от степени развития бляшек
Советский специалист в области кардиологии А. Л. Мясников предложил классификацию патологии в зависимости от тех процессов, которые происходят в сосудах.
Классификация атеросклеротических бляшек лежит в основе деления недуга на типы и стадии предложенной Мясниковым.
Существует несколько видов атеросклеротических бляшек формирующихся на стенках сосудистой системы организма человека.
В формировании бляшек выделяют три стадии.
На первой стадии происходит формирование холестериновых уплотнений в артериях. Эта стадия характеризуется медленным прогрессированием. Характерная симптоматика на этом этапе болезни отсутствует, а выявление недуга является очень затрудненным.
На второй стадии наблюдается медленное увеличение площади и объема жирового уплотнения. Разрастающееся уплотнение приводит к частичному перекрытию просвета, что провоцирует появление характерных признаков. Этот этап формирования холестеринового отложения диагностируется при помощи проведения аппаратной диагностики.
На третьей стадии формирования холестериновые отложения приобретают объемные размеры и сохраняют мягкую структуру. На этой стадии возрастает риск отрыва бляшки от эндотелия или возникновения закупорки сосуда. Что провоцирует развитие инфаркта. Инсульта и других нарушений в работе сердечно-сосудистой системы.
Последняя стадия формирования бляшки отличается появление всего спектра характерных для недуга симптомов.
По своей структуре и плотности выделяют 3 вида бляшек.
Низкой стабильности. Холестериновое скопление образует однородную структуру, не отличающуюся от кровяного потока. Эта форма бляшки является наиболее неблагоприятной. Она отличается быстрым ростом, а ее рост сопровождают признаки коронарной недостаточности. Чаще всего такие бляшки выявляются только на поздних стадиях болезни.
Бляшки средней стабильности. Эти формирования имеют рыхлую структуру и покрыты фиброзной оболочкой, имеющей высокую склонность к разрыву. При разрастании этого образования происходит формирование тромба, имеющего высокую вероятность отрыва и транспортировки по кровеносной системе. Бляшки этого типа легко диагностируются и поддаются лечению.
Бляшки высокой стабильности состоят из коллагеновых волокон, обладает высокой эластичностью. Это образование отличается медленным ростом с одновременным кальцинированием. Такая структура затрудняет в процессе диагностики проведение оценки стеноза просвета.
Помимо этого отложения делят на гомогенные и гетерогенные. В зависимости от типа бляшки зависит выбор метода проведения терапии.
Краткая информация об атеросклерозе предоставлена в видео в этой статье.
Развитие атеросклероза сосудов приходится на взрослый возраст, а проявление заболевания происходит в крупных артериях и сосудах. Химический состав крови нарушается, а присутствие повышенной концентрации липидов замедляет ток биологической жидкости, снижает проницаемость сосудистых стенок. Прогрессирующий атеросклероз артерий является хроническим диагнозом, поэтому задача пациента – продлить период ремиссии.
Что такое атеросклероз сосудов
Это хроническое заболевание относится к категории сердечно-сосудистых патологий, склонно к периодическим рецидивам в ослабленном организме. Поскольку в стенках сосудов нарушается белково-липидный обмен, врачи заговаривают о таких неприятных понятиях, как «вредный холестерин» и «атеросклеротические бляшки». Указанная болезнь чаще развивается в организме женщин, однако мужчины под воздействием провоцирующих факторов тоже попадают в группу риска. Чаще это атеросклероз дуги аорты, который ведет к развитию неизлечимой ишемии сердца.
Симптомы
Клинические признаки характерного недуга проявляются не сразу, первое время атеросклероз является бессимптомным диагнозом. Дальнейшая симптоматика зависит от отдела сердечно-сосудистой системы, который получает недостаточное количество обогащенной кислородом крови с ценными питательными веществами. Важно определить кровоснабжаемый орган – очаг патологии. Как результат – нарушенная деятельность миокарда, головного мозга, другие осложнения, не всегда связанные с жизнеспособностью человека.
Атеросклероз сосудов сердца
Если возникает характерный недуг, общее самочувствие пациентки постепенно ухудшается, а признаки атеросклероза приковывают к постели, заставляют в очередной раз оформлять больничный лист. Обратить внимание рекомендуется на следующие симптомы заболевания, которые можно временно устранить преимущественно медикаментозными, альтернативными методами:
- острая боль грудной клетки, локализующаяся в области миокарда;
- повышенное давление на грудину;
- признаки стенокардии;
- болезненность при выполнении глубокого вдоха;
- почечная недостаточность;
- риск развития инфаркта;
- снижение и скачки артериального давления;
- патологическое учащение пульса.
Сосудов нижних конечностей
Одинаково в патологический процесс вовлечены верхние и нижние конечности на фоне аномального сужения просвета сосудистых стенок крупных и средних артерий. Такие внутренние отделы удалены от миокарда, однако выраженность симптомов негативно сказывается на общем состоянии пациента, ограничивает его подвижность. Признаки облитерирующего атеросклероза нижних конечностей следующие:
- боль в ногах при длительных прогулках;
- онемение нижних конечностей;
- разность температуры тела и ног, ощутимая при пальпации;
- длительно заживление открытых ран;
- повышенная отечность нижних конечностей;
- нарушение пульса артерий ног;
- ограниченная подвижность.
Сосудов головного мозга
В патологический процесс вовлечены крупные артерии, в структуре которых наблюдается присутствие атеросклеротических бляшек. В результате нарушенного тока крови сбивается привычное происхождение нервных импульсов в кору головного мозга, прогрессирует кислородное голодание, учащается число болезненных приступов мигрени, головокружения и спутанности сознания. В современной кардиологии симптомы такого опасного заболевания следующие:
- частое головокружение и тошнота;
- круги перед глазами;
- дискомфорт в душном помещении;
- снижение памяти, физических и умственных способностей;
- нарушение фазы сна;
- эмоциональная нестабильность;
- нарушенные обменных процессов;
- признаки нарушения психики.
Причины
Перед тем как лечить атеросклероз, необходимо изучить этиологию патологического процесса. Все начинается с формирования тромбов, сужающих просвет сосудов, в результате чего образуются атеросклеротические бляшки, перекрывающие сосуды. Причиной патологии становится скопление жиров, изменение химического состава крови. Основные причины таких патогенных механизмов и факторы риска представлены ниже:
- присутствие вредных привычек;
- одна из стадий ожирения;
- сахарный диабет;
- дислипидемия;
- неправильное питание;
- гиподинамия;
- генетический фактор;
- энергетическое перенапряжение;
- артериальная гипертония;
- возрастные изменения организма;
- малоподвижный образ жизни;
- перенесенные инфекционные заболевания с осложнениями;
- интоксикации и инфекции;
- патологии эндокринной системы;
- длительное воздействие стрессов.

Стадии
Определив, что может вызывать атеросклероз, необходима индивидуальная консультация кардиолога. Прежде чем проводить клинические обследования и лабораторные исследования, показано изучить существующие стадии характерного недуга, высокую вероятность и степень выраженности острого приступа. В современной кардиологии выделяют следующие стадии атеросклероза:
- Первая стадия. Снижение скорости системного кровотока, рост жирового пятна, отсутствие болезненных симптомов.
- Вторая стадия. Липосклероз сопровождается разрастанием и распространением жировой ткани, высокая вероятность тромба и нарушения системного кровообращения.
- Третья стадия. Атерокальциноз сопровождается уплотнением атеросклеротических бляшек, отложением кальция, деформацией сосудов и сужением просвета с риском закупорки.
Диагностика
В современной кардиологии определить коронарный атеросклероз путем сбора данных анамнеза невозможно, помимо осмотра пациента и изучения его истории болезни показано обязательно сдать анализы, посетить ряд узкопрофильных специалистов, пройти комплексное обследование. Специфика и особенности диагностики предусматривает следующие направления:
- биохимический анализ крови;
- дуплексное сканирование брахиоцефальных артерий и конечностей;
- рентгеноконтрастная ангиография;
- ЭКГ, стресс-ЭКГ, ЭхоКГ;
- УЗИ, КТ и МРТ;
- ультразвуковая допплерография сосудов головного мозга;
- рентгенография.
Лечение
При проявлении характерного недуга требуется своевременно начать лечение атеросклероза. Интенсивная терапия может обеспечиваться за счет консервативных методов и физиотерапевтических процедур. Основная цель – определить патогенный фактор и устранить его из жизни клинического больного, нормализовать системный кровоток, понизить уровень вредного холестерина при помощи предписанных медицинских препаратов. Разрешается проводить народное лечение, однако все нюансы требуется дополнительно обсудить с лечащим врачом. При отсутствии эффекта рекомендована операция.

Медикаментозное
Первым делом требуется контролировать свое повседневное питание, исключить жирные и жареные блюда, ограничить потребление соли, специй, жиров животного происхождения, фастфуда. Питание должно быть сбалансированным, содержать достаточное количество растительной клетчатки. Это поможет контролировать вес, пролечить ожирение и убрать живот, избежать очередного приступа. Что касается приема медицинских препаратов, их определяет знающий кардиолог строго по медицинским показаниям. Это такие фармакологические группы:
- Никотиновая кислота и препараты с ее содержанием для обеспечения антиатерогенных свойств, устранения вредного холестерина и триглицеридов;
- Секвестранты желчных кислот для снижения концентрации липидов в клетках. Это препараты Колестирамин, Колестипол, Колесевелам.
- Бета-блокаторы для устранения неприятных симптомов, снижения степени выраженности болевого приступа. Это Карведилол, Метопролол,Беталок.
- Диуретики с мочегонным эффектом для качественной чистки крови от холестерина. Это Гипотиазид, Диакарб, Индапамид.
- Блокаторы кальциевых каналов, представленные такими медицинскими препаратами, как Анипамил, Финоптин, Галлопамил.
- Фибраты для синтеза собственных жиров. Это Клофибрат, Безафибрат, Фенофибрат, Безафибрат, Гемфиброзил.
- Статины для ускорения расщепления и выведения жиров. Это Симвастатин, Аторвастатин, Розувастатин.
Хирургическое
Если консервативные методы оказались на практике неэффективные, пациенту назначают проведение операции для устранения всех проявлений атеросклероза, обеспечение качественной чистки сосудов и длительного периода ремиссии. Поскольку такое заболевание составляет угрозу жизни пациента, врач предлагает одно из представленных ниже хирургических вмешательств в условиях стационара:
- Тромболитическая терапия. Патогенный сгусток растворяется, при этом системный кровоток нормализуется, сосуды чистятся.
- Ангиопластика. Сосудистый просвет расширяется за счет нагнетания кислорода при помощи специального медицинского баллона.
- Шунтирование. Создание нового кровотока при помощи сосудов в обход потенциального участка поражения.
- Эндартерэктомия. Качественная чистка сосудистых стенок специальными инструментами, отмечается устойчивая положительная динамика.
После проведения операции ощущения у пациента не самые приятные, поэтому требуется длительный период реабилитации. Чтобы приводить общее состояние в норму, больному требуется пройти медикаментозный курс, исключить воздействие патогенных факторов, отказаться от вредных привычек и нормализовать повседневный режим питания. Способствовать этому будет растительная клетчатка, витамины, белки, исключение из суточного рациона сахара и вредных липидов. При атеросклерозе можно задействовать методы альтернативной медицины, и тогда патогенные факторы легко устранимые.
Народные средства
От атеросклероза врачи рекомендуют использовать отвар шиповника, который обладает устойчивым мочегонным эффектом. Лекарство продуктивно чистит засоренные сосуды, выводит вредный холестерин, липиды, токсичные вещества. Для приготовления целебного отвара 1 ст. л. сухой травы запарить 1 ст. кипятка, настоять и процедить, принимать внутрь после еды дважды за сутки – утром и вечером. Другие народные рецепты от атеросклероза представлены ниже, полезны для проблемных сосудов:
- Корни девясила измельчить, готовую смесь в объеме до 1. ч. залить 300 мл воды, добавить душицу, пастушью сумку, ежевику. Закипятить, проварить 5-7 минут. Принимать готовый состав в течение дня равными порциями.
- 50 г японской софоры залить 500 г водки, настоять в темном месте 30 дней. Принимать внутрь по 1 ч. л. трижды за сутки, желательно перед приемом пищи, запивать достаточным количеством жидкости.
- 50 г гвоздики поместить в стеклянную емкость, залить 500 мл водки, настаивать состав на протяжении 2-3 недель. Принимать по 1 ч. л. настоя трижды в сутки, при этом удостовериться, что хронические болезни желудка отсутствуют.
Сок лука с медом от атеросклероза
Это эффективное средство против атеросклероза, которое можно приготовить в домашней обстановке. Требуется 300 г отжатого на терку чеснока (репчатого лука) соединить с соком трех лимонов. Перемешать, поместить в стеклянную емкость, настоять в холодильнике на протяжении ночи. По 1 ч. л. состава разбавлять в стакане теплой воды, принимать перорально.
Осложнения
Если болезнь атеросклероз протекает в осложненной форме, не исключены осложнения даже после длительного лечения. Особенно опасны последствия проведенной операции, поэтому требуется тщательно подготовиться к хирургическому вмешательству, пройти диагностику и сдать все необходимые анализы. Среди потенциальных осложнений атеросклероза требуется выделить следующие опасные патологии:
- сердечная недостаточность;
- острая закупорка сосудов;
- инфаркт внутренних органов;
- скоропостижный летальный исход;
- разрыв аневризмы артерии.

Профилактика
Чтобы избежать атеросклероза, для продуктивной чистки сосудов требуется задействовать методы альтернативной медицины в целях надежной профилактики. Кроме того, показано изменить привычный образ жизни, придерживаться основных правил правильного питания, заниматься спортом и совершать пешие прогулки на свежем воздухе. При склонности к атеросклерозу не лишними будет поливитаминный комплекс для укрепления сосудистых стенок, положено пить достаточное количество воды для нормализации водного обмена организма.
Что такое атеросклероз сосудов - причины и симптомы, диагностика и лечение

