Радикулит - определение. Радикулит: возможные причины, симптомы и схема лечения
Радикулит - определение. Радикулит: возможные причины, симптомы и схема лечения
Болями в спине современного человека не удивишь. Иногда они возникают периодически и исчезают бесследно, но нередко такие болевые ощущения с завидной периодичностью терзают человека. Это может быть радикулит. Что это такое за болезнь, почему она возникает, и какие симптомы при этом могут наблюдаться у человека – об этом и хочется рассказать.
Терминология
В первую очередь надо разобраться с понятиями. Итак, радикулопатия или же радикулит – что это такое? Это сильные боли, которые человек может ощущать не только в спине, но еще и в шейном отделе. Появляться они могут не только во время движения, но и в спокойном состоянии тела. Обязательно надо сказать о том, что это не самостоятельное заболевание, а комплекс симптомов, которые спровоцированы раздражением или же защемлением спинномозговых нервов. Занимается данными проблемами невропатолог.
Причины возникновения
Разобравшись в понятии «радикулит», что это такое и как еще в медицине называется данная болезнь, обязательно надо рассказать о причинах ее возникновения. Так, в самом начале надо отметить, что это бич людей преклонного возраста. Статистика говорит о том, что примерно 10% людей старше 40 лет не понаслышке знают о том, что же это такое. А все дело в том, что с возрастом у человека вымываются из организма важнейшие минеральные вещества. А это является главной причиной различных проблем с позвоночником и околопозвоночными нервами. Надо отметить, что даже небольшая перегрузка тела или же маленький сквознячок способен у людей старшего возраста вызвать такую болезнь, как радикулит.
Но чаще всего радикулит вызывают различные формы остеохондроза. Согласно статистике, это происходит в 95% всех случаев. Причины этому – дистрофические изменения межпозвонковых дисков и различные осложнения этой болезни. Также радикулит может быть следствием травмы позвоночника, опухолей, болезней внутренних органов.
Медики также говорят о том, что радикулит – это один из симптомов межпозвоночной грыжи. Вызывать такое вот раздражение нервных корешков может также и стеноз позвоночника (сужение спинномозговых каналов).
Основные симптомы
Итак, радикулит. Что это такое – понятно. Теперь нужно рассказать о том, какие же симптомы сопровождают данное заболевание.
- Боли. При данной болезни боль может быть как острой, так и тупой. Очень редко она локализируется в одном месте, чаще всего отдает в различные отделы позвоночника.
- Нарушение чувствительности. При данной болезни нервные волокна повреждаются, что может приводить к онемению некоторых участков тела. Потеря чувствительности нередко сопровождается покалыванием или же ощущением жжения. Нередко при данной болезни нервные импульсы прерываются, из-за чего мышцы просто перестают нормально работать. Может даже возникать атрофия мышц.
Вид 1. Шейный радикулит
Существует три вида радикулопатии. Первый из них – именно шейный радикулит. Из одного названия можно понять, что локализируется он в шейном отделе. Симптоматика стандартная. Боль может быть в любой части шеи, в зависимости от того, где находятся пораженные нервные корешки.
Вид 2. Радикулит грудного отдела
Следующий вид радикулопатии – это грудной радикулит. Из названия можно сделать простой вывод, что локализируется он в середине позвоночника. Характерно покалывание, боль с иррадиацией, мышечная слабость и онемение пораженных участков. Стоит сказать о том, что грудной радикулит встречается крайне редко. Всему виной незначительная гибкость данного отдела позвоночника. Потенциальными причинами чаще всего выступают дегенеративные изменения дисков, грыжи дисков, стеноз и т.д.
Вид 3. Поясничный радикулит
Итак, радикулит поясничного отдела. Локализируется в таком случае заболевание в нижнем отделе спины, в поясничной ее части (именно там, де располагается центр тяжести тела человека). Поэтому проблема может также называться крестцовый радикулит. Симптоматика при данном виде заболевания та же, что и при остальных. Важно отметить, что именно этот подвид болезни в медицине называют ишиалгией. Наиболее явным симптомом при данном подвиде болезни является боль, которая распространяется на бедра и ягодицы. Возникает радикулит поясничного отдела чаще всего как следствие таких болезней, как артрит, грыжа или же протрузия диска, дегенеративные изменения позвонков, компрессионный перелом и др. проблемы.
Диагностика
Как уже было выше сказано, радикулит – это набор симптомов, а не отдельное заболевание. Однако при таких вот проблемах лучше всего обратиться за помощью к доктору. Так, комплекс его действий будет следующим:
- Выяснение симптоматики. Доктору нужно будет узнать о характере, интенсивности боли, ее длительности и распространении.
- Далее доктор осмотрит пациента. Процедура будет проходить с ощупыванием пораженных мест. Так врач сможет определиться с объемом движений пациента и слабостью его мышц.
- Может понадобиться неврологическое обследование. В таком случае доктор проверит чувствительность и рефлекторную активность мышц.
- Также врач может направить пациента на рентген. Это необходимо для того, чтобы выявить дегенеративные изменения в различных отделах позвоночника.
- Иногда больного отсылают на КТ или МРТ. Эти исследования отлично визуализируют наличие компрессии корешков.
- ЭМГ. Это исследование дает возможность определиться со степенью повреждения нервных волокон.
Лечение
В самом начале нужно сказать о том, что лечение будет зависеть от того, какие именно симптомы проявляются при данном заболевании. А также и от того, что же вызвало радикулит. Так, изначально справиться надо с причиной болезни. Что касается симптомов, то медикаментозное лечение будет направлено на то, чтобы снять боль, воспаление и уменьшить возможный отек.
-
техники в первую очередь направлены на вытяжение позвоночника по всей своей оси. Также они помогают отлично снять спазм и боль, что очень важно для больного.
- ЛФК. Организму важны дозированные физические нагрузки. Они могут помочь восстановить биомеханику позвоночника, а также нормальный стереотип передвижения.
- Иглоукалывание. Происходит воздействие на биологически активные точки человека при помощи специальных игл.
Массаж
Одной из самых действенных методик является именно массаж при радикулите. Так, хорошо если его могут делать профессионалы. Однако в противном случае эти действия может проводить любой член семьи.
- Поглаживания. Это начальный этап (занимает примерно 3-5 минут), проводится для того, чтобы размять мышцы и подготовить их к более серьезным упражнениям.
- Разминание. По времени данный этап занимает около 20 минут. При данных движениях происходит ускорение кровотока, обмена веществ. Также уменьшается отек и спазм мышц. Вариантов разминки – огромное количество. Выбрать нужно тот, который максимально помогает больному.
- Растирание. Данные движения должны проводиться примерно 5 минут. Они помогают устранить застой и закупорки в кровеносных сосудах, возвращают тонус мышцам. Производятся данные движения подушечками пальцев, интенсивней, чем поглаживание, но и не так активно, как разминание.
- Поглаживание. Первый и последний этап схожи между собой. Однако в данном случае цель действий – привести нервную систему в порядок.
Итак, массаж при радикулите закончен. Однако больному вставать не рекомендуется. Нужно полчасика полежать, укрывшись одеялом. После этого больной участок нужно укутать теплым платком на два часа.
Медикаменты
Избавиться от некоторых симптомов радикулита можно при помощи медикаментов.
- Обезболивающие препараты. Таблетированные формы: препараты «Нимесулид», «Ибупрофен». Инъекционные препараты: «Кетанов», «Дексалгин». Также весьма активным является пластырь «Олфен».
- Мази от радикулита. Мазь «Быструм гель», «Фастум гель», «Вольтарен», «Дикловит».
Народные средства
Уже практически полностью рассмотрена такая проблема, как радикулит (симптомы). Лечение народными средствами – вот о чем также важно рассказать.
Что такое поясничный радикулит: симптомы и медикаментозное лечение, альтернативные варианты терапии
Характерные симптомы радикулита известны многим. При сдавлении нервных корешков человек испытывает мучительные боли в области поясницы, не может разогнуться, самостоятельно обуться или свободно присесть на стул. Приступ радикулита отодвигает домашние и профессиональные обязанности на второй план. Человек мечтает скорее избавиться от боли, вернуться к нормальной жизни.
Врачи предупреждают пациентов о тяжёлых последствиях, которые несёт для позвоночника такое заболевание, как радикулит поясничный. Симптомы и лечение патологии, причины поражения нервных корешков, профилактика осложнений – полезная информация для всех, кто хочет быть здоровым и активным в любом возрасте.
Радикулит: что это
Негативная симптоматика в поясничном отделе возникает при ущемлении или воспалении корешков спинного мозга, выходящих из него в зоне поясницы. Почему именно эта область страдает чаще всего? Причина – высокая нагрузка на поясницу в любом положении. Даже без активных движений, когда человек сидит или стоит, поясничный отдел испытывает напряжение.
Радикулит проявляется интенсивными болями, иррадирующими в ягодицы, ноги, низ живота. Основная задача терапии – погасить воспалительный процесс, вернуть пациенту радость движения.
Причины развития патологии
Воспаление нервных корешков развивается на фоне следующих заболеваний:
-
. Очаг воспаления находится в позвоночном столбе. Проблема возникает на фоне инфекционных болезней: сифилиса, туберкулёза;
- миозит. Воспаление мышечной ткани в поясничной зоне;
- вирусные инфекции. С током крови и лимфы возбудители проникают в позвоночный столб, провоцируют воспаление чувствительных спинномозговых корешков.
Узнайте инструкцию по применению геля Бишофит для лечения и профилактики заболеваний суставов.
Как лечить хондроз грудного отдела позвоночника? Эффективные варианты терапии собраны в этой статье.
Ущемление нервной ткани происходит в следующих случаях:
- врождённые аномалии позвоночника (кифоз, сколиоз, лордоз);
- травмы различного характера, чаще, перелом или смещение позвонков;
- хронические патологии в области позвоночника: болезнь Бехтерева, остеохондроз, ревматоидный артрит, межпозвонковая грыжа.
Провоцирующие факторы:
- недостаток движения, слабый мышечный корсет;
- пожилой возраст (позвонки и хрящевая ткань изношены);
- избыточная масса тела;
- сахарный диабет, нарушение работы щитовидной железы;
- частое переохлаждение;
- высокие нагрузки на позвоночник при тяжёлой работе, связанной с поднятием и перемещением грузов.
Первые признаки и симптомы
Основной признак патологии – острая боль в поясничном отделе, отдающая в верхнюю часть бедра. При ущемлении и воспалении нервных корешков болевой синдром распространяется на ягодицы, голень, переднюю часть стопы, область большого пальца ноги.
Существуют другие признаки поясничного радикулита:
- боли при мочеиспускании;
- снижение двигательной функции нижних конечностей, периодическое онемение ног;
- болевые ощущения в нижней части живота;
- уменьшение дискомфорта в положении лёжа на спине или боку, стоя на четвереньках, если под живот подложена большая подушка;
- эректильная дисфункция, сильные боли при половом акте.
Диагностика
При уточнении диагноза врач ориентируется на характерные признаки патологии:
- симптом Бонне. С поражённой стороны ягодичная складка разглаживается;
- симптом Ласега. Пациент поднимает вверх прямую ногу с проблемной стороны. При усилении боли, негативных ощущениях в ягодицах, бедре, диагноз «поясничный радикулит» подтверждается;
- симптом Дежерина. Болевой синдром в пояснице усиливается при чихании, кашле;
- симптом Нери. Резкая боль в поясничном отделе возникает, если пациент резко опускает голову;
- симптом Бехтерева. Больной рефлекторно сгибает ногу с проблемной стороны, при смене положения «лёжа» на положение «сидя».
Для уточнения диагноза доктор нередко назначает:
- рентгенографию, МРТ, КТ;
- общий анализ крови, исследование мочи.
Возможные осложнения

Врачи предупреждают: нельзя запускать радикулит, использовать только домашние методы лечения вместо препаратов. Несвоевременное обращение в медучреждение даёт болезни больше шансов для разрушения костной ткани.
Запущенные стадии радикулита часто сопровождаются компрессионным переломом позвонков, активным воспалительным процессом, серьёзным ограничением подвижности, мучительными болями в нижней части туловища. Здоровье уходит на глазах, человек нередко получает группу инвалидности.
Лечение медикаментозными препаратами
Как лечить радикулит? После обследования, уточнения стадии патологического процесса доктор предложит схему терапии. Лечением радикулита занимается ортопед-травматолог (ревматолог) и невролог. Оптимальный вариант – попасть на приём к вертебрологу. Важен индивидуальный подход, учёт возраста, крепости костно-мышечного корсета, общего состояния больного.
Задачи лекарственной терапии:
- уменьшить боль;
- остановить воспалительный процесс;
- улучшить питание спинномозговых корешков;
- снять мышечный спазм.
Препараты группы НПВС
Комплексное воздействие нестероидных противовоспалительных составов объясняет их применение для медикаментозного лечения радикулита в поясничном отделе. Таблетки и мази уменьшают воспаление, обезболивают.
На первом этапе доктор назначает более слабые составы с минимальным количеством побочных эффектов – Парацетамол или Ибупрофен. При отсутствии результата применяются лекарства с более активным действием: Целекоксиб, Нимесулид, Пироксикам, Мелоксикам.
[note]Важно! Капсулы и таблетки разрешено принимать только после еды: препараты раздражают слизистые желудка и кишечника. Обязательно достаточное количество жидкости (не менее ½ стакана) во время приёма лекарств.[/note]
Глюкокортикостероиды
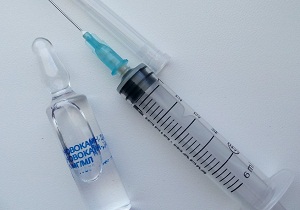
При отсутствии терапевтического эффекта от НПВС врачи назначают гормональные препараты в виде инъекций (блокад). Для снятия болезненных ощущений применяются монопрепараты или состав, приготовленный из двух и более лекарственных растворов. После внутримышечной блокады боль стихает, мягкие ткани расслабляются.
Эффективные гормональные препараты и составы для блокад:
- Новокаин с витамином В.
- Гидрокортизон.
- Кеналог.
- Дипроспан.
- Кеторолак.
- Лоракорт.
- Флостерон.
Глюкокортикостероиды не лечат радикулит, они лишь снимают мучительные проявления во время приступов. Основной упор при терапии патологии идёт на НПВС, миорелаксанты, препараты, улучшающие кровообращение. Глюкокортикостероиды имею массу негативных эффектов. Многие сильнодействующие составы разрешено использовать в качестве «скорой помощи» не чаще двух-трёх раз на протяжении месяца.
Миорелаксанты
Препараты, расслабляющие мышцы, незаменимы при медикаментозном лечении поясничного радикулита. Именно мышечный спазм усиливает болевой синдром, не даёт человеку спокойно разогнуть спину, наклониться, присесть на стул или завязать шнурки.
Инъекции миорелаксантов эффективны при любой стадии радикулита. Препараты, улучшающие нервно-гуморальную регуляцию, улучшающие питание спинномозговых корешков, применяются в комплексе с НПВС и составами для активизации кровообращения.
Эффективные миорелаксанты:
- Мильгамма.
- Нейрорубин.
- Комбилипен.
[note]Важно! При лечении радикулита в поясничном отделе инъекции витаминов в комбинации В6 и В12 чередуются с лекарственным раствором из витаминов В1 и В12. Схема проверена годами, отмечен терапевтический эффект, снижается риск судорог.[/note]
Препараты, активизирующие кровоснабжение поражённых тканей
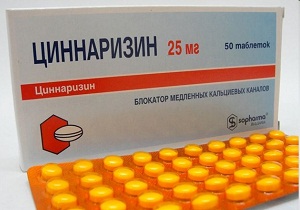
Лекарственные растворы применяются в виде внутримышечных инъекций или капельниц. Применение препаратов этой группы повышает качество терапии при радикулите.
Улучшают кровоснабжение тканей уколы от радикулита:
- Циннаризин.
- Ксантинола никотинат.
- Трентал (Платифиллин).
Физиотерапия
Эффективные процедуры улучшают состояние позвонков, мышечной ткани, уменьшают воспаление. Физиотерапевтические сеансы усиливают действие лекарственных средств, облегчают состояние пациента.
Доктор назначает:
- магнитотерапию;
- иглоукалывание;
- электрофорез.
Узнайте подробности о причинах возникновения и способах лечения остеофитов поясничного отдела позвоночника.
Эффективные методы лечения спондилоартроза пояснично — крестцового отдела позвоночника описаны в этой статье.
Перейдите по адресу http://vseosustavah.com/sustavy/ruk/luchezapyastnyj/gigroma.html и прочтите о вариантах терапии гигромы на запястье руки без оперативного вмешательства.
Лечебная гимнастика
Комплекс упражнений для укрепления мышц спины – один из основных элементов терапии радикулита. После уменьшения негативной симптоматики, затухания воспалительного процесса доктор разрешает умеренную нагрузку на поражённую область.
Физические упражнения полезны для мышц и позвоночника:
- улучшается кровоснабжение;
- повышается эластичность тканей;
- перераспределение нагрузки уменьшает компрессию, снижает риск переломов позвонков;
- активизируются обменные процессы;
- замедляются дегенеративно-дистрофические изменения в позвоночнике;
- укрепляются мышцы, связки.
[note]Информация для пациентов! Нередко вертебрологи наряду с лечебной гимнастикой назначают сеансы массажа и мануальной терапии. Дополнительное воздействие даёт положительный эффект только при проведении процедур опытным врачом. Непросто найти квалифицированного мануального терапевта, но доверять позвоночник шарлатанам и неспециалистам не стоит: неумелые действия наносят вред ослабленным позвонкам, иногда приводят к инвалидности.[/note]
Профилактические рекомендации
Предупредить радикулит проще, чем половину жизни мучиться от болезненных приступов. При неправильном лечении, отсутствии внимания к здоровью позвоночника, в тяжёлых случаях человеку грозит инвалидность, отказ от привычных профессиональных занятий. Задача пациента – предупредить развитие радикулита, при врождённых аномалиях костно-мышечного корсета – снизить вероятность осложнений.
Прислушайтесь к рекомендациям врачей. Выполнение правил уменьшит риск поражения спинномозговых корешков и мышечной ткани.

Рекомендации:
- снижение нагрузок на позвоночник при тяжёлой работе (бандаж, защитный пояс);
- отказ от поднятия и перемещения предметов, вес которых выше установленных норм;
- регулярная гимнастика для спины и нижних конечностей с обязательным включением упражнений на растяжку;
- правильное питание. Полезные продукты: нежирный кефир, творог, йогурт, растительные масла, злаки. В меню должно быть диетическое мясо, рыба лососевых пород, орехи, мёд, твёрдый сыр, овощи, некислые фрукты и ягоды;
- контроль веса. Ограничение жиров, особенно, животных, сладостей, сдобы, газированных напитков с подсластителями и консервантами, оптимальное количество углеводов;
- двигательная активность, разминка на протяжении дня при «сидячей» работе: круговые вращения головой, наклоны вперёд – назад, повороты корпуса;
- после 40 лет – регулярные визиты к ортопеду-травматологу, вертебрологу и неврологу для контроля состояния позвоночника. Инструментальная диагностика – оптимальное решение для выявления остеохондроза, спондилёза, протрузий на ранней стадии;
- лечение заболеваний щитовидной железы, контроль состояния здоровья при сахарном диабете;
- терапия острых и хронических инфекционных болезней.
[note]Медикаментозное лечение радикулита поясничного отдела, специальная гимнастика, физиотерапия, изменение образа жизни улучшают прогноз при патологии с мучительной симптоматикой. При активном взаимодействии, доверии, взаимопонимании врача и пациента радикулит постепенно отступит.[/note]
Больше полезных советов для лечения поясничного радикулита в следующем видео:
Радикулопатия поясничного отдела позвоночника
Поясничный радикулит является частой патологией позвоночного столба. Это заболевание выявляется у пациентов, страдающих защемлением нервных окончаний поясничного отдела позвоночника. Существует большое количество причин, вызывающих данную патологию. Благодаря этой особенности рекомендуется посетить специалиста. Он определит характер заболевания и назначит необходимое терапевтическое воздействие.

Характеристика радикулопатии
Радикулит выявляется вследствие защемления нервных корешков в различных отделах позвоночного столба. При поясничном радикулите наблюдается снижение работы нервных окончаний в пояснично-крестцовом отделе позвоночника. Такое явления сопровождается смещение одного или нескольких сегментов с привычного месторасположения. Смещение происходит под действием разнообразных патологических факторов.
Существует несколько форм патологического процесса. Оно протекает в несколько стадий. Первая стадия называется дисколгической. На этом этапе у пациента возникает отек мышечного каркаса. Мышечная ткань воспаляется, становится грубой и неэластичной. Это вызывает ощущение дискомфорта в области поясницы. Также процесс сопровождается снижением привычной амплитуды движения. Наклоны в области поясницы сопровождаются незначительной тянущей болью. Чтобы избежать этого явления пациент совершает движения с меньшей амплитудой. При дисколгическом поясничном радикулите часто наблюдается такой симптом, как прострел. Данное явление указывает на развитие патологического процесса в нервных окончаниях.
Выделяется также невралгическая стадия радикулита. Она является переходом поясничного радикулита в хроническую форму. При невралгии поясницы происходит воспаление в нервной ткани. Сдавленные корешки воспаляются и перестают нормально функционировать. Этот процесс сопровождается постоянной тупой болью в области пораженного участка. Двигательная активность при этом восстанавливается. Наблюдается усиление боли при выполнении длительных наклонов туловищем. Такой радикулит может сопровождаться развитием дополнительных осложнений. Если на этом этапе пациент не получает врачебной помощи, возникают неисправимые негативные процессы. Они могут вызвать инвалидность.
Следует учитывать также, что радикулит может протекать в острой и скрытой форме. При острой патологи у пациента симптоматика выражено ярко, симптомы появляются внезапно.

Заболевание может сопровождаться повышением температуры тела и лихорадочным синдромом. Скрытая форма имеет смазанную клиническую картину. Болезненность возникает в редких случаях и имеет недлительную продолжительность. По этой причине многие пациенты считают, что это явление было временным и не имеет патологического происхождения. Дальнейшее течение заболевания может привести к сильному воспалению в костной ткани.
Причины защемления нервных окончаний
Рассматривается большое количество патологических факторов, которые могут вызвать защемление нервных окончаний. Выделяются следующие причины поясничной радикулопатии:
- Воспалительные заболевания мышечной и нервной ткани;
- Генетические особенности пациента;
- Перенесенные ранее дегенеративные патологии костной ткани;
- Нехватка определенных видов микроэлементов в организме;
- Травматические процессы в пояснице;
- Температурные особенности окружающей среды;
- Нерациональная двигательная активность.
Основной причиной поясничного радикулита считаются воспалительные заболевания мышечной ткани. Воспаление в мышцах сопровождает нерациональную физическую нагрузку. При подъеме тяжелых предметов или длительной физической работе может произойти спазмирование тканей. Спазм вызывает замедление кровообращения на пораженном участке. При этом образование новых клеток останавливается. Мышечная ткань атрофируется, формируется стойкий воспалительный процесс. Спазмированные мышцы сдавливают поясничные сегменты позвоночника. Они меняют свое нормальное расположение. Часть позвоночного диска выдавливается за пределы позвоночника. Нервные корешки, которые окружают сегмент, попадают в пространство между позвонком и диском. Возникает поясничная форма радикулита.
Было установлено, что радикулит имеет наследственную природу. Многие пациенты имеют родственников, которые страдают этим заболеванием. Связано это с особенностями внутриутробного формирования нервной ткани. Система первоначально работает неправильно. Корешки могут иметь недоразвитые окончания. При резком отключении деятельности одного или нескольких окончаний возникает заболевание.
Необходимо внимательно изучить анамнез больного. У некоторых пациентов имеются перенесенные ранее дегенеративные заболевания костной ткани или хронические виды патологий. К таким проблемам относится остеохондроз поясничного отдела, рахит, перенесенный в детстве. При остеохондрозе наблюдается разрушение твердого каркаса позвонков. При этом процесс часто возникает у представительниц прекрасного пола. Он сопровождается выведение части строительных веществ из каркаса костей. Поврежденный сегмент оказывает патологическое воздействие на межпозвоночный диск. Он становится плоским, границы дика выходят за пределы позвоночника. При таком процессе часто наблюдается появление дополнительных заболеваний. К ним относится и поясничная форма радикулита.
При рахите у больного страдает весь костный каркас. Кости теряют свою плотность. Ткань становится мягкой, меняет свою нормальную форму. При дальнейшем росте увеличивается нагрузка на позвоночный столб. Позвонки смещаются, диски деформируются. Кроме радикулита, в этом случае, наблюдаются дополнительные патологии позвоночника.
Не все люди в течение жизни получают необходимое количество витаминов и минералов с пищей. Нехватка микроэлементов компенсируется приемом синтетических препаратов. Если же этого не делается, возникает вымывание части веществ из твердого каркаса тела. Основное значение имеет в этом случае кальций. При его вымывании из костей происходит изменение структуры позвонков. Сегменты становятся хрупкими. Возникает разрушение твердого каркаса позвонка.
В редких случаях диагностируется травмирование поясничного отдела позвоночника. При падении на копчик, происходит усиление давления на межпозвоночные диски. Они меняют свою форму и локализацию. Также при травме может появиться трещина на отдельном сегменте. Оба этих процесса сопровождаются появлением поясничного радикулита. При отсутствии симптоматики пациенту необходимо посетить специалиста. Некоторые изменения можно выявить только на рентгенографическом исследовании.
Количество пациентов, страдающих поясничным радикулитом, увеличивается в осенне-весенний период. В это время года многие люди носят легкую одежду. Погода же сохраняет свою непостоянность. Резкий перепад температуры окружающей среды сопровождается изменением структуры мышечной ткани. В ней возникает воспалительный процесс. Воспаление сопровождается отеком со стороны мышечного каркаса. Отекшая ткань влияет на функцию нервных волокон.
Частой причиной поясничного радикулита является неправильно выполненное движение. Резкое сгибание туловища влияет на неправильную работу мышц. Они сокращаются, возникает область сдавленных сосудов и нервных окончаний.

Так возникает прострел в пояснице. Разгибательное же движение в этом случае сопровождается точечной пульсирующей болью. Далее, пациент не может совершать сгибательно-разгибательных движений позвоночником.
Необходимо учитывать и скрытые опухолевые процессы в позвоночном столбе. Современные медики в последние годы часто сталкиваются с грыжей позвоночника. Грыжа формируется из выдавленной части межпозвоночного диска. При постоянном использовании этого отдела грыжа значительно увеличивается в размерах. Основное лечение данной патологии осуществляется хирургическим методом.
Обнаруженные опухоли не всегда являются грыжей. В некоторых случаях происходит непроизвольное разрастание тканей. При выявлении новообразования в поясничном отделе позвоночника необходимо провести гистологическое исследование. Возможной природой новообразования может стать онкологический процесс. Установление онкологии требует точной работы нескольких специалистов. Затягивание этой причины поясничного радикулита может привести к летальному исходу.
Симптомы радикулопатии в поясничном отделе
Симптоматика поясничного радикулита зависит от характера ее протекания. При острой форме радикулита у пациента выявляются следующие признаки:
- Острая точечная боль в области поясницы;
- Отсутствие двигательной активности;
- Отек мышечной ткани;
- Гиперемирование кожных покровов.
При исследовании поврежденного участка наблюдается гиперемия кожных покровов. Ткани на ощупь твердые, плотные. При сильном нажатии на определенную точку наблюдается усиление болевого синдрома. Пациент жалуется на пульсацию в позвоночнике и невозможность нормально передвигаться. Все эти симптомы требуют диагностики в медицинских условиях.

Хроническую же форму радикулита сопровождают симптомы, которые не имеют яркой клинической картины. Болезненность сопровождает определенные движения. В редких случаях она отсутствует полностью. Обострение радикулита у таких пациентов происходит в определенный сезон. Часто воспаление возникает в осенний период. Таким пациентам требуется пройти несколько видов диагностических мероприятий.
Лечение радикулопатии
Боль в пояснице является основным видом осложнения. Основной задачей врачей считается снятие мышечного спазма и восстановление питания нервных окончаний. Для снятия спазма применяются миорелаксанты. Данные лекарственные средства принимаются не более 3–4 дней. Дальнейшая терапия такими средствами может привести к мышечной атрофии.
Воспаление снимается противовоспалительными средствами. Они могут иметь различную форму выпуска. Существует большое количество таблетированных и инъекционных форм. Подбор лекарственного средства проводится специалистом. Самостоятельно принимать такие препараты не рекомендуется.
После снятия воспаления пациенту назначается мануальная терапия. Она осуществляется при помощи массажа. Методика массажа также зависит от характера заболевания. Мануальную терапию можно усилить при помощи акупунктуры. Постановка иголок проводится на специальные точки, отвечающие за болезненность и обменные процессы.
Заболевание вызывает развитие осложнений со стороны различных систем. Чтобы избежать появление неприятных последствий, следует своевременно лечить поясничный радикулит.
Радикулит: как вести себя в период обострения
Радикулит – одно из самых распространенных заболеваний позвоночника. Привести к его возникновению могут самые разные причины.
Чаще всего радикулит начинается с появления в поясничной области внезапной пронизывающей боли, которую нередко называют «прострел». Человек двигается с большим трудом и обычно вынужден лежать. Такие приступы, как правило, случаются при резких движениях, особенно при разгибаниях после работы в наклоненной позе.
Бывает, что боли проявляются постепенно, охватывая всю поясничную область или только одну половину поясницы, а затем распространяются на заднюю поверхность бедра, голень и стопу.
Такая боль усиливается при движениях, кашле, особенно беспокоит ночью, а в первые дни болезни приходит даже при простом изменении положения тела в постели. В покое, а также днем боль проявляется менее интенсивно.
У одних людей боли могут быть нерезкими и вполне терпимыми, человек может продолжать работать в своем обычном режиме, а у других боли бывают настолько сильными, что вынуждают не только не покидать постель, но даже стараться не дышать.
Температура поднимается редко и, как правило, не превышает 37,2–37,4 °C.
Сон нарушается лишь в том случае, если имеются резкие боли.
Поскольку при натуживании боли усиливаются, то могут возникать запоры.
Жалобы на ощущение покалывания, жжения, онемения или похолодания в области бедра или голени. Может изменяться чувствительность кожи на отдельных участках в области поясницы или на больной ноге. При этом в начале заболевания чувствительность обычно обостряется, а затем снижается.
Самую резкую боль человек чувствует при надавливании на поясничную область по ходу седалищного нерва, и потому очень болезненны движения, при которых пораженные отделы нервной системы подвергаются натяжению, то есть при поднятии выпрямленной ноги, наклонах туловища вперед и в стороны, всевозможных резких движениях, например при кашле.
Изменяется походка. Во время ходьбы человек все время слегка сгибает ногу в колене, старается полностью не наступать на нее, опираясь преимущественно на носок.
При затяжных формах радикулита постепенно нарастает утомляемость, человек становится раздражительным, снижается аппетит и расстраивается сон. По мере выздоровления и уменьшения болей все эти явления быстро проходят, работоспособность восстанавливается и раздражительность пропадает.
Бывают случаи, когда радикулит продолжается всего несколько дней, иногда – несколько недель, в зависимости от лечения. В тяжелых случаях, трудно поддающихся лечению, заболевание растягивается до нескольких месяцев. Очень важно поэтому при первых же признаках возникновения радикулита обратиться к врачу.
Как вести себя в период обострения
Как спать
- Основу постели должен составлять деревянный щит с жестким матрацем; наклонно-головной конец щита поднимают на 15–20 см.
- Тем, кто привык спать на животе, в период обострения болезни надо класть под живот небольшую плоскую подушку, которая поможет избежать дополнительных болей.
- Чаще меняйте положение тела, напрягая и расслабляя группы разных мышц.
- Ограничьте сексуальные контакты, предоставив активную роль
здоровому партнеру.
Как вставать
- Нельзя резко вскакивать с постели.
- Проснувшись, надо осторожно потянуться, вытянув руки над головой.
- Лежа в постели, следует проделать хотя бы несколько дыхательных упражнений.
- Вставать с постели надо медленно, опираясь на выпрямленные руки и максимально сгибая позвоночник в поясничном отделе.
- Для более безопасного подъема лучше лечь на живот и только затем опустить ноги на пол. Из этого положения, опершись руками на постель, осторожно встать, не сгибаясь в пояснице.
Как сидеть
- Каждые четверть часа следует проделывать легкую разминку, не сходя с места, а каждый час – пятиминутную двигательную паузу с ходьбой на месте, потряхиванием расслабленными руками, осторожными круговыми движениями головой и наклонами.
- Спина должна опираться на спинку стула, желательно сплошную, чуть отклоненную назад с повторением изгиба позвоночника. Если спинка прямая, то под область поясницы нужно подложить тугой валик или небольшую плоскую подушку.
- Опасно и нежелательно сидеть в позе вынужденного сгибания.
Как работать
- Нельзя поднимать груз больше 10 кг.
- При поднятии груза нельзя стоять на выпрямленных ногах, наклонившись вперед.
- Груз надо разделить на равные части и носить в руках, максимально приближенных к туловищу.
- Нельзя поднимать груз выше уровня плеч.
- Во время поднятия груза нельзя одновременно делать повороты туловища.
- При переноске груза на значительное расстояние надо использовать рюкзак, а не нести груз в руках.
В остальном лечение радикулита подразумевает комплекс мероприятий, направленных на снятие боли и на устранение причины заболевания. Поскольку инфекция является основным фактором, приводящим к возникновению заболевания, при радикулите очень важно вылечить основное заболевание. Иногда простое удаление миндалин может привести к исцелению.
Пояс от радикулита – как выбрать подходящий вариант?
В качестве дополнительного средства лечения используется пояс от радикулита. Он дает согревающий и массажный эффект, помогает снять болевой синдром и защищает от негативного воздействия холода. Существуют разные виды поясов – они отличаются материалом изготовления. Поэтому полезно знать о том, как выбрать наиболее подходящий вариант.
Показания и противопоказания
Основная задача пояса – обеспечить стабильный прогрев и защиту от холода пораженной области. Применение шерстяных и других видов изделий показано в следующих случаях:
- Болезненные ощущения в пояснично-крестцовом или грудном отделе позвоночника.
- Отечность тканей, воспалительные процессы.
- Напряжение длинных мышц спины, спазмы.
- Радикулит поясничного, крестцового, грудного отделов.
- Остеохондроз.
- Ревматизм.
Пояса носят не только в случае приступа радикулита, но и в качестве профилактики. Если есть хронические заболевания спины, пациенту лучше перестраховаться и применять шерстяное изделие для обогрева поясницы. Это особенно важно в тех случаях, если человек проживает в регионе с холодными зимами или работает на улице.
Полезно учесть и противопоказания к использованию пояса:
- аллергические реакции на шерсть: зуд, кожные высыпания, раздражения;
- бронхиальная астма аллергического характера (приступы провоцируются натуральной шерстью различных животных);
- наличие повреждений на коже (ссадины, рубцы, фурункулы) – в этом случае шерсть может стать дополнительным раздражителем, и ссадины не смогут зажить быстро.
При выборе пояса пациентам стоит обратить внимание и на свой образ жизни. Шерстяные изделия не подлежат стирке, поскольку они сильно теряют в качестве из-за воздействия воды и моющих веществ. Поэтому если человек занимается физическим трудом или регулярно выполняет интенсивные упражнения, стоит приобрести не шерстяную повязку, а эластичную.
Эффективность
Воздействие материала изделия на организм связано не только с прогревающим эффектом. Пояс от радикулита приносит пользу и потому, что он:
- оказывает массажное воздействие за счет раздражения нервных окончаний на коже;
- стимулирует кровоток к мышцам и позвоночнику;
- частично фиксирует позвоночник (если выполнен на жесткой или полужесткой основе), защищает его от излишних нагрузок;
- угнетает воспалительные процессы, ускоряет выведение продуктов обмена из пораженных областей;
- мягко снимает боль в спине и способствует ее расслаблению после длительного, напряженного дня.
Таким образом, пояс – это средство для микромассажа мышц и кожи, а также хорошая защита от вредного воздействия холода на пояснично-крестцовый или грудной отдел позвоночника.
Пояс изготавливают преимущественно из натуральной шерсти. Распространены модели из собачьей, верблюжьей шерсти, а также из меха барсука и яка. Перед приобретением того или иного варианта пациенту желательно понять, чем отличаются эти изделия.
Из собачьей шерсти
Пояс из шерсти собаки наиболее доступен по цене и к тому же благодаря особенностям строения волос он обладает своеобразной полужесткой структурой. Поэтому такое изделие не только надежно защищает от холода, но и хорошо стимулирует нервные окончания на коже, усиливает кровоток к мышцам. Но шерсть собаки обладает специфическим, довольно выраженным запахом. Со временем он заметно ослабевает.
Из верблюжьей шерсти
Этот вариант также относится к одним из наиболее популярных. Пояс от радикулита из верблюжьей шерсти показан также при лечении остеохондроза, ревматизма и гинекологических заболеваний. Он дает «сухое» тепло, поскольку волос верблюда внутри пустой. За счет этого материал хорошо пропускает влагу, но удерживает жар. Также материал не электризуется и достаточно долговечен, чтобы использовать его для длительного ношения. Но верблюжий волос колючий – людям с чувствительной кожей понадобится дополнительно обшить изделие плотной хлопковой тканью или приобрести другую модель.
Из меха барсука
Несмотря на то, что изделие стоит достаточно дорого, оно обладает очень хорошими массажными свойствами. Мех барсука жесткий, плотный, поэтому он хорошо защищает спину от холода. Материал обладает и такими преимуществами:
- За счет способности удерживать тепло обеспечивает длительное прогревание.
- Мех хорошо раздражает нервные окончания на коже.
- Усиливает кровоснабжение мышц спины.
- Еще один плюс – повышенная водостойкость, долговечность.
Предпочтительно носить такой пояс от радикулита поверх хлопковой майки или рубашки.
Из меха яка
Меховой пояс из шерсти яка исключительно хорошо защищает от холода и сквозняков. К тому же мех приятен на ощупь и не вызывает аллергию. Он стоит достаточно дорого, но служит несколько лет: шерсть не превращается в комки, волокна остаются расправленными даже при минимальном уходе. Среди недостатков довольно сильно ощущается большой объем – пояс заметен даже под одеждой, поэтому его лучше использовать в домашних условиях.
Эластичные пояса
Эти изделия против радикулита изготавливаются из искусственных материалов, хорошо пропускающих влагу и воздух. В основе ткани лежит полипропиленовая нить, обеспечивающая эластичность пояса. Они хорошо подходят для использования:
- весной и летом;
- на работе и в гостях;
- дома (если температура выше комнатной).
Эластичные пояса от радикулита можно стирать, за ними просто ухаживать. Благодаря тому, что их изготавливают из искусственных материалов, в ткани не заводятся микроорганизмы, а на коже не возникает аллергических реакций.
Какой пояс лучше?
Чтобы разобраться с тем, какой пояс от радикулита лучше, стоит обратить внимание на такие нюансы:
- Есть ли аллергия на шерсть.
- Как часто предполагается носить изделие.
- Где именно будет использоваться пояс – на работе, в гостях, дома, на улице.
- Цена изделия (эластичные дешевле, шерстяные в порядке возрастания стоимости: собачьи, верблюжьи, из меха барсука, из меха яка).
Если у пациента возникает зуд, покраснение кожи, появляется сыпь из-за шерсти, ему придется отказаться от таких поясов. В этом случае приобретаются модели из искусственных материалов. При длительном использовании наиболее долговечным опять же окажется эластичный пояс. Поэтому для выбора подходящего варианта можно:
- Проконсультироваться с врачом.
- Обратить внимание на свои ощущения во время примерки.
- Учесть практические особенности.
Поскольку климат страны обладает четко выраженной сезонностью, лучше приобрести пояс отдельно для теплого периода (эластичный) и отдельно – для холодного (из любой шерсти).
Вывод
Вне зависимости от того, какое именно изделие выберет пациент, важно понимать, что пояс не является панацеей от радикулита. Он служит вспомогательным средством, оберегает от охлаждения, создает прогревающий и массажный эффект. Поэтому пояса используются как дополнительное средство к основному курсу лечения, прописанному врачом.
Температура при радикулите: может ли быть и что нужно делать. Симптомы и признаки радикулита Может ли радикулит давать температуру
Радикулит - сложное и тяжелое заболевание, поражающее нервные окончания спинного мозга. Болезнь не возникает внезапно, а, как правило, является логичным следствием многочисленных осложнений болезней позвоночника.
В подавляющем большинстве случаев (около 95%) поясничный радикулит проявляется, как развитая стадия поясничного остеохондроза, и 5% остаются на последствия травм, грыжи различного характера, естественный износ позвонков и тканей межпозвонковых дисков.
Причины возникновения
Радикулит, или корешковый синдром, как его еще называют, возникает из-за ущемления пучков нервных волокон, которые являются продолжением спинного мозга. Также может возникнуть из-за сдавливания ствола спинного мозга в различных местах.
Это заболевание периферической нервной системы характерно для возрастной группы старше 30 лет. Статистические данные говорят о том, что чаще местами локации радикулита становятся поясничный и шейный отделы позвоночника.
Наиболее подвержена этому недугу поясница, так как ходьба людей накладывает на этот отдел позвоночника дополнительные нагрузки.
Поводом для проявления радикулита может стать поднятие тяжести, резкое неловкое движение, инфекционная инвазия. В результате этого фиброзное кольцо межпозвоночного диска растягивается или разрывается, студенистая составляющая диска выдавливается в трещину и образует межпозвоночную грыжу.
Патологические костные наросты и деформированные диски сдавливают как спинномозговые корешки, так и соседние ткани, формируя источник хронического болевого синдрома.
Поскольку радикулит является всего лишь синдромом, а не самостоятельным заболеванием, его могут спровоцировать различные причины.
Как известно, в позвоночнике пролегает ствол спинного мозга. От него отходят нервные окончания, координирующие и контролирующие работу всего тела. Когда корешки спинного мозга воспаляются или сдавливаются, появляется повод для развития радикулита.
Основные причины появления радикулита:
- наследственные заболевания;
- гиподинамия;
- перегрузки позвоночной системы;
- патологические изменения позвонков и межпозвонковых дисков;
- злокачественные образования;
- деформация костей и суставов;
- хронические стрессы;
- заболевания мочеполовой, сердечно-сосудистой и других внутренних систем организма;
- гормональные нарушения;
- сбои в системе обмена веществ;
- ослабленность мышечного корсета;
- инфекционные инвазии;
- нездоровое питание и переизбыток соли.
Следует помнить, что предотвратить появление радикулита намного проще, чем лечить это тяжелое заболевание на протяжении многих лет.
Классификация
Радикулиты подразделяются по различным признакам:
1. Течение заболевания:
- Острая форма - неожиданная резкая боль, возникающая, как правило, вследствие травмы или перегрузки поясничного отдела. Купируется обезболивающими препаратами.
- Хроническая форма - развивается, если болевой синдром во время приступа снимается, а дальнейшее лечение не проводится.
Острое проявление является либо первым симптомом радикулита, либо очередным обострением хронической болезни. Само название «острый» характеризует внезапность и силу боли. Хроническое же течение - это продолжительная череда обострений и ремиссий.
2. Локация болевого синдрома
- Шейный радикулит - нарушение работы нервных окончаний шейного отдела позвоночника. При этом боли могут ощущаться не только в шее, но и в плечевом поясе, руках, а также являться причиной головных болей.
- Грудной радикулит - нечастая форма заболевания. Проявляется болезненностью, покалыванием и онемением в межреберной области. Спусковым механизмом патологии зачастую выступают опухолевые процессы и вирусные инфекции.
- - ведет к искривлению позвоночника, на фоне рефлекторного поведения человека, когда он стремится удерживать позу, которая снизит болевые ощущения.
- Пояснично-крестцовый радикулит или ишиас - самое частое проявление радикулита среди пациентов возрастной группы от 30 до 50 лет. Другая характерная особенность возникновения болезни именно в этой области - профессия пациента, предполагающая работу в неблагоприятных условиях, касающихся физических, температурных и прочих перегрузок.
Симптомы радикулита
Из обширного списка симптомов заболевания можно выделить основные три:
- Болевой синдром. Тупые или острые боли могут отдавать в различные части тела, связанные нервными волокнами с пораженным участком позвоночника.
- Снижение чувствительности. Повреждение нервных окончаний вызывает частичное онемение, жжение или покалывание в тканях.
- Мышечная слабость. Физиологические изменения нервной ткани ведет к прерывистости проведения нервных импульсов, что нарушает нормальную работу мышц, вплоть до полной атрофии.
Признаки радикулита
- изменение походки, скованность, неуверенность в движениях;
- самопроизвольное сгибание коленного сустава, когда человек пытается лечь или сесть;
- снижение чувствительности в области воспаления;
- ощущения покалывания и жжения в мягких тканях рядом с областью поражения;
- повышенное потоотделение;
- бледность кожных лицевых покровов;
- ослабление мускульных волокон;
- усиление болевого синдрома по ночам;
- головокружение;
- снижение слуха;
- ухудшение работы зрительного аппарата;
- сбои в работе желудочно-кишечного тракта, мочеполовой и сердечно-сосудистой систем.
Имеет очень разнообразные характеристики - это и хронические тянущие, ноющие боли, и жгучий непереносимый болевой синдром, из-за которого пациент практически обездвижен.
Боль значительно изменяет мышечный тонус шеи, спины и поясницы.
Пациент непроизвольно стремится к положению, в котором болевые ощущения минимизированы. Человек может передвигаться в полусогнутой позе, поворачиваться в сторону или наклоняться.
- Головокружение и головные боли, особенно часто проявляются в затылочных долях.
- Сильные, выламывающие боли в области шеи, плечевого пояса и рук.
- Нарушение чувствительности в участках тела с пораженными нервными волокнами.
- Скованность движений плечевого пояса и шейного отдела.
- Общая слабость и недомогание.
- Повышенная температура.
- Ощущение тошноты.
- Резкое усиление боли во время чихания, кашля или произвольного движения шеей.
- Шейный радикулит, осложненный грыжей межпозвонкового диска, определяется по болевому синдрому, отдающему в руку, в область лопатки или грудной клетки.
- Усиление болевых ощущений в ночное время, что приводит к плохому сну и общему ухудшению самочувствия.
- Онемение и покалывание в мягких тканях пораженных участков.
- Боль, иррадиирующая в другие участки позвоночника и в межреберное пространство.
- Снижение силы мышц, управляемых ущемленными нервными окончаниями.
- «Затекание» мышц спины при продолжительном сидячем положении.
- Боли в области поясницы, различной интенсивности.
- Резкое усиление боли во время чихания, кашля, наклонов, поворотов или других нагрузок на поясничный отдел позвоночника.
- Скованность движений в поясничной области.
- Патологический гипертонус мышц спины.
- Усиленное потоотделение.
- Понижение температуры и бледность кожных покровов над ущемленным нервом.
- Ослабление чувствительности и снижение наполненности кровью артерий нижней конечности с той стороны, где поврежден нерв.
- Острая боль в копчике и пояснице, при наклонах, поворотах, приседаниях и прочих динамических и статических нагрузках.
- Резкое усиление боли во время чихания, кашля и других непроизвольных напряжениях в пояснично-крестцовом отделе.
- Скованность движений корпуса и нижних конечностей.
- Невозможность согнуть пальцы на ногах или приподняться на носок стопы.
Продолжительность острого периода радикулита зависит от патологии, вызвавшей воспаление корешка спинного мозга, и от правильности принятых терапевтических мер. Среднестатистический показатель длительности симптомов поясничного радикулита составляет 7-10 дней, в соответствии с применяемыми средствами от боли в пояснице.
При возникновении болей в любом отделе позвоночника, следует незамедлительно обратиться к врачу . Тем более что такие боли могут быть признаком заболеваний, намного серьезнее и опаснее радикулита, например, мочекаменной болезни или злокачественного онкологического образования.
При подобных патологиях крайне опасно заниматься дома самолечением, применяя методы прогревающих растираний, ванн или компрессов, категорически противопоказанных при ряде нарушений, с симптоматикой аналогичной радикулиту.
Осложнения
Развитие усугубляющих синдром процессов зависит от причины возникновения радикулита. Непролеченное сильное защемление или воспаление нервного корешка, может привести к довольно тяжким осложнениям.
Нарушение нормальной циркуляции крови в позвоночнике из-за остеофитов и межпозвонковых грыж, часто приводит к инфаркту спинного мозга, вследствие которого деградируют двигательные и воспринимающие функции организма, и наступают инвалидизации различной степени.
Игнорирование проблем, связанных с состоянием позвоночного столба, переводит болезнь в хроническую форм у, вылечить которую значительно сложнее. И на протяжении многих лет, человек страдает от болей с недолгими периодами ремиссий.
При своевременном диагностировании пояснично-крестцового или другого вида радикулита и проведении медикаментозного лечения противовоспалительными препаратами, вполне реально не допустить развития тяжелых осложнений.
Диагностика
Лечение радикулита входит в компетенцию врача невропатолога. Но если течение болезни осложнено травмами, межпозвоночными грыжами или носит дискогенную природу, может потребоваться вмешательство более узких специалистов, таких как:
- травматологи-ортопеды;
- вертебрологи;
- нейрохирурги.
Чтобы установить точный диагноз, необходимо провести медицинское обследование , включающее ряд процедур:
- Уточнение симптоматики - определение интенсивности и характерных отличий болевого синдрома, его продолжительности, наличие нарушений чувствительности.
- Физическое обследование - позволяет установить амплитуду движений и силу мышц в настоящий момент времени.
- Неврологическое обследование - проверяются рефлекторные реакции пациента, активность и чувствительность различных участков тела.
- Рентгенография - дает полную картину, имеющих место, дегенеративных процессов.
- КТ , МРТ - позволяют точно определить степень компрессионного воздействия на нервные корешки.
- ЭМГ - визуализирует характер и объемы повреждений нервных волокон.
После выявление всех симптомов поясничного радикулита, назначается лечение, медикаментозное и с применением различных современных терапевтических технологий.
Лечение радикулита
Острый приступ радикулита требует срочной профессиональной помощи - медикаментозного купирования боли и обеспечения состояния покоя участку позвоночника, пострадавшему от корешкового синдрома. Обычно боли снимаются миорелаксантами - болеутоляющими медикаментами с противовоспалительным эффектом.
Чтобы не усугублять состояние пациента, его следует уложить на ровную поверхность (в отсутствие ортопедического матраса, допустимо подкладывать доску или другой жесткое основание) и обеспечить максимальную неподвижность болезненного места.
После принятия экстренных мер по устранению болевого синдрома, необходимо установить причину возникновения боли и приступить к плановому комплексному лечению болезни, приведшей к обострению или возникновению радикулита.
Медикаментозное лечение
Существует много лекарственных средств, различающихся как по воздействию, так и по способу применения:
- таблетированные препараты;
- инъекции;
- суппозитории ректальные;
- наружные препараты - мази, гели, кремы, пластыри.
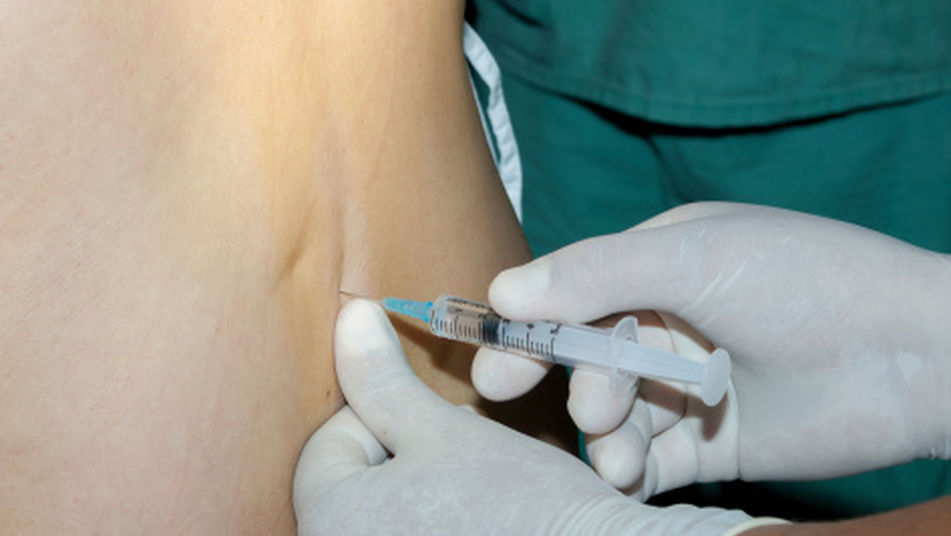
При радикулите используют противовоспалительные и обезболивающие инъекции
В зависимости от причины и запущенности заболевания, врач подбирает самый лучший вариант терапии для каждого отдельного пациента:
- «Реопирин» и «Вольтарен» назначаются при сильных болях.
- Уколы с витаминами группы В помогают в случае продолжительного течения заболевания.
- Миорелаксанты «Рибоксин», «Мидокалм» устраняют спазмированность мышц, сдавливающих нервные корешки спинного мозга.
- Нейротопы «Мильгама», «Нейробион» восстанавливают нормальную проходимость импульсов по нервным волокнам.
- Глюкокортикоиды «Медопред», «Лемод» назначаются при длительном отсутствии положительной динамики лечения противовоспалительными и обезболивающими препаратами.
- Внутривенные инъекции «Реланиума», «Димедрола» и блокады с повышенной дозировкой витамина B12 применяются в наиболее тяжелых случаях.
- Нестероидные противовоспалительные средства (НПВС) блокируют воспроизводство простогландинов, стимулирующих воспалительные процессы.
- «Финалгон», «Випросал», «Апизатрон», «Перцовый пластырь» применяются, как важные компоненты комплексной терапии.
Мази от радикулита
По действию мази подразделяются на три большие группы:
- согревающие;
- обезболивающие;
- противовоспалительные.
- Мультиэффектом отличаются мази с содержанием пчелиного яда. Они купируют болевой синдром, снимают воспаление и оказывают согревающее действие.
- «Випросал» со змеиным ядом гюрзы глубоко проникает в ткани, снимает воспаление и успокаивает боль.
- «Финалгон» и перцовый пластырь обладают сильным согревающим эффектом, жгучесть препаратов усиливается при потоотделении.
- Пластырь с белладонной хорошо снимает боль.
Правила применения наружных средств
Несмотря на кажущуюся простоту, этот метод лечения тоже имеет свои особенности, которые необходимо знать.
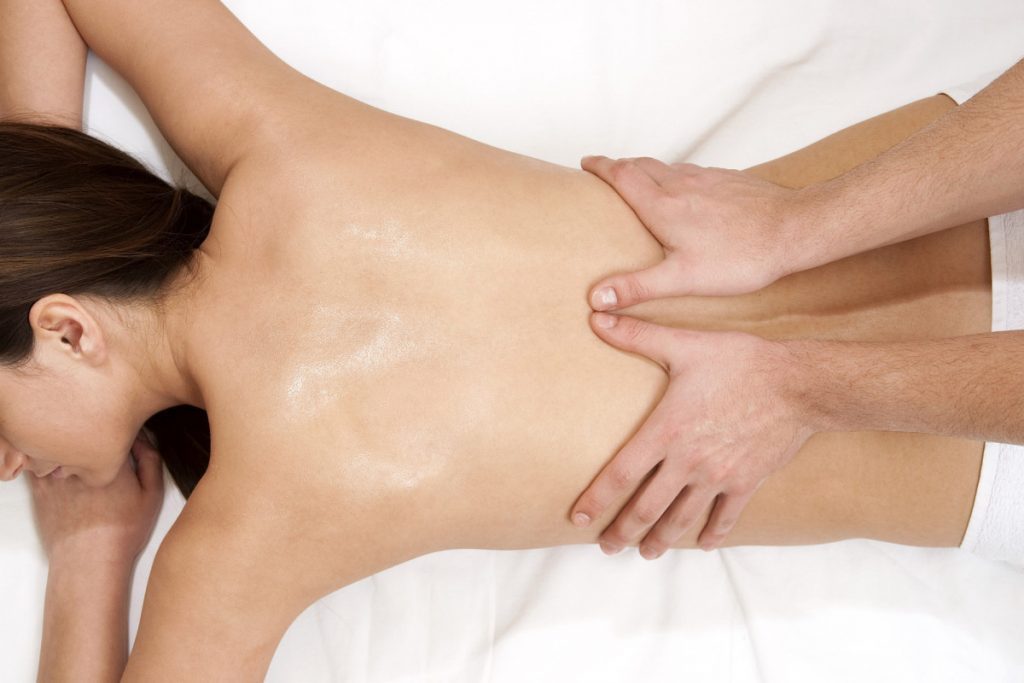
Процедуру следует проводить с комфортом для пациента:
- Уложить больного в удобную, расслабленную позу.
- Если применяются жгучие согревающие мази типа Финалгона или Тигровой мази, проследить, чтобы место нанесения было не распаренным и сухим.
- Руки врача должны быть теплыми и чуткими к проявлению болезненных реакций пациента.
- В зависимости от интенсивности болевого синдрома, растирание проводится от 5 до 20 минут, сколько вытерпит больной.
- После нанесения мази, больное место необходимо укутать мягкой теплой тканью для лучшего прогревания и обеспечения покоя.
Физиотерапевтические методы
После купирования острого приступа радикулита, назначаются физиопроцедуры:
- Парафиновые аппликации, фонофорез с гидрокортизоном, дарсонвализация - усиливают эффект от лечения медикаментами, увеличивают наполненность сосудов и силу кровотока, снимают спазмы и способствуют пролонгированному действию обезболивающих препаратов.
- Массаж - показан только в период ремиссии. Получасовые сеансы массажа должны проводиться ежедневно на дому у пациента. Выполняется такой массаж строго по направлению тока лимфы. При хорошем самочувствии, допустим самомассаж, который включает разминание ладонями и пальцами области шеи, плечевого пояса или поясницы и растирание спины и шеи банным полотенцем.
- Фармакопунктура - сочетание фармакологии и акупунктуры. Препараты антигомотоксического действия 1 раз в 3 дня вводятся на глубину 5 мм в зону биологически активной точки. Метод показывает довольно хорошие результаты и не имеет побочных эффектов.
Средства народной медицины
При всей неоспоримой пользе природных целебных веществ, некоторые из них обладают таким сильным воздействием, что их бесконтрольное применение может привести к фатальным последствиям. Поэтому, прежде чем лечить радикулит народными средствами, необходимо пройти полное обследование и проконсультироваться со своим лечащим врачом.

Рецепты природной аптеки:
- Цвет черной бузины, аптечную ромашку, чабрец и зверобой в равных долях залить холодной водой на паровой бане и приготовить настой. На ночь делать горячие компрессы на область поражения.
- Противовоспалительные ванны. Взять 0,5 кг измельченного донника залить ведром кипятка, накрыть, укутать, дать настояться около получаса. Для принятия ванны использовать весь настой сразу, долив немного теплой воды.
- Березовые листья обдать кипятком и наложить в виде компресса на больное место, укутать, держать от полутора часов и более, по возможности. Процедуру необходимо проводить не менее двух раз в сутки.
- Черную редьку натереть, добавить чайную ложку меда, 2-3 капли уксуса (не больше!), смазать пораженное место растительным маслом или кремом, затем наложить компресс из редьки. В случае сильного жжения, компресс снять, протереть больное место влажной салфеткой и обратиться к врачу.
- Столовую ложку измельченных осиновых листьев или почек залить стаканом кипятка, настоять не менее часа и принимать внутрь по 2 ст.л. 6 раз в сутки. Также листья можно использовать в виде компресса.
- Древесные опилки (только свежие!) залить кипятком на полчаса, затем отжать и сделать из них аппликацию на больное место, проложив между кожей и опилками 2 слоя марли. Обмотать мягкой тканью, тепло укрыться и постараться уснуть.
- Взять чистую глину , добавить в нее винного уксуса из расчета на 2 доли глины 1 долю уксуса (не эссенции!). Полученную массу накладывать в виде компресса на больное место. Процедуру рекомендуется проводить ежедневно по 2 часа, или растирать смесью область радикулита.
С другой – у многих людей с этим недугом наблюдается умеренно повышенная температура. Опасно ли это явление и о чем оно может говорить? Давайте попробуем разобраться.
В данной статье мы выясним, бывает ли температура при остеохондрозе и до каких цифр она может повышаться. Также мы разберем причины непродолжительной горячки, возникающей на фоне заболеваний позвоночника.
Может ли повышаться температура при остеохондрозе
Термином остеохондроз объединяют совокупность дистрофических изменений в межпозвоночных дисках (МПД), возникающих под действием травмирующих факторов или вследствие естественного старения организма. Заболевание имеет невоспалительный характер, следовательно, само по себе не может вызывать лихорадку.
Однако со временем остеохондроз осложняется спондилезом, спондилоартрозом, межпозвоночными грыжами и т.д. Все это приводит к изменению расстояния между позвонками, сужению спинномозгового канала и образованию остеофитов. Защемление спинномозговых корешков или травматизация мягких тканей нередко сопровождается развитием воспалительного процесса и незначительным повышением температуры.
Факт! Может ли при остеохондрозе быть температура? Да, но она возникает не из-за самого заболевания, а вследствие возникших осложнений. Причиной могут быть неспецифические или специфические болезни позвоночника.
Прежде чем говорить о повышении температуры, давайте выясним ее нормальные значения. Многие из вас уверены, что нормой является показатель термометра 36,6. На самом же деле все немного иначе. Нормальная температура тела может находиться в пределах 36,5-37,2 градусов Цельсия. Кстати, абсолютно физиологичными являются ее колебания на протяжении суток. К примеру, измеряя температуру вечером, вы можете получить более высокие цифры.
Вывод! Остеохондроз и температура 37 градусов считается вполне нормальным явлением для многих людей. Если у вас нет других тревожных симптомов – пугаться и переживать нет смысла.
Причины незначительного повышения температуры тела
У некоторых людей бывают ситуации, когда при остеохондрозе резко повышается температура доградусов. Вместе с этим появляются трудности при сгибании и разгибании позвоночника, чувство скованности и сильные боли в спине, иррадиирующие в разные части тела. Подобные симптомы обычно указывают на развитие неспецифических осложнений остеохондроза. Давайте посмотрим, какими они бывают.
Таблица 1. Неспецифические заболевания позвоночника, сопровождающиеся временным повышением температуры тела.
Любопытно! Бывает ли температура при неосложненном шейном или поясничном остеохондрозе? Да, это случается при длительном течении болезни, сопровождающемся выраженными деструктивными процессами в позвоночном столбе. Известны случаи, когда у людей с остехондрозом на протяжении многих месяцев сохранялась температура 37,5 градусов.
Грыжи межпозвонковых дисков
Грыжой МПД называют разрыв фиброзного кольца диска с последующим смещением пульпозного ядра. Причиной может быть поднятие тяжести, резкое неуклюжее движение или тяжелая физическая работа. Формирование грыжи обычно сопровождается развитием воспалительного процесса. В некоторых случаях у человека защемляется спинномозговой корешок, что приводит к появлению еще и неврологической симптоматики.
Признаки грыжи пояснично-крестцового отдела:
- резкая внезапная боль в пояснице, нередко иррадиирующая в нижнюю конечность;
- трудности при сгибании и разгибании позвоночника;
- слабость в ногах;
- невозможность выполнять ежедневную работу и вести привычный образ жизни.
Характерные признаки грыжи МПД шейного отдела позвоночника:
- боли в шее, распространяющиеся на затылок и верхнюю конечность;
- чувство скованности и онемения в шейной области;
- головокружение и головная боль;
- незначительный подъем артериального давления;
- онемение пальцев рук, слабость в верхних конечностях.
Даже «запущенный» ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Грыжи грудного отдела проявляются болезненными ощущениями и ограничением подвижности позвоночника. Из-за этого больному становится трудно подолгу сидеть в одной и той же позе. Как правило, такие грыжи появляются у людей со сколиозом, кифозом или кифосколиозом. Причиной их образования является чрезмерная нагрузка на МПД вследствие искривления позвоночника.
Совет! Внезапное повышение температуры при остеохондрозе шейного и поясничного отделов позвоночника нередко указывает на наличие осложнений. При появлении этого симптома вам следует сходить к врачу и пройти обследование.
Стеноз спинномозгового канала
Развивается преимущественно в пояснично-крестцовом отделе позвоночника. Причиной может быть не только остеохондроз, но и врожденные пороки развития, анкилозирующий спондилоартрит, перенесенные операции на позвоночном столбе. Стеноз спинномозгового канала может приводить к травматизации нервных корешков и развитию воспалительного процесса в них.
- образование межпозвоночных грыж;
- смещение позвонков относительно друг друга;
- оссификация желтой связки;
- разрастание краевых остеофитов;
- деформация межпозвонковых суставов вследствие спондилоартроза.
Важно! Высокая температура при остеохондрозе грудного отдела позвоночника – крайне тревожный симптом. Отметим, что протрузии, грыжи и защемления нервных корешков в этом отделе встречаются очень редко. Следовательно, лихорадка и боли в грудной клетке могут свидетельствовать о туберкулезе или опухоли позвоночника.
Поражение нервных корешков
Как мы уже выяснили, радикулит может развиваться из-за защемления спинномозговых корешков грыжами МПД. Его причиной также может быть переохлаждение, острая интоксикация, сдавление нервов спазмированными мышцами спины или шеи.
Отметим, что при радикулите температура может повышаться не более, чем до 37-37,2 градусов. Если она поднялась выше этих цифр – следует заподозрить более серьезную патологию. Под маской радикулита может скрываться мочекаменная болезнь, пиелонефрит, гломерулонефрит, опухоли или туберкулез позвоночника, ревматические заболевания и т.д.
Совет! Не путайте повышенную температуру при шейном остеохондрозе с затылочной невралгией, вызванной переохлаждением. Последняя проявляется сильными болями в затылке и нередко сопровождается головной болью, насморком, кашлем и другими простудными явлениями.
Воспаление мышц и связок
Воспалительный процесс может развиваться в связках или мышцах на фоне длительнотекущего остеохондроза, осложненного спондилоартрозом или миофасциальным болевым синдромом. Воспаление может распространяться с пораженных межпозвонковых суставов или развиваться в мышцах из-за их постоянного спазма. Патология сопровождается ноющими болями и скованностью в спине.
Высокая температура при остеохондрозе
В 1-2% случаев болезненные ощущения в спине и появление жара являются следствием специфических заболеваний позвоночника. К ним относятся туберкулезный спондилит, болезнь Бехтерева, злокачественные и доброкачественные новообразования. В этом случае у человека повышается температура выше 37,8 градусов и появляются другие тревожные симптомы.
Заподозрить наличие специфических болезней можно в таких случаях:
- появление первых болей в спине в возрасте менее 20 или более 50 лет;
- наличие серьезных травм позвоночника в анамнезе;
- перенесенные в прошлом онкологические заболевания;
- беспричинная потеря массы тела;
- кашель, кровохарканье;
- хроническая боль, усиливающаяся со временем и не связанная с физической активностью;
- патологические изменения в анализах крови;
- наличие деструкции позвонков при рентгенологическом исследовании позвоночника;
- отсутствие реакции на лечение на протяжении 1 месяца и более.
Совет! При длительном повышении температуры выше допустимой нормы и появлении тревожных симптомов немедленно идите в больницу. Своевременное обращение к врачу поможет вам вовремя выявить опасные для жизни заболевания и как можно раньше начать лечение.
Что делать при повышении температуры
Если у вас поднялась температура и появились боли в спине – вам в любом случае нужно сходить к врачу. Тот осмотрит вас и назначит нужные исследования. Это поможет выяснить причину жара и удостовериться в отсутствии серьезных заболеваний.
Диагностическая программа должна включать в себя общеклинические исследования. С их помощью можно обнаружить болезни почек, туберкулез, ревматологические заболевания, воспалительные процессы в организме и т.д.
Для лечения и профилактики ОСТЕОХОНДРОЗА наши читатели используют метод быстрого и безоперационного лечения, рекомендованный ведущими ревматологами России, решившими выступить против фармацевтического беспредела и представивших лекарство, которое ДЕЙСТВИТЕЛЬНО ЛЕЧИТ! Мы ознакомились с данной методикой и решили предложить её вашему вниманию. Читать подробнее.
Выявить патологические изменения в позвоночнике можно с помощью рентгенографии или магнитно-резонансной томографии. Первый метод является более доступным и дешевым, но малоинформативным. С его помощью можно выявить только далекозашедший остеохондроз, осложненный спондилезом. Диагностировать болезнь на ранних стадиях можно лишь благодаря МРТ. Данная методика позволяет увидеть практически любые изменения в МПД и межпозвонковых суставах.
Важно! При незначительном повышении температуры тела нет смысла принимать жаропонижающие средства. Препараты из группы НПВС можно использовать для купирования вертеброгенных болей, вызванных осложнениями остеохондроза. Применять их лучше после консультации с врачом.
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Хотите получить такое же лечение, спросите нас как?
Как лечить радикулит во время беременности
Радикулит является часто встречающимся заболеванием периферической нервной системы. Оно возникает в результате поражения корешков спинномозговых нервов. Сам термин «радикулит» происходит от латинского слова «radicula», означающего «корешок».
Симптомы заболевания
Странно, но принято любую боль в спине называть радикулитом, особенно если эта боль резкая и сильная. Это так называемый «прострел». На самом деле признаки радикулита могут быть гораздо серьезнее, чем просто острая боль в спине.
Стоит начать с того, что вообще диклофенак применяется для снятия воспаления и боли. Эти два понятия практически всегда связаны между собой, поэтому уменьшение воспаления напрямую связано с исчезновением болевого синдрома. Одним из безусловных плюсов данного препарата является богатство лекарственных форм, в которых он представлен. Это и таблетки, и растворы для инъекций, и суппозитории, и мази и т.д. Данный препарат чаще всего назначают для снятия отечности, воспаления и боли при различных болях в суставах, люмбаго, радикулите, остеоартрозе, после различных растяжений и ушибов, при ревматизме. Существуют даже глазные капли на основе этого препарата, которые используются после операций по удалению катаракты.
Диклофенак во время беременности
- беременная страдает остеохондрозом или грыжей межпозвоночного диска;
- заболевание проявляет себя острой болью в области поясницы и крестца, отдающей в ягодицу по задней поверхности бедра;
Радикулит - заболевание нервной системы человека, вызванное сдавливанием корешков спинного мозга или нервных стволов на любом уровне. Основной причиной появления радикулита является не леченный остеохондроз, поэтому часто данные диагнозы являются синонимами.
Основным проявлением радикулита является корешковый синдром: резкие, жгучие боли в шее, в верхних и нижних конечностях, грудной клетке, пояснице, в области паха и живота.
- Микродискэктомия (открытая малая операция);
- Открытая декомпрессия (поясничная ламинэктомия).
В случаях, когда боль при радикулите связана с грыжей диска, можно рассмотреть вариант микродискэктомии или открытой малой операции с увеличением. На этой операции удаляется часть выпяченного межпозвоночного диска, который защемляет нерв.
Эта операция, как правило, рассматривается в сроке от 4 до 6 недель, если нет облегчения выраженной боли от консервативных средств. Если боль пациента и нетрудоспособность являются выраженными, операция может рассматриваться даже раньше, чемнедель.
Как правило, около 90% до 95% пациентов испытывают облегчение от радикулита после такого типа операции.
Поясничная ламинэктомия при радикулите
В случаях, когда боль при пояснично-крестцовом радикулите связана с поясничным стенозом позвоночного канала, может быть рекомендована поясничная ламинэктомия. На этой операции, удаляется небольшая часть кости и / или дискового материала, который ущемляет нервный корешок.
Ламинэктомия может быть предложена в качестве варианта, если стеноз позвоночного канала снижает способность пациента переносить физические нагрузки до неприемлемого уровня. Общее состояние здоровья пациента также может быть причиной сомнений, следует ли делать операцию или продолжать проводить консервативные методы лечения.
После поясничной ламинэктомии (также называемой открытой декомпрессией), примерно 70% - 80% пациентов, обычно испытывают облегчение от радикулита.
В большинстве случаев, операция по лечению пояснично-крестцового радикулита является элективной, а это означает, что это решение пациента делать или не делать операцию. Это касается обеих операций микродискэктомии и ламинэктомии.
Решение пациента делать операцию основывается, прежде всего, на степени тяжести боли и дисфункции, которые он испытывает, и продолжительности времени, в течение которой персистирует боль. Также учитывается общее состояние здоровья пациента.
Как результат – хронический
Некоторые для купирования боли прибегают к сильнодействующим, и даже наркотическим препаратам (так невыносима эта боль). Но важно, по возможности, устранить причину межреберной невралгии, а не глушить боль таблетками и уколами.
Лечение межреберной невралгии проводится по тем же схемам, по которым лечат и другие виды радикулита. В качестве первой помощи для уменьшения боли проводят блокаду нерва новокаином или лидокаином. Данная манипуляция не должна проводиться часто, она может со временем привести к хроническому течению межреберной невралгии и усугубить воспалительный процесс в нервном волокне.
Важно не ошибиться в диагнозе, ведь помощь при невралгии и заболеваниях внутренних органов кардинально отличаются. Желательно сразу обратиться к врачу, чтобы не пропустить инфаркт или колики, ведь эти заболевания могут привести к необратимым последствиям.
Может ли при радикулите повыситься температура тела?
Для большинства случаев радикулита
тела не типично и может наблюдаться у небольшого числа пациентов, причем температура обычно невысокая, субфебрильная (от 37,1 до 37,5
С) и в большинстве случаев является реакцией на воспалительный процесс в организме (а именно в нерве).
При болях в спине повышение температуры тела также может указывать на
Поэтому повышение температуры тела при наличии симптомов радикулита должно натолкнуть человека для обращения к врачу, чтобы исключить вышеперечисленные заболевания.
Радикулит при беременности, как выявить и лечить?
– это особенный период для любой женщины и вполне физиологическое состояние. Но не у всех она протекает гладко и без проблем. Радикулит при беременности это достаточно частое явление.
Причины развития радикулита во время беременности:
1. Вес плода с околоплодными водами, плацентой и увеличенной маткой най неделе беременности (перед родами) составляет больше 10 кг.
2. Возможные отеки мягких тканей, часто сопровождающие женщин (при токсикозе второй половины беременности их объем может составить и 5-10 литров).
5. В норме у любой женщины, готовящейся к родам, происходят изменения в костях таза, и практически все беременные в последнем триместре постоянно ощущают тазовые боли. При этом происходит расширение внутреннего таза, расхождение в суставе между крестцовым и поясничным отделами позвоночника. И все это дает огромную нагрузку на позвоночник, таз, нижние конечности и их сосуды.
6. Гормональный фон беременных способствует уменьшению тонуса мышц и связок, так организм готовится к родам и более легкому прохождению малыша через родовые пути. Снижается и тонус мышц и ослабляется связочный аппарат позвоночника, что может привести к развитию сколиоза, межпозвоночных грыж и так далее, а как результат – радикулит.
7. Стресс, снижение иммунитета, недостаток кальцияи так далее.
Нагрузка большим весом и все эти факторы значительно повышают риск развития острого радикулита у женщины, который может приобрести хроническое течение и после родов. Ведь с рождением малыша женщина продолжает нагружать свой позвоночник тяжестями (ребенок, живущий на руках, налитые молоком молочные железы, коляски и домашний быт).
Итак, боли в спине испытывают практически все беременные, но лишь некоторые из них страдают радикулитом.
Радикулит при беременности можно спутать с другими причинами боли в спине:
- расширение таза;
- растяжение мышц спины и связок малого таза (нормальное состояние во второй половине беременности);
- повышенный тонус матки (ее задней части) при угрозе преждевременных родов и предвестниках родов;
- заболевания почек, например, при хроническом пиелонефрите;
- остеопороз позвоночника (вследствие дефицита кальция);
- сдавливание нервных корешков увеличенной маткой при движениях или сменах позы плода;
- обострение хронического панкреатита; язвенная болезнь желудка и двенадцатиперстной кишки;
- обострения хронического воспаления яичников и маточных труб.
Как видно, боли в спине у беременных имеют большое количество возможных причин, одни из них – нормальные физиологические состояния, а другие – тяжелые патологии, требующие обязательного лечения. Поэтому любая боль в спине – это повод для обращения к врачу и проведения дополнительного обследования.
- женщина еще до беременности страдала хроническим радикулитом – большая вероятность того, что боли в спине связаны с радикулитом;
- у беременных чаще бывает радикулит поясничного отдела позвоночника, при этом боль в пояснице может отдавать вниз живота и в ноги, то есть возникает ишиас– повреждение седалищного нерва;
- боли носят острый характер, часто простреливающие, приступообразные;
- мышцы спины в пораженном отделе напряжены;
- более быстрое прекращение приступов, что связано с особенностью гормонального фона беременной женщины;
- нет данных за другие заболевания (панкреатит, пиелонефрит, язва желудка, гипертонус матки и так далее).
Для облегчения болей в спине во время беременности вам следует освоить упражнения на растяжку:
- В положении на спине поднимите руки вверх вдоль тела, нижние конечности прямые, пяточками тянемся вниз, кончиками пальцев вверх – около 30 секунд, затем полностью расслабляемся. Повторить 5- раз. При этом упражнении поясница должна быть полностью прижата к поверхности. Можно положить под нее невысокую подушечку.
- В положении лежа на спине, ноги согнуты в коленях и расставлены на ширине плеч. Медленно начинайте поднимать таз вверх, начиная с копчика. Упражнение делайте медленно, поднимая позвонок за позвонком. Затем также опускайте таз.
- Лежа на спине, прижимайте поясницу к полу, одну прямую ногу невысоко приподнять над полом (на 5-10см), и рисовать ей круги сначала по часовой, а затем против часовой стрелки (по 5-10 раз).
Лечение болей в спине во время беременности:
В любом случае, если вас беспокоят регулярные боли в спине не стоит заниматься самолечением дома, обратитесь к своему лечащему врачу. Будьте здоровы!
Иррадиация боли в поясницу во время беременности может возникать при воспалении придатков матки. При этом женщину могут беспокоить боли внизу живота, повышение температуры тела, тошнота, выделения из влагалища, озноб. Возможно также бессимптомное течение заболевания. Лечение аднексита (воспаления придатков матки) включает в себя проведение антибактериальной и противовирусной терапии строго по показаниям и назначению врача, так как многие медикаментозные препараты беременным противопоказаны, а также исключение переохлаждений.
Может ли быть при радикулите температура
Латинским словом «радикулит» называют воспаление корешков спинномозговых нервов. Ряд заболеваний, сходных с радикулитом, имеют другие названия: фуникулит, люмбоишиальгия, ишиас, воспаление седалищного нерва, бытует и такое название болезни - «прострел».
Множество научных терминов, употребляемых для обозначения сходных, а порой и одинаковых заболеваний, нередко вводит больного в заблуждение. Ему кажется, что сначала было одно заболевание, а потом присоединилось другое и третье. В действительности же часто речь идет об одном и том же довольно распространенном недуге. Каждый четвертый пациент приходит на прием к врачу-невропатологу, «держась за поясницу», щадит ее при ходьбе, старается не кашлянуть и не оступиться, чтобы не обострить боль.
У детей и юношей пояснично-крестцовый радикулит встречается редко. Обычно он наблюдается послелет. Часто радикулит приковывает человека к постели, делает его на длительный срок нетрудоспособным. Подсчитано, что за год количество дней временной нетрудоспособности больных радикулитом составило 5,4 процента общего количества дней временной утраты трудоспособности. Это еще больше усиливает необходимость устранять все причины, которые в той или иной мере могут способствовать возникновению заболевания.
Благодаря нервной системе человек может приспосабливаться к значительным колебаниям температуры. Однако при всем совершенстве приспособительных реакций организму трудно отреагировать сразу на влияние резко противоположных температур. Воздействие контрастных температур несет в себе большой риск заболеть пояснично-крестцовым радикулитом. Не случайно в дореволюционное время, когда не обращали никакого внимания на оздоровление условий труда, пояснично-крестцовым радикулитом часто болели, например, рабочие паровозных депо. Они производили горячую промывку паровоза при открытых воротах, на холодном сквозном ветру, в постоянной сырости, не имея необходимой спецодежды.
Чем еще объясняется высокая ранимость пояснично-крестцового отдела? Этот участок позвоночника находится в особых условиях: он выдерживает тяжесть туловища, увеличивающуюся при подъемах грузов и других физических напряжениях. Спинной мозг расположен в позвоночном канале, отходящие от него корешки выходят через узкие межпозвоночные промежутки. В пояснично-крестцовой области нервные корешки проходят наиболее длинный путь. Поэтому именно здесь они чаще сдавливаются от различных причин. И еще одна особенность: позвонки поясничного отдела подвижны. Если человек переносит тяжести, приняв неправильную позу, позвонки могут сместиться и у него возникает боль.
Приведу один пример. В нашу клинику обратился больной, который в течение нескольких лет хорошо справлялся с работой грузчика. Обычно перед тем как ему клали груз на спину, он принимал определенную позу. Однажды товарищ, не предупредив, поспешил положить ему на спину груз. Больной почувствовал острую боль в пояснице. Что же случилось? У него сместился межпозвочный хрящ и ущемились корешки спинного мозга. Ему пришлось долго лечиться.
Иногда боль в пояснице возникает при неудачных резких движениях и поворотах или во время неловких прыжков. В таких случаях могут пострадать суставы и связки позвоночника или межпозвочные хрящи. А они в свою очередь давят на расположенные по соседству нервные корешки.
У людей, занимающихся физическим трудом, возникновению радикулита способствует физическое перенапряжение или ушиб позвоночника. Есть еще одна сравнительно распространенная причина возникновения радикулита. У людей, особенно пожилых, не соблюдающих нормального режима труда, отдыха и питания, ведущих малоподвижный образ жизни, нарушается обмен веществ, легче возникает общее ожирение, а в области связок и суставов происходит отложение солей. Вот эти-то отложения солей и сдавливают корешки.
Если учесть также предрасполагающую, провоцирующую роль охлаждения и влияние ревматизма, гриппа и других инфекций, то станет ясно, почему сравнительно часто встречаются больные радикулитом. Пояснично-крестцовый радикулит развивается поразному: у одних людей - постепенно, с периодическими болями в пояснице и ноге, у других заболевание начинается внезапно, как у нашего пациента-грузчика. Продолжительность приступов различна. Чем раньше поставлен диагноз и начато лечение, тем скорее больной поправляется.
Боли в пояснице возникают не только при радикулите (см. также люмбаго). Вот почему особенно важно уточнить их характер. А это может сделать лишь лечащий врач, который имеет возможность внимательно обследовать больного и ознакомиться с необходимыми подчас анализами и рентгеновскими снимками.
Что можно посоветовать во время острой боли? Полный покой. Удобная поза в постели успокаивает боли. Чаще больной лежит на спине или на боку, слегка подогнув ноги. Течение и исход этого заболевания, как и любого другого, зависят от общего состояния человека.
Неоднократно приходилось наблюдать обострение болей после неприятных переживаний, например под влиянием тяжелого огорчения или личного конфликта. У других боль в пояснице обострялась, если у человека появлялся новый источник боли, например заболел зуб. У читателей может возникнуть законный вопрос: какая связь между этими как будто совершенно различными заболеваниями?
Боль, возникающая в любом участке тела, вызывает возбуждение в центральной нервной системе, на участках коры головного мозга. Чем больше и длительнее болевое раздражение, тем сильнее создается очаг возбуждения в коре. Иногда при длительной и сильной боли возникает стойкое, долго не проходящее застойное возбуждение. Такой очаг возбуждения господствует над другими очагами. Новое, дополнительное раздражение коры мозга, вызванное различными причинами (шум в комнате, неприятное известие и т. п.), как бы суммируется с постоянным очагом раздражения, усиливает его. Вот почему важно создать больному обстановку тишины и покоя.
Можно ли устранить боль при радикулитах? Известное облегчение приносят болеутоляющие лекарства, такие, например, как пирамидон, анальгин, фенацетин, аспирин. Иногда приходится прибегать к снотворным: брому или барбамилу. На поясницу и ногу кладут мешочки с подогретым песком, пользуются не слишком горячими грелками, утюгом, ставят горчичники. Иногда хорошо помогают различные болеутоляющие мази и жидкости, такие, как анестезиновая мазь, капсин, салинимент. Все эти доступные средства можно с успехом применять в домашней обстановке.
Хочется предупредить больных: не слушайте советов различных знахарей и доморощенных «лекарей» - приготовленные ими мази и жидкости неоднократно вызывали у доверчивых людей тяжелые ожоги.
Хороший болеутоляющий эффект могут дать теплые ванны - ежедневные или через день. Обычная их температураградусов. Однако их делают лишь по совету лечащего врача. Большой арсенал средств от радикулита имеется в лечебных учреждениях: тут и воздействие ультрафиолетовыми лучами (кварцевой лампой), и массаж, и электролечение; применяют и подогретую глину, парафин, озокерит. Назначая те или иные процедуры, врач учитывает состояние больного, его возраст, причины, вызвавшие радикулит, давность и остроту процесса.
Руководствуясь этими данными, врач может назначить опыление кожи хлорэтилом (своеобразное замораживание), вливания обезболивающих препаратов, в частности новокаина, витаминов B1 и В12, другое лечение.
Каждое заболевание имеет свои особенности у того или иного человека, поэтому только врач может решить: направить ли больного в больницу или он может лечиться амбулаторно; нужно ли ему ехать на курорт и куда - к морю, сероводородным, радоновым (радиоактивным) источникам или на грязелечение.
Но читателей, очевидно, больше всего интересует вопрос, как предупредить радикулит, a если появились первые признаки заболевания, как задержать его развитие.
Мы уже говорили, что пояснично-крестцовый радикулит возникает зачастую в результате поражения позвоночника. Вот почему важно с детских лет укреплять позвоночник и, в частности, его пояснично-крестцовый отдел. С малых лет надо систематически, ежедневно заниматься гимнастикой и вырабатывать правильную осанку; это поможет предохранить нервные корешки от вредных механических влияний, которые более вероятны у людей, с различными искривлениями позвоночника.
Полезны все меры, укрепляющие и закаливающие организм, - правильный режим труда и отдыха, рациональное питание, ежедневные прогулки на воздухе. В теплое время года хороши воздушные ванны, а если общее состояние организма позволяет, то и солнечные; рекомендуются влажные обтирания, обливания, купание в реке или в море.
Известно, что тренированные люди могут без вреда для здоровья систематически заниматься тяжелым физическим трудом. Когда за такую работу берется новичок, не имеющий нужной сноровки, то первое время у него легко могут развиваться боли в пояснице и в мышцах всего тела.
Постепенно человек приобретает нужную сноровку, мышцы укрепляются, боли проходят. Посильный физический труд полезен. Он хорошо укрепляет и развивает мускулатуру. Механизация трудоемких работ и автоматизация производства, усовершенствование технологии, устранение или уменьшение вибрации, рационализация рабочего места - все это создает благоприятные условия для предупреждения ряда заболеваний и, в частности, пояснично-крестцового радикулита.
Лесорубы, занимающиеся в любую погоду тяжелым физическим трудом на открытом воздухе, до последнего времени довольно часто болели пояснично-крестцовым радикулитом. Механизация труда рабочих лесной промышленности, регулярное горячее питание, спецодежда, борьба со злоупотреблением алкоголем, лишающим человека самоконтроля вследствие чего он чаще простуживается, - все это снижает возможность возникновения пояснично - крестцовых радикулитов.
На одном из краснодарских предприятий рабочим приходилось много раз нагибаться за доставляемыми на вагонетках металлическими деталями. По мере того как вагонетка разгружалась, нагибаться приходилось все ниже и ниже. Эти «поклоны» в течение всего рабочего дня вызывали боль в пояснице. Рабочие предложили простое приспособление. На вагонетку установили площадку на пружинах. Под тяжестью металлических деталей площадка опускалась вниз. По мере освобождения от деталей, площадка поднималась. Таким образом, и при полной загрузке вагонетки и при слабой уровень площадки оставался достаточно высоким. Простая рационализация. А насколько благодаря ей уменьшились жалобы на боли в пояснице! Улучшение производственной обстановки - борьба с сыростью, сквозняками, перегреванием, переохлаждением - имеет, несомненно, очень большое значение в предупреждении радикулита.
Люди, занятые умственным трудом, ведущие сидячий образ жизни, должны систематически совершать прогулки пешком и регулярно, без перерывов заниматься физическими упражнениями.
Появились боли в пояснице или по ходу седалищного нерва, надо избегать охлаждения, а тем более переохлаждения и физического перенапряжения, не поднимать тяжестей, избегать толчков и прыжков, утеплять поясницу, особенно в сырую и холодную у погоду. Многие чувствуют облегчение, когда пользуются специальным корсетом или самодельной повязкой, плотно стягивающей поясницу.
Широкий полотняный пояс полезен для профилактики радикулита грузчикам, кочегарам, лесорубам - он фиксирует поясничные позвонки, предохраняет от возможных смещений. Боли нередко утихают, если человек лежит на ровной постели, на волосяном или ватном тюфяке, положенном прямо на доски. Такое положение создает наилучшие условия для позвоночника, а это особенно важно, когда заболевание корешков связано с изменениями в позвоночнике.
Людям, перенесшим приступ радикулита, в целях профилактики рекомендуется спать также на ровной, не слишком мягкой постели. В отдельных случаях, когда работа не соответствует физическим возможностям трудящегося, приходится менять условия труда, а порой и профессию.
Что еще предупреждает развитие радикулита? Строгое выполнение указаний врача при различных заболеваниях. И здесь приведем один только пример. Заболев гриппом, больной получает освобождение от работы. Ему рекомендуется постельный режим. Но еще часто, несмотря на повышенную температуру, люди переносят грипп на ногах и не выполняют советов врача. В результате - осложнения и, в частности, радикулит.
Совершенно неправильно поступают и те, кто из опасения простуды и боязни радикулита постоянно кутается, изнеживает себя, чрезмерно щадит поясницу. У таких людей переохлаждение или физическое перенапряжение несомненно легче вызовет заболевание, чем у людей тренированных, закаленных. Разумная тренировка, постепенное закаливание в соответствии с возрастными возможностями и общим состоянием организма - важнейшие средства предупреждения пояснично-крестцового радикулита.
Что такое радикулит, его причины и симптомы
Наше тело чувствует и двигается, наши внутренние органы работают в собственном режиме, не требуя от нас волевого контроля. Все происходит, как бы само собой, если бы не одно маленькое «но».
Когда это маленькое «но» выходит из строя, разваливается вся стройность организации человеческого тела и становится очевидно, что организм это прежде всего тончайшая сеть переплетённых нервных волокон с единым центром управления.
При радикулите воспаляются спинномозговые нервы
Каждый нерв, снабжающий тот или иной участок тела берёт своё начало из спинного мозга (отдельные нервы - из головного мозга), и отвечает либо за двигательную функцию, либо за чувствительную, либо за обеспечение работы внутренних органов.
Причины возникновения заболевания
До выхода за пределы позвоночного столба, который является костным футляром спинного мозга, нервы с разной функциональной нагрузкой объединены в пучок или корешок (radiculus). Корешок, перед тем как распасться на ветви проходит сквозь межпозвонковые отверстия.
Воспалительный процесс, сопровождающий любое повреждение нервного корешка называется радикулит.
Спинной мозг имеет 5 сегментов, соответственно, спинномозговые нервы, выходящие из того или иного сегмента, регулируют строго определённую область тела.
Имея общее представление о строении нервного корешка, теперь можно узнать от чего бывает радикулит. Расхожее обывательское мнение, что радикулит случается от сквозняка, только наполовину соответствует действительности. На самом деле, переохлаждение относится к разрешающим факторам, так же, как и физическое перенапряжение мышц спины. Непосредственными же причинами радикулита, в большинстве случаев, являются заболевания позвоночника.
Подробнее о том, что такое радикулит - смотрите в видео:
Первым по частоте встречаемости, в качестве причинного фактора, стоит остеохондроз. Даже уже по определению причинно-следственной связи, понятно в чём разница между радикулитом и остеохондрозом.
Остеохондроз - заболевание, характеризующее дегенеративными изменениями межпозвонкового хрящевого диска, в результате чего уменьшается высота стояния позвонков друг над другом и, как следствие, сужается межпозвонковое отверстие.
В дальнейшем происходит ущемление нервного корешка с нарушением кровообращения и развитием асептического воспаления. Таким образом, радикулит это осложнение остеохондроза.
Другими причинами радикулита могут стать:
- Деформирующий спондилоартроз, который относится к вертеброгенным причинам поражения нервного корешка, т.е, зависящим от состояния позвонков;
- Травмы;
- Острые и хронические инфекционные процессы. Особенно часто инфекционной причиной воспаления нервного корешка является опоясывающий герпес;
- Различные новообразования;
- Врождённые пороки развития позвоночного столба.
Острый или хронический процесс
Приступ острого радикулита возникает либо впервые, либо характеризует картину обострения хронического радикулита. Само определение «острый» говорит о яркой клинической симптоматике, которая возникает вдруг, без предвестников.
Хроническому радикулиту присуща бесконечная череда улучшений с обострениями.
Если говорить о временном делении острого и хронического заболевания, то если излечение процесса укладывается в срок до месяца, то речь идёт об остром течении болезни, если признаки страдания сохраняются и по прошествии 4-ёх недель, то патологический процесс принимает хроническое течение.
Сколько будет длиться приступ радикулита зависит и от причины, вызвавшей воспаление корешка, и от сопутствующей патологии, и от принятых терапевтических мер. В большинстве случаев, при не осложненном течении и адекватности принятых мер, с болезнью удаётся справиться за 7-10 дней.
А вот с причинами возникновения радикулита справиться за такой срок не представляется возможным. В большинстве своём это хронические болезни, требующие длительного и неоднозначного лечения.
Клиника заболевания в зависимости от уровня поражения
Общие симптомы воспаления нервных корешков делятся на три группы:
- Болевые;
- Неврологические;
- Мышечно-тонические или рефлекторные.
Боль при радикулите носит острый, резкий характер, как удар током, локализована на стороне ущемления и может распространяться по ходу нерва. Боль часто сопровождается парестезиями, т.е покалыванием, жжением или онемением снабжаемой области тела и вызывает защитное мышечное напряжение.
Боль возникает из-за воспаления нервных корешков и вызывает мышечное напряжение
К симптомам шейного радикулита, кроме вышеописанных, относится синдром позвоночных артерий, который возникает из-за ущемления сосудов в просветах поперечных отростков шейных позвонков, что является причиной вертебро-базилярной недостаточности.
Вертебро-базилярная недостаточность манифестирует головокружением, головной болью, нарушением зрения, слуха, тошнотой до рвоты.
Учитывая тот факт, что плечевое нервное сплетение берёт начало из шейного сегмента спинного мозга, при шейном радикулите появляется ослабление мышечных силы и тонуса мышц верхних конечностей, снижаются рефлексы, вызываемые с рук, появляется симптом «замороженного плеча».
К двигательным и чувствительным нарушениям присоединяются вегетативные расстройства (сухость, бледность кожных покровов с подчёркнутым сосудистым рисунком, снижение местной температуры тела) с развитием триады Горнера: сужение зрачка, глазной щели и некоторое западение глазного яблока.
Симптомы грудного радикулита проявляются болями между лопаток, в межреберных промежутках и могут сопровождаться расстройством работы внутренних органов, что приходится дифференцировать от истинной соматической патологии.
Для грудного радикулита, как и для любого другого, характерна вынужденная поза больного (согнувшись на сторону ущемления корешков с минимальной физической активностью), которая уменьшает болевые ощущения.
Грудной радикулит может сопровождаться расстройством работы внутренних органов
Симптомы радикулита грудного отдела часто становятся проявлением поражения нервов вирусом опоясывающего герпеса. В данном случае и при любых других инфекционных поражениях при радикулите повышается температура. Высота цифр зависит от болезнетворной силы микроорганизма и от реактивности организма заболевшего.
Шейно-грудной радикулит сопровождается смешанными симптомами поражения и шейных и грудных нервных корешков.
И всё же максимальный процент клинических симптомов радикулита падает на пояснично-крестцовый отдел позвоночника.
Этот факт обусловлен большими физическими нагрузками, приходящимися на нижние отделы спины.
Человеку, знакомому с простреливающей болью в пояснице, не составляет труда объяснить, что такое поясничный радикулит, который в народе «ходит», как поясной радикулит.
С клиникой крестцового радикулита знаком чуть ли не каждый четвёртый житель планеты. Не зависимо от того, на каком уровне, на поясничном или крестцовом, произошло ущемление нервных корешков клиническая картина, в основном, будет однотипна.
Какие боли будут при радикулите зависит от скорости и интенсивности наступления нарушения кровообращения в корешке. Прострел характеризует острый процесс с выраженными отёком периневральных тканей и недостатком кровоснабжения нервного корешка.
Симптомы радикулита крестцового отдела знакомы многим
При хроническом процессе, когда происходит некоторая адаптация страдающих тканей к недостатку кислорода, боль тупая и, в зависимости от степени поражения нервных волокон, на первый план будет выходить неврологический дефицит, проявляющийся в мышечной атрофии, нарушениях самостоятельного передвижения и работы органов малого таза.
Если не лечить, а просто притуплять боль
Последствиями вертеброгенного пояснично-крестцового радикулита могут стать:
- Парез или паралич нижних конечностей;
- Трофические язвы кожных покровов нижних конечностей;
- Недержание мочи и кала;
- Нарушения половой жизни.
Поясница - место отражённых болей
Несмотря на то, что боли в пояснице - основная жалоба при воспалении нервных корешков, следует помнить о том, что поясничная область является так же зоной болевой проекции при поражении почек.
Мочекаменная болезнь, пиелонефрит часто сигнализируют о себе болью в пояснице. А вот, на вопрос, как отличить нефроптоз от радикулита, ответа нет. Потому что нефроптоз, сам по себе, не болит.
И лишь при наличии перегиба мочеточника, ведущего к острому расширению и воспалению лоханки возникает прецедент для дифференциальной диагностики с радикулитом.
В пользу радикулита будут говорить положительные симптомы натяжения. Но даже в этом случае исключить параллельное течение двух патологий возможно только при полном клинико-лабораторном обследовании пациента с включением инструментальных методов диагностики.
Мужчины и женщины с радикулитом, есть ли разница
К провокационным вопросам можно отнести вопрос о признаках радикулита поясничного отдела у женщин. В этих случаях, чаще речь идёт не о симптомах радикулита у женщин, а о том, может ли болеть низ живота при радикулите. Низ живота это сакральная женская область и, гипотетически, можно предположить, что источник боли таится в ущемлении крестцовых нервных корешков.
Как правило, радикулит не проявляет себя болями внизу живота
Но на практике боли внизу живота обусловлены воспалением, чаще хроническим, внутренних женских половых органов.
Возникновение радикулита при беременности можно предполагать, в силу увеличения нагрузки на поясницу, на поздних сроках гестации.
Но внутренние изменения в организме женщины при беременности многогранны и их влияние на течение того или иного заболевания непредсказуемы.
В одних случаях беременная женщина получает обострение за обострением, ставящим под угрозу вынашивание ребёнка, а в других - поясница о себе напоминает только в период родовой деятельности.
Если есть какие-то патологические состояния позвоночника, выявленные ранее наступившей беременности, следует начать посещение занятий по аквааэробике для беременных женщин, спать со специальными ортопедическими приспособлениями, носить удобную обувь, избегать физических нагрузок, требующих напряжения спины.
Если говорить о второй половине человечества, то признаки радикулита у мужчин не отличаются от таковых у женщин, с единственным нюансом, что в симптомы поражения нервных корешков пояснично-крестцового отдела включается клиника импотенции и эректильной дисфункции.
Мышечный зажим, как результат не изжитых отрицательных эмоций
Боль в спине (шее) - основная жалоба с которой приходят за диагнозом на приём к невропатологу. Но, часто проявлениями радикулита руководит психосоматика.
Замечено, что стрессовое напряжение у лиц, склонных к накоплению отрицательных эмоций, проявляется длительными мышечными спазмами, всех мышц, которые только могут сокращаться.
Мышечные зажимы спины способны приводит к ущемлению корешков, хотя и не с такими тяжёлыми проявлениями и последствиями, как если бы причиной была органическая патология позвоночника.
Когда баня, как спасительное средство
В вопросах лечения острых состояний и при дебюте заболевания следует прибегать к квалифицированной помощи. Но радикулит - осложнение часто хронического, длительно текущего основного заболевания.
И в этом случае, при установленном диагнозе и неярких проявлениях (как-то прострелило, где-то потягивает), имеет смысл пробовать народные методы облегчения своего состояния вместо поглощения внушающих количеств обезболивающих средств.
Не забываем о бане с берёзовым или хвойным веничком.
Баня облегчит боль при радикулите
И тем кто сомневается на тему, можно ли париться в бане при радикулите, можно авторитетно заявить: «Не только можно, но и нужно.». Опять-таки помним о выраженности патологического процесса.
Если состояние острое, сопровождается резким болевым синдромом, от которого цепенеет взгляд, следует в срочном порядке консультироваться с врачом.
Помним, тепло расширяет сосуды, что может способствовать нарастанию отека периневральных тканей и усугублять дефицит кровоснабжения нервных корешков.
Профилактика
Профилактикой радикулита считается гигиена физического труда и избегание сквозняков. Но бытовая жизнь полна неожиданностей и лишена условностей, поэтому рано или поздно можно попасть либо под струю холодного воздуха, либо оторвать от пола тяжёлый предмет, что спровоцирует очередной приступ радикулита.
В плане более долгосрочной профилактики важно компенсировать основное заболевание, приводящее к воспалению нервных корешков.
Вис на перекладине - хорошая профилактика радикулита
При остеохондрозе, для вытягивания расстояния между позвонками и предупреждения компрессии корешков, можно выполнять вис на перекладине, как профилактику радикулита.
Заключение
Радикулит не имеет особенностей клиники в зависимости от пола заболевшего, за исключением нарушения половой функции. Его проявления укладываются в определённую структуру симптомов.
Клинические проявления зависят от уровня компрессии нервных корешков, но не зависят от причины их вызвавшей.
Лечение корешкового синдрома следует начинать только после обследования и, выслушав рекомендации лечащего врача.
Острый радикулит - воспаление корешков (от лат. radicula - корешок) спинного мозга, при котором приступ начинается внезапно и протекает с выраженными . Зона поражения корешков может быть локализована на разных уровнях позвоночного столба. Воспалительный процесс охватывает внутреннюю часть оболочки нерва или внеоболочную часть. Радикулитом называют воспалительный процесс во внеоболочной части корешкового нерва.
Причины возникновения и симптоматика
Острый приступ радикулита настигает больного в результате резкого движения. Чаще всего «прострел» появляется при сгибании позвоночника (наклон) с поворотом в сторону. Причиной появления патологии являются дегенеративно-дистрофические процессы в состоянии позвонков и связочного аппарата позвоночных суставов.
Различают врожденные и приобретенные изменения. К врожденным причинам заболевания относятся аномалии развития эпидурального пространства позвонков:
- разрастания фиброзной ткани;
- образование спаек;
- новообразования различной этиологии.
Чаще всего причиной патологии являются хронические дегенеративные изменения, которые происходят в теле и отростках позвонков и их суставах. В результате происходит формирование остеофитов, дегенерация межпозвоночного диска. Последствием этого процесса является «выдавливание» пульпозного ядра, образование межпозвоночной грыжи, гипертрофия желтой связки.

Предпосылки к проявлению заболевания следующие:
- высокие физические нагрузки;
- переохлаждение;
- травмы;
- работа в неблагоприятных метеорологических и температурных условиях;
- воздействие общей вибрации и др.

Нельзя исключать и внедрение инфекционного агента из очагов хронического воспаления, но эта причина отмечается довольно редко. Инфекционный процесс, нарушение обмена веществ, сосудистые патологии, в том числе и возрастные, влекут за собой нарушения в костном, связочно-мышечном аппарате, включая различные отделы позвоночника.
Наиболее часто встречаемые формы радикулита - и , так как в этих отделах позвоночник испытывает большую нагрузку.
 Еще недавно возраст пациентов с радикулитом находился в интервале 50–70 лет и был обусловлен возрастными дегенеративными изменениями в костной ткани и мышечно-связочном аппарате. В последнее время заболевание существенно «помолодело». Чаще всего причиной радикулита в возрасте 30–40 лет являются врожденные аномалии, с которыми рождается более 50% детей, и которые прогрессируют с возрастом у 30–40% больных. Патогенез радикулита складывается из нескольких факторов: генетической предрасположенности и влияния эндогенных и экзогенных повреждающих факторов.
Еще недавно возраст пациентов с радикулитом находился в интервале 50–70 лет и был обусловлен возрастными дегенеративными изменениями в костной ткани и мышечно-связочном аппарате. В последнее время заболевание существенно «помолодело». Чаще всего причиной радикулита в возрасте 30–40 лет являются врожденные аномалии, с которыми рождается более 50% детей, и которые прогрессируют с возрастом у 30–40% больных. Патогенез радикулита складывается из нескольких факторов: генетической предрасположенности и влияния эндогенных и экзогенных повреждающих факторов.
Острый приступ не всегда является впервые выявленным, часто это результат обострения уже развившейся патологии.
При остром приступе радикулита превалирующим симптомом является боль. В зависимости от локализации воспалительного процесса боль имеет характерные проявления.
Острый радикулит пояснично-крестцового отдела
Болезненные ощущения при пояснично-крестцовом радикулите названы с учетом вовлечения нервных окончаний:
- ишиас - боль при ущемлении корешков седалищного нерва;
- ишиалгия - невралгия седалищного нерва.
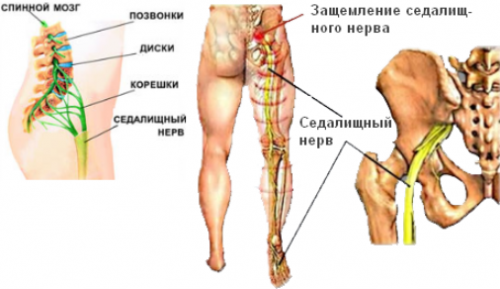
У большинства больных (80%) патология проявляется болями в пояснице, которую определяют как . В 15–20% случаев боль распространяется не только в спине, но и в проекции седалищного нерва (). Только у небольшого числа больных (5%) боль впервые возникает изолированно - в области, иннервируемой седалищным нервом. Она может распространяться в седалищной области, по тыльной поверхности бедра, наружной поверхности голени, гораздо реже - по ее задней поверхности.
При остром радикулите больной жалуется на острую, рвущую, режущую, стреляющую боль, которая приводит к неподвижности позвоночника в поясничном отделе. В результате нестерпимых болевых ощущений больной стремится принять позу, при которой боль ощущается меньше. При этом больной наклоняется вперед или в сторону.
Тонус мышц также претерпевает изменения: на стороне напряжения мышцы сокращены, находятся в гипертонусе, волокна сокращаются, и мышца при пальпации ощущается как выпуклая и увеличенная. На стороне расслабления мышцы атоничны, растянуты. Дисфункция мышц может привести к осложнению течения патологии.
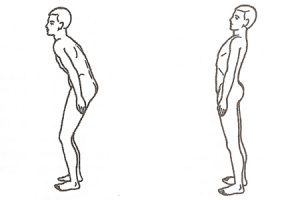 Перечисленные симптомы обусловлены защитными приспособлениями в ответ на боль:
Перечисленные симптомы обусловлены защитными приспособлениями в ответ на боль:
- вынужденное положение в позе лежа;
- специфическая поза в положении сидя и стоя;
- тонические рефлексы, возникающие в ответ на боль;
- гипертонус мышц;
- отклонение позвоночника от вертикали.
Если причиной острого радикулита служит деформация тела позвонков и смещение межпозвоночного диска кзади, то возникает кифоз, и распрямить, а тем более наклонить туловище, - очень болезненно.
Если смещаются позвонки вбок, то развивается сколиоз с защитным отклонением тела в сторону, противоположную поражению. Такой тип наклона называется гетерологическим сколиозом.
Потеря чувствительности отмечается редко и локализуется в области наружной части голени. Нарушение двигательной активности сопровождается гипертонусом спинных, ягодичных мышц.
Острый пояснично-крестцовый радикулит возникает при защемлении нервных корешков только с одной стороны от позвоночника. нервов с обеих сторон может отмечаться в случае, если смещение межпозвоночного диска происходит кзади или диск может соскальзывать.
Прогрессирование патологии происходит постепенно, и обострение радикулита всегда бывает спровоцировано влиянием внешних микроклиматических, температурных травмирующих или инфекционных воздействий.
Острый радикулит с шейно-грудной локализацией
Такая патология встречается всего в 20–30% случаев. Механизм возникновения тот же, что и в предыдущем случае. Болевые ощущения при шейно-грудном радикулите начинаются в шее и иррадиируют в места, соответствующие прохождению травмированных нервных окончаний. Иногда перед появлением болевых ощущений возникает онемение в тех же зонах поражения.
 Боль распространяется за пределы корешков и проявляется в области груди, вызывая симптомы, похожие на инфаркт, или в затылке. При этом сглажен, наклоны головы назад ограничены. При смещении диска вбок возникает вынужденный наклон головы с образованием кривошеи. Любое движение болезненно и ограничено по амплитуде. Отмечается парез пальцев руки на стороне поражения, при котором два последних пальца согнуты и прижаты к ладони. Шейно-грудной радикулит часто имеет затяжное течение и имеет склонность к периодическому обострению.
Боль распространяется за пределы корешков и проявляется в области груди, вызывая симптомы, похожие на инфаркт, или в затылке. При этом сглажен, наклоны головы назад ограничены. При смещении диска вбок возникает вынужденный наклон головы с образованием кривошеи. Любое движение болезненно и ограничено по амплитуде. Отмечается парез пальцев руки на стороне поражения, при котором два последних пальца согнуты и прижаты к ладони. Шейно-грудной радикулит часто имеет затяжное течение и имеет склонность к периодическому обострению.
Первая помощь при заболевании
При возникновении острого радикулита любой локализации следует обратиться к врачу. Но перед этим оказать первую помощь при приступе:

Как снять приступ острой боли, может проконсультировать семейный врач. Но обязательно необходимо обратиться в стационар, вызвав скорую помощь или врача на дом. Первая помощь не может устранить причину острого приступа, так как она направлена на избавление от симптомов. Лечение должно быть комплексным и проводиться только в условиях стационара.
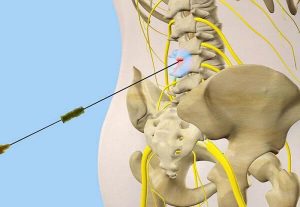 Специалисты в отделении проводят лечение, делая блокаду корешков с помощью инъекций анестетиков, - Новокаина, Лидокаина. Эту процедуру должен делать профессионал, так как в выполнении блокады необходимо учитывать глубину, локализацию, чтобы не повредить нервные окончания. Блокада держится не более получаса и назначается только при сильной боли. После купирования болевого синдрома лечение проводят с помощью физиотерапии или акупунктуры.
Специалисты в отделении проводят лечение, делая блокаду корешков с помощью инъекций анестетиков, - Новокаина, Лидокаина. Эту процедуру должен делать профессионал, так как в выполнении блокады необходимо учитывать глубину, локализацию, чтобы не повредить нервные окончания. Блокада держится не более получаса и назначается только при сильной боли. После купирования болевого синдрома лечение проводят с помощью физиотерапии или акупунктуры.
После того как пациент выписался из стационара, ему дают рекомендации, как продолжать , и знакомят с методами профилактики рецидива. Для того чтобы избежать повторения приступа, лечение необходимо продолжить после проведения дифференциальной диагностики и назначения поддерживающей терапии.
Лечить радикулит придется длительно, так как современная медицина не располагает средствами, полностью восстанавливающими структуру позвонков и суставов.
- (лат. radicula - корешок) - поражения корешков спинного мозга, вызывающие моторные, вегетативные и болевые нарушения. Радикулит проявляется интенсивным болевым синдромом, снижением мышечной силы, рефлексов и чувствительности в зоне, иннервируемой пораженным спинномозговым нервом. Диагностика радикулита осуществляется при помощи рентгенографии, КТ и МРТ позвоночника, по показаниям возможно проведение миелографии и люмбальной пункции. В лечении применяют обезболивающие и противовоспалительные препараты, блокады, физиотерапевтические процедуры, мануальные техники, вытяжение позвоночника, лечебную физкультуру и массаж.

Общие сведения
- (лат. radicula - корешок) - поражения корешков спинного мозга, вызывающие моторные, вегетативные и болевые нарушения. Этиологическими факторами радикулита являются дегенеративно-дистрофические изменения в позвоночнике, такие как остеохондроз , деформирующий спондилез , а также различные аномалии развития позвоночника (сакрализация , спондилолистез , добавочные ребра, аплазия позвонков). Провоцировать воспалительные процессы в позвоночнике способны также переохлаждения, травмы, инфекции (грипп, туберкулез , сифилис , цереброспинальный менингит), а также корешковые формы нейровирусных заболеваний (клещевой энцефалит и др.).
Болевой синдром при радикулите может проявляться в результате поднятия тяжести, неловкого движения, инфекции или простуды, когда происходит растяжение или разрыв фиброзного кольца диска, студенистый диск выдвигается за пределы своих границ, а на его месте образуется межпозвоночная грыжа . Зачастую выдвинутый диск или остеофиты сдавливают не только спинномозговой корешок, но и близлежащие оболочки и ткани, которые в свою очередь служат дополнительным источником болевого синдрома. Кроме того, в его патогенезе играют роль еще два фактора: дискалгия и мышечно-тоническая боль.

Классификация радикулитов
В зависимости от топографии воспалительного процесса радикулиты подразделяют на ряд форм: пояснично-крестцовый, грудной, шейный, которые в свою очередь могут быть хроническими или острыми.
Кроме того, различают первичные радикулиты (токсического, инфекционного происхождения) и вторичные, обусловленные аномалиями позвоночника и спинного мозга. При менингорадикулите воспалительный процесс развивается одновременно в корешках спинномозговым нервом. и оболочках спинного мозга.
Симптомы радикулита
Основные симптомы радикулита - боли, снижение рефлексов, частичное расстройство чувствительности, вегетативные нарушения. Первые приступы боли, связанные с надрывом фиброзного кольца межпозвоночного диска, носят диффузный характер (напоминают «миозиты » или «прострелы»). И только с образованием грыжи диска, которая сдавливает корешок, формируется корешковый синдром , когда возникают ощущения покалывания и онемения. В области пораженного корешка развивается иннервация и, как следствие, снижение или полное отсутствие чувствительности (температурной, тактильной и болевой). Со временем нарастает слабость мышц, расположенных в зоне пораженного корешка, вплоть до полной их атрофии.
Симптомами первичных радикулитов (инфекционной и токсической этиологии) являются проявления, соответствующие заболеванию, вызвавшему радикулит (в случае ОРВИ – повышение температуры, озноб и т. д.). При пояснично-крестцовом радикулите локализация боли, усиливающейся при ходьбе и кашле, возможна в поясничной области, голени, бедре или стопе. На начальной стадии заболевание протекает по типу люмбаго, люмбалгии и люмбоишиалгии.
Для частичного снятия болевого синдрома при радикулитах больные принимают «защитную» позу: сидят, подогнув под себя ногу и упершись руками в кровать, или лежат, подложив под живот подушку. Меняется походка: в движении больные стараются опираться преимущественно на здоровую ногу. Довольно часто отмечаются повышенный тонус поясничных мышц, анталгический сколиоз , реже кифоз . При пальпации болезненными становятся паравертебральные точки в поясничной области, задняя поверхность бедра, подколенная ямка, пятка (точка Гара) и середина стопы (медиопланатарная точка Бехтерева), и это едва ли не определяющий симптомокомплекс пояснично-крестцового радикулита.
Лечение радикулитов
Прогноз
Благоприятный прогноз возможен в случае своевременной диагностики и развернутого лечения, включающего все возможные направления. Только при таком подходе можно ожидать выздоровления, не опасаясь рецидивов. В случае развития ишемии и, как следствие, инфаркта спинного мозга невозможно прогнозировать полное выздоровление, так как последствием таких осложнений зачастую становятся нарушение двигательной и чувствительной функций организма.
Профилактика радикулита
Профилактика радикулитов включает в себя меры, направленные на поддержание правильной осанки, укрепление мышц спины. Рекомендуется избегать чрезмерных нагрузок на позвоночник. Правильная осанка во время сна и бодрствования минимизирует напряжение, которое испытывает позвоночный столб. Не следует спать на слишком жестких матрацах. Вопреки бытующему мнению они способны искажать положение позвоночника и нарушать его функцию. Чтобы избежать этого и сохранить естественный изгиб позвоночника рекомендуется подкалывать небольшие подушки под шею и поясницу или использовать полужесткий матрац, который способен поддержать естественное положение позвоночника.
Поддержание правильной осанки весьма важно и в повседневной работе. Поднимая предметы с пола, рекомендуется согнуть ноги в коленях, не наклоняя при этом туловище. Таким образом, нагрузка переместится со спины на ноги. Рекомендуется избегать неудобных поз (продолжительное сидение за столом с опущенной головой, сидение перед телевизором, уронив подбородок на грудь и т.д.). Кроме того, большую роль в профилактике радикулита имеет гимнастика, способствующая укреплению мышц спины, а также занятия спортом и закаливание, которые повышают устойчивость организма к физическим нагрузкам и переохлаждениям.
Многих людей интересует вопрос, может ли быть температура при остеохондрозе. С одной стороны, жар указывает на инфекционные, воспалительные или онкологические заболевания, к которым остеохондроз не относится. С другой, у многих людей с этой патологией наблюдается умеренно повышенная температура. Опасно ли это явление, о чем оно может говорить?
Выясним, бывает ли температура при остеохондрозе, до каких цифр она может повышаться, каковы причины непродолжительной горячки, возникающей на фоне заболеваний позвоночника.
Может ли повышаться температура при остеохондрозе
Термином «остеохондроз» объединяют совокупность дистрофических изменений в межпозвоночных дисках (МПД), возникающих под действием травмирующих факторов или вследствие естественного старения организма. Заболевание имеет невоспалительный характер, и само по себе не может вызывать лихорадку.
Однако со временем остеохондроз осложняется спондилезом, спондилоартрозом, межпозвоночными грыжами и т. д. Всё это приводит к изменению расстояния между позвонками, сужению спинномозгового канала, образованию остеофитов. Защемление спинномозговых корешков или травматизация мягких тканей нередко сопровождается развитием воспалительного процесса и незначительным повышением температуры.
Может ли при остеохондрозе быть температура? Да, но она возникает не из-за самого заболевания, а вследствие возникших осложнений. Причиной могут быть неспецифические или специфические болезни позвоночника.
Прежде чем говорить о повышении температуры, давайте выясним ее нормальные значения. Многие из вас уверены, что нормой является показатель термометра 36,6.Но всё немного иначе: нормальная температура тела может находиться в пределах 36,5-37,2 градусов Цельсия. Кстати, абсолютно физиологичны её колебания на протяжении суток: измеряя температуру вечером, вы можете получить более высокие цифры.
Остеохондроз и температура 37 градусов - нормальное явление для многих людей. Если у вас нет других тревожных симптомов, пугаться и переживать нет смысла.
Причины незначительного повышения температуры тела
Иногда при остеохондрозе температура резко повышается до 37-38 градусов. Вместе с этим появляются трудности при сгибании и разгибании позвоночника, чувство скованности, сильные боли в спине, иррадиирующие в разные части тела. Подобные симптомы обычно указывают на развитие неспецифических осложнений остеохондроза. Давайте посмотрим, какими они бывают.
Таблица 1. Неспецифические заболевания позвоночника, сопровождающиеся временным повышением температуры тела
| Болезнь | Отличительные признаки | Причина повышения температуры |
| Грыжа МПД | Резкая боль в шее или пояснице, возникающая после поднятия тяжести | Воспалительный процесс в МПД вследствие его повреждения. Сдавление грыжей спинномозгового корешка |
| Сужение позвоночного канала | Боль в пояснице, перемежающаяся хромота, чувствительные и двигательные нарушения в нижних конечностях | Защемление нервных корешков до их выхода из канала спинного мозга |
| Радикулит | Резкие боли в спине, иррадиирующие в верхнюю или нижнюю конечность. Симптомы появляются после переохлаждения или тяжелой физической работы | Воспалительный процесс в спинномозговых корешках. Повышение температуры может спровоцировать и сопутствующее простудное заболевание |
| Воспаление мышц и/или связок | Ноющие боли в спине, имеющие постоянный характер. Чувство скованности и онемения | Развитие воспалительного процесса в спазмированных мышцах или поврежденных связках |
Бывает ли температура при неосложненном шейном или поясничном остеохондрозе? Да, это случается при длительном течении болезни, сопровождающемся выраженными деструктивными процессами в позвоночном столбе. Известны случаи, когда у людей с остеохондрозом на протяжении многих месяцев сохранялась температура 37,5 градусов.
Грыжи межпозвонковых дисков
Грыжей МПД называют разрыв фиброзного кольца диска с последующим смещением пульпозного ядра. Причиной может быть поднятие тяжести, резкое неуклюжее движение или тяжелая физическая работа. Формирование грыжи обычно сопровождается развитием воспалительного процесса. Иногда защемляется спинномозговой корешок, что приводит к появлению ещё и неврологической симптоматики.
Признаки грыжи пояснично-крестцового отдела:
- резкая внезапная боль в пояснице, нередко иррадиирующая в нижнюю конечность;
- трудности при сгибании и разгибании позвоночника;
- слабость в ногах;
- невозможность выполнять ежедневную работу, вести привычный образ жизни.
Характерные признаки грыжи МПД шейного отдела позвоночника:
- боли в шее, распространяющиеся на затылок и верхнюю конечность;
- чувство скованности, онемения в шейной области;
- головокружение и головная боль;
- незначительный подъем артериального давления;
- онемение пальцев рук, слабость в верхних конечностях.
Грыжи грудного отдела проявляются болезненными ощущениями и ограничением подвижности позвоночника. Из-за этого больному становится трудно подолгу сидеть в одной и той же позе. Такие грыжи появляются у людей со сколиозом, кифозом или кифосколиозом. Причина их образования - чрезмерная нагрузка на МПД вследствие искривления позвоночника.
Внезапное повышение температуры при остеохондрозе шейного и поясничного отделов позвоночника нередко указывает на наличие осложнений. При появлении этого симптома нужно сходить к врачу и пройти обследование.
Стеноз спинномозгового канала
Развивается преимущественно в пояснично-крестцовом отделе позвоночника. Причинами могут быть остеохондроз, врожденные пороки развития, анкилозирующий спондилоартрит, перенесенные операции на позвоночном столбе. Стеноз спинномозгового канала может приводить к травматизации нервных корешков и развитию воспалительного процесса в них.
- образование межпозвоночных грыж;
- смещение позвонков относительно друг друга;
- оссификация желтой связки;
- разрастание краевых остеофитов;
- деформация межпозвонковых суставов вследствие спондилоартроза.
Высокая температура при остеохондрозе грудного отдела позвоночника – крайне тревожный симптом. Протрузии, грыжи и защемления нервных корешков в этом отделе встречаются очень редко. Лихорадка и боли в грудной клетке могут свидетельствовать о туберкулезе или опухоли позвоночника.
Поражение нервных корешков
Радикулит может развиваться из-за защемления спинномозговых корешков грыжами МПД. Его причиной также может быть переохлаждение, острая интоксикация, сдавление нервов спазмированными мышцами спины или шеи.
При радикулите температура может повышаться до 37-37,2 градусов. Если она поднялась выше этих цифр, следует заподозрить более серьезную патологию. Под маской радикулита может скрываться мочекаменная болезнь, пиелонефрит, гломерулонефрит, опухоли или туберкулез позвоночника, ревматические заболевания и т. д.
Не путайте повышенную температуру при шейном остеохондрозе с затылочной невралгией, вызванной переохлаждением. Последняя проявляется сильными болями в затылке и нередко сопровождается головной болью, насморком, кашлем и другими простудными явлениями.
Воспаление мышц и связок
Воспалительный процесс может развиваться в связках или мышцах на фоне длительно текущего остеохондроза, осложненного спондилоартрозом или миофасциальным болевым синдромом. Воспаление может распространяться с пораженных межпозвонковых суставов или развиваться в мышцах из-за их постоянного спазма. Патология сопровождается ноющими болями и скованностью в спине.
Высокая температура при остеохондрозе
В 1-2% случаев болезненные ощущения в спине и появление жара являются следствием специфических заболеваний позвоночника. К ним относятся туберкулезный спондилит, болезнь Бехтерева, злокачественные и доброкачественные новообразования. В этом случае повышается температура выше 37,8 градусов, появляются другие тревожные симптомы.
Лечение остеохондроза Подробнее >>
Заподозрить наличие специфических болезней можно в таких случаях:
- появление первых болей в спине в возрасте менее 20 или более 50 лет;
- наличие серьезных травм позвоночника в анамнезе;
- перенесенные в прошлом онкологические заболевания;
- беспричинная потеря массы тела;
- кашель, кровохарканье;
- хроническая боль, усиливающаяся со временем и не связанная с физической активностью;
- патологические изменения в анализах крови;
- наличие деструкции позвонков при рентгенологическом исследовании позвоночника;
- отсутствие реакции на лечение на протяжении 1 месяца и более.
При длительном повышении температуры выше допустимой нормы и появлении тревожных симптомов немедленно идите в больницу. Своевременное обращение к врачу поможет вам выявить опасные для жизни заболевания вовремя и как можно раньше начать лечение.
Что делать при повышении температуры
Если у вас поднялась температура и появились боли в спине, вам в любом случае нужно сходить к врачу. Тот осмотрит вас и назначит нужные исследования. Это поможет определить причину жара и удостовериться, что серьезных заболеваний нет.
Диагностическая программа должна включать общеклинические исследования. С их помощью можно обнаружить болезни почек, туберкулез, ревматологические заболевания, воспалительные процессы в организме и т. д.
Выявить патологические изменения в позвоночнике можно с помощью рентгенографии или магнитно-резонансной томографии. Первый метод является более доступным и дешёвым, но малоинформативным. С его помощью выявляют только далеко зашедший остеохондроз, осложненный спондилезом. Диагностировать болезнь на ранних стадиях можно лишь благодаря МРТ, позволяющая увидеть практически любые изменения в МПД и межпозвонковых суставах.
При незначительном повышении температуры тела нет смысла принимать жаропонижающие средства. Препараты из группы НПВС можно использовать для купирования вертеброгенных болей, вызванных осложнениями остеохондроза. Применять их лучше после консультации с врачом.